Лазарук А.В.
НЕХОДЖКИНСКАЯ ДИФФУЗНАЯ ЛИМФОБЛАСТНАЯ ЛИМФОМА: КЛИНИЧЕСКИ - МОРФОЛОГИЧЕСКИЙ АНАЛИЗ ФАТАЛЬНОГО СЛУЧАЯ
Буковинский государственный медицинский университет
Резюме. Нами продемонстрирован
клинический случай лимфомы, которая несмотря на сравнительно высокое
распространение, остается трудно диагностированой.
В статье рассмотрены современные взгляды на этиопатогенез, клинические
проявления заболевания, уделено внимание проведению дифференциального диагноза.
Данный случай лимфомы стал своеобразной «ловушкой » для врачей Областного
клинического онкологического диспансера, что еще раз показывает сложность
дифференцирования лимфомы с другими заболеваниями без патогистологического
заключения.
Ключевые
слова:
лимфома, метастазирования, дифференциальная диагностика
Лимфома—
группа опухолевых заболеваний лимфатической и кроветворной тканей,
характеризующихся увеличением лимфатических узлов и/или поражением различных
внутренних органов, в которых происходит бесконтрольное накопление « опухолевых
» лимфоцитов. Все лимфомы считаются злокачественными опухолями [5]. Практически
все они способны дисеминировать или метастазировать при
отсутствии лечения, значительно укорачивая жизнь больных. Клиническое течение
злокачественных лимфом бывает разным. Иногда больной умирает
через несколько месяцев или недель после верификации диагноза. В то время, как
в других случаях могут жить еще долгие годы. В соответствии со степенью
злокачественности заболевания определяется прогноз его течения. Как правило,
первым симптомом лимфомы является значительное увеличение размеров
лимфатических узлов на шее, в подмышечных впадинах или в паху. В отличие от
инфекционных заболеваний, увеличенные лимфатические узлы безболезненны, их
размеры не уменьшаются со временем и при лечении антибиотиками. Иногда,
вследствие давления со стороны увеличенных печени, селезенки и лимфатических
узлов, возникает чувство переполнения в животе, затрудненное дыхание,
распирающие боли в пояснице, чувство давления в лице или на шее [1, 2, 5].
Различают болезнь
Ходжкина (лимфогранулематоз) и неходжкинские лимфомы. Болезнь Ходжкина — это
первый тип лимфомы, который был изучен еще более 150 лет назад. Несмотря на то,
что этиология данного заболевания неизвестна, есть предположение, что ее
развитие связано с вирусной инфекцией. Отмечено, что в некоторых регионах
заболеваемость колеблется параллельно изменениям заболеваемости инфекциями,
вызванными вирусом Эпштейна — Барр (по MacSween RNM, Whaley K., 1994) [5].
Цитологические и
гистологические признаки классической лимфомы Ходжкина ( ЛХ ) и все ее
морфологические варианты согласно Международной гистологической классификации
[4] описаны в многочисленных соответствующих монографиях и статьях [1—5].
Клиническим цитологам хорошо известны цитоморфологические признаки основного и
фонового клеточного состава, на основании которых устанавливается диагноз ЛБ
(клетки Рида — Штернберга и вызванный ими «клеточный
ответ», который прогрессивно меняет архитектонику пораженных лимфатических
узлов). Как правило, данная нозологическая форма развивается в лимфатических
узлах. Наиболее частой локализацией ЛБ является шейные, подмышечные,
внутригрудные и паховые лимфатические узлы. В некоторых случаях болезнь
начинается вне лимфатических узлов, например, в коже или костном мозге [2, 3].
Макроскопически лимфатические узлы, пораженные болезнью Ходжкина полиморфные. В
некоторых случаях, они имеют четкие границы, увеличены, имеют резиноподобную
плотность и серовато - розовые в разрезе. В других случаях
лимфатические узлы с фиброзными тяжами и желтыми зонами некроза, сливаются
между собой в конгломераты [3] .
Неходжкинская лимфома —
группа новообразований, возникающих как с В-, так и с Т -
клеточных субпопуляций лейкоцитов в центральных и периферических органах
кроветворения. Причина возникновения данной группы заболеваний до конца не
изучена. Факторы, этиологическое значение которых при этих заболеваниях
являются доказанными, включают: внешняя среда (поражение химическими
веществами, гербициды и пестициды, бензол, асбест, ионизирующее излучение),
вирусные инфекции (вирусы HTLV -1, EBV, HIV, HHV-8, HCV ), бактериальные
инфекции и аутоиммунные заболевания, иммунодефицитные состояния, предшествующая
химиотерапия (особенно в сочетании с лучевой терапией) [1, 5].
Несмотря на то, что
большинство неходжкинских лимфом берет свое начало из лимфатических узлов, по
крайней мере 30 % из них развиваются в костном мозге, тимусе, коже, желудочно -
кишечном тракте, дыхательных путях, яичках, яичниках, головном мозге[1] .
Макроскопически
лимфатические узлы всех локализаций при неходжкинской лимфоме увеличены и
образуют конгломераты. Иногда границы между ними сохраняются, чаще они
сливаются в пакеты [1].
Приводим пример
клинического наблюдения лимфомы, диагностика которой была существенно
затруднена сложным течением и нетипичными местами метастазирования опухоли.
Больной Т., в 1944 г. р.
(история болезни № 850 /45), служащий одного из райцентров Буковины переведен
из гематологического отделения больницы скорой медицинской помощи ( БСМП ) в
Областной клинический онкологический диспансер. В БСМП лечился в течение 12
дней и был выписан со следующим диагнозом: основной — Аденокарцинома миндалины
( ПГЗ № 27558 ); сопутствующий — ИБС, диффузный кардиосклероз СН IIА ст., ФК
IIБ. Метаболическая кардиомиопатия . Хронический персистирующий гепатит. При
поступлении больной жаловался на ощущение кома и боли в горле, которые никогда
не проходят, тяжесть при глотании, хрипота, кашель, увеличение мошонки, боль в
паху ( связывает с травмой ), дискомфорт в области сердца, общую слабость,
быструю утомляемость.
Объективный статус:
общее состояние больного средней тяжести, положение в постели активное. Кожные
покровы сухие, чистые, бледного цвета. Тургор кожи снижен. Масса тела — 95 кг,
рост — 176 см. Температура тела — 36,7С. Увеличены паховые и подчелюстные
лимфоузлы. Язык сухой, обложен белым налетом. Грудная клетка правильной формы,
участвует в акте дыхания. В легких дыхание везикулярное, несколько ослабленное
в базальных отделах, 18 дыхательных движений в минуту. Пульс ритмичный,
удовлетворительный, 82уд/мин. Границы сердца расширены. Ритм сердечной
деятельности правильный, тоны сердца ритмичные, ослаблены. АД — 100/70 мм рт.
ст. Живот мягкий, умеренно чувствительный в правом подреберье. Печень,
селезенка не увеличены. Симптом Пастернацкого отрицательный с обеих сторон.
Данные лабораторного и инструментального обследования при госпитализации были
следующими. Анализ крови на группу и резус - фактор: АВ (IV) Rh +
(положительный). Общий анализ крови: лейкоциты — 7.8х109/л,
эритроциты — 3.58х1012/л, гемоглобин — 100 g/L, тромбоциты — 220х109/л,
СОЭ 43 мм/час. ПРС: отрицательная. Биохимический анализ крови: глюкоза — 8.6
ммоль/л, билирубин — 9.5мкмоль/л, АСТ— 25.6 МЕ/л, АЛТ — 28.1 МЕ/л, мочевина —
24.8 ммоль/л, креатинин — 167.9 ммоль/л, общий белок — 74.6 г/л. Общий анализ
мочи: цвет — светло- желтый, прозрачность — неполная, удельный вес — 1020,
реакция pH — 6.0, белок, глюкоза — не найдено. УЗИ органов брюшной полости и
органов малого таза: УЗ — признаки диффузных изменений печени; хронический некалькулезный холецистит. Парааортально визуализируются
гипоэхогенные образование с четкими, неровными контурами, размерами 91+80 мм
(конгломерат) и идентичные образование размерами 22 мм и 29 мм (лимфоузлы).
Левая и правая почки обычных размеров, формы. Чашечно - лоханковый комплекс
уплотнен. Проекции надпочечников без особенностей. Мочевой пузырь — стенки
ровные, гладкие. Содержание эхонегативное. Предстательная железа размерами 33
+35 +31 мм, контуры ровные, границы четкие, паренхима пониженной эхогенности,
структура неоднородная. В подвздошной области справа визуализируются
гипоэхогенные образования, с неровными контурами, несколько неоднородной
акустической структуры размерами 104 +75 мм (конгломерат) и идентичные
образование размерами 28 мм и 33 мм (лимфоузлы). Рентгенография ОГК: Очаговых и
инфильтративных изменений не выявлено. Корни структурированы. Соr — увеличенная
дуга левого желудочка. Верхняя треть средостения незначительно расширена в
правую сторону. Биопсия миндалины ПГЗ № 27558 Недифференцированный рак
миндалин.
В течение 11 дней
больной находился на стационарном лечении в радиологическом отделении, где
получал лучевое лечение, химио - и симптоматическую терапию. Однако общее
состояние его внезапно ухудшилось. Появилась сильная жгучая боль за грудиной,
одышка, прогрессирующая слабость. Больного сразу перевели в палату интенсивной
терапии и были проведены все неотложные меры для улучшения общего состояния и
самочувствия больного, но в течение часа больной умер. Клинический диагноз —
основной: Рак левой небной миндалины Т2N2Mх IVст.
После курса ДГТ (2011р.) и неполного курса ДГТ. Осложнения: Тромбоэмболия
легочной артерии. Трансмуральный инфаркт миокарда. Метастазы в паховые
лимфоузлы справа. Сопутствующий: ИБС. Диффузный кардиосклероз, СН II А (н.в.)
ФК II .
При вскрытии обнаружено в полости сердечной сорочки 100 мл прозрачной светло-
желтой жидкости. Листья перикарда гладкие, блестящие. Сердце увеличено в
размерах, 12х14 см в поперечнике. В правом предсердии пристеночный тромбоз. В
стенке правого желудочка по всей толщине миокарда опухолевидные разрастания с
переходом на перикард, серо - розового цвета, мягкой консистенции. Стенка
миокарда левого желудочка красного цвета, плотная, диффузно пронизана
тонкостенными соединительнотканными тяжами светло - желтого цвета толщиной 1,5
см. Левое предсердие без особенностей. Коронарные артерии режутся с хрустом,
просвет свободен. Интима аорты с атеросклеротическими бляшками на разных
стадиях развития. Вдоль брюшного отдела аорты прослеживается увеличение
парааортальных лимфоузлов метастатического характера: серо - розовые, плотной
консистенции, размером до 10 см. Легкие на разрезе тестоватой консистенции. На
месте разреза выделяется пенистая кровянистая жидкость. Паренхима легких с
очаговыми кровоизлияниями. В просвете легочной артерии червеобразные красные
сгустки крови. Слизистая оболочка зева тусклая с фиброзными наслоениями на
левой небной миндалине. Правая миндалина без изменений. Слизистая оболочка
глотки, бронхов гладкая, тусклая. Слизистая оболочка пищевода цианотическая.
Слизистая желудка, тонкого и толстого кишечника серая, гладкая, блестящая. В
просвете кишечника незначительное количество кишечного содержимого,
соответствует отделам. Печень обычных размеров, поверхность гладкая, на разрезе
плотно - эластичная, неоднородна. Желчный пузырь грушевидной формы. Желчь
вязкая, оливкового цвета. Печеночные и внепеченочные желчные пути свободны.
Поджелудочная железа обычных размеров и свойств на вскрытии. Почки размером
12х6х3 см. Фиброзная капсула снимается легко. Паренхима плотная. Граница между
корковым и мозговым слоем контурируется. Слизистая оболочка лоханок, чашек,
мочеточников и мочевого пузыря гладкая, блестящая. Мошонка увеличена в размерах
за счет опухолевого образования правого яичка, размером 12х15 см без инвазии
кожи. На разрезе опухоль узлового строения, серо - розового цвета, с
распространением на придатки правого яичка. Левое яичко обычных размеров.
Надпочечники, щитовидная железа и предстательная железа нормальных размеров.
Селезенка 12х6х4 см, плотной консистенции, на разрезе темно - вишневая. Полость
черепа не раскрывалась.
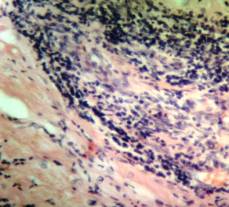
Результаты
патогистологического исследования следующие: лимфоузлы ткани яичка —
неходжкинская лимфобластная лимфома; миокард правого желудочка и правого
предсердия — инфильтрация лимфобластная с очаговыми некрозами; легкие —
тромбоэмболия в просвете легочной артерии, отек, венозное полнокровие; печень —
жировая и белковая дистрофия, кровоизлияния центральных участков печеночных
частиц; почки — зернистая белковая дистрофия эпителия извитых канальцев,
венозное полнокровие; поджелудочная железа — перитубулярный склероз,
полнокровие сосудов. Биопсия миндалины № 27558 Недифференцированный рак
миндалин.
Патологоанатомический
диагноз — основной: Неходжкинская диффузная лимфобластная лимфома с поражением
парааортальных лимфоузлов, паховых лимфоузлов справа, правого яичка, стенки
правого желудочка сердца и правого предсердия с распадом. Осложнения:
Пристеночный тромбоз правого предсердия. Тромбоэмболия ветвей легочной артерии.
Острая тотальная сердечная недостаточность. Застойное венозное полнокровие
органов брюшной полости и легких. Отек легких. Кахексия. Сопутствующий: ИБС.
Атеросклероз аорты, венечных артерий сердца. Диффузный кардиосклероз. Рак левой
небной миндалины (состояние после ДГТ 2011г.).
Таким образом, описанный
клинический случай неходжкинской лимфомы с метастазированием во внутренние
органы свидетельствует о трудностях инструментальной и морфологической
диагностики этой патологии, ведь это не типично для данного заболевания.
Список использованной литературы
1. Глузман Д.Ф., Скляренко Л.М., Надгорная В.А. (2011) Диагностическая
онкогематология. ДИА, Киев, 256 с.
2. Колыгин Б.А., Кулева С.А. (2009) Диагностика и лечение лимфомы Ходжкина, 208
с.
3. Леенман Е.Е. (2007) Современные представления о гистогенез и патогенезе
лимфомы Ходжкина. Архив патологии, 5: 7-11.
4. Swerdlow S.H., Campo E., Harris N.L. (eds). et al. (2008) WHO classification
of tumours of haematopoietic and lymphoid tissues. IARC Press, Lyon.439 p .
5. Пальцев
М.А., Аничков Н.М. (2001) Патологическая анатомия. Медицина, Москва, Т.2, ч.1,
731с.
Фотографии прилагаются
1.
Макропрепарат ткани миокарда и яичка

2.
Микрофотография опухолевой инфильтрации миокарда
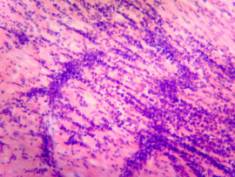
3.
Микрофотография опухолевой инфильтрации ткани яичка