3.Организация
здравоохранения.
Дьяченко О.А.
ГУЗ «Противотуберкулезный диспансер» МЗ Хабаровского
края, Россия
Организация
противотуберкулезной помощи детям и подросткам в г. Хабаровске.
В результате ослабления внимания
к проблеме туберкулеза на фоне продолжающейся нестабильности
социально-экономической ситуации в России, во многих регионах
не только не удается победить туберкулез, но даже справиться
с ним, как с распространенным заболеванием. Наиболее высокие
показатели заболеваемости, как и в предыдущие годы, регистрируются в
Дальневосточном (141,3), Сибирском (133,1), Уральском (104,9) федеральных
округах [7]. Это означает, что ежегодно
в России число зарегистрированных больных туберкулезом увеличивается более чем
на сто тысяч человек. При прогрессирующем и остро прогрессирующем туберкулезе
(инфильтративный, милиарный, диссеминированный, фиброзно–кавернозный и
казеозная пневмония) имеет место интенсивное размножение микобактерий в
организме больного, их выход в ткани пораженного органа, распространение гематогенным,
лимфогенным и бронхогенным путем [1,2].
Вследствие большого
нерегистрируемого резервуара туберкулезной инфекции, инфицированность детей
в России в 10 раз больше, чем в развитых странах. Как
наиболее незащищенная группа населения, дети первыми (начиная с 90-х
годов) ответили увеличением числа больных на негативную
социально-экономическую обстановку в России [9]. В течение последнего
десятилетия отмечаются высокие показатели детской заболеваемости, а случаи
заболевания туберкулезом у детей раннего возраста характеризуются развитием
генерализации процесса [3].
В сложившихся эпидемических условиях существующие подходы к
проведению химиопрофилактики и превентивной терапии туберкулёза устарели.
Необходима реорганизация системы мониторинга эффективности курсов химиопрофилактики
и превентивной терапии туберкулёзной инфекции. Уже многие годы ставится вопрос
формирования мониторинга группы риска ─ дети и подростки из контакта с
больными, выделяющие устойчивую к полихимиопрепаратам микобактерию туберкулёза (МБТ)
[4]. В Сибири и на Дальнем Востоке России
динамика роста заболеваемости туберкулёзом детей и подростков имеет склонность
к росту и достигает уровня 25─30
на 100000 [5,8]. В то же время в отдельных городах эти
показатели значительно выше. Так показатели заболеваемости детей в г.
Кемерово на 100 000 детского населения
составил 36,0 в 2003 г., 47,1 — в 2004 г. и 77,0 в 2005 г. [9].
Все вышеизложенное
послужило основанием для проведения исследования, целью которого явилось
изучение уровня распространения туберкулёзной инфекции среди детей и подростков
г. Хабаровска.
Материал и методы исследования. Распространение туберкулезной инфекции среди
детей и подростков г. Хабаровска изучалось за период 2000-2009 гг. на основании
сплошного изучения медицинских карт пациентов (ф. № 025/-04у) с впервые
выявленной туберкулезной инфекцией (детей до14 лет ─ 147; подростков от 15 до 17 лет ─ 167),
а так же анализа обобщенных сведений о больных туберкулезом (отчетная форма
№ 8 «Сведения о заболеваниях активным туберкулезом»). Для получения дополнительных данных о
пациентах анализу подвергались ф. № 03-ТБ/у («Журнал регистрации больных
туберкулезом») и др. Для анализа полученных
динамических рядов заболеваемости детей и подростков туберкулёзом использовался
метод экспоненциального сглаживания, который позволяет учесть влияние
современной тенденции развития показателя на его формирование в будущем [6]. При
обработке материала использован пакет «Statistica» V. 6.0 for Windows.
Обсуждение
результатов.
Анализ динамики первичной заболеваемости туберкулёзом детей и подростков г. Хабаровска
за период с 2000 по 2009 гг. и оценка направленности эпидемической
тенденции (тренда) по прямой и по экспоненциальной линии установлено,
что на протяжении рассматриваемых 10
лет заболеваемость туберкулёзом детей имеет тенденцию к снижению, а подростков ─
к росту (рис. 1) .
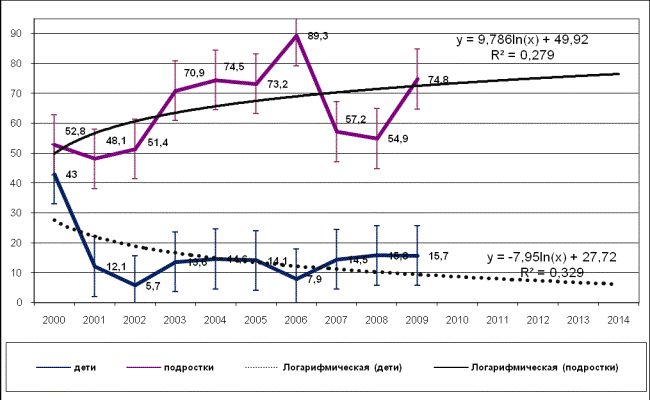
Рис.
1. Динамика
первичной заболеваемости туберкулезом детей и подростков г. Хабаровска за
период с 2000 по 2009 гг. (на 100000 населения соответствующего возраста).
Скорость изменений динамических рядов первичной заболеваемости туберкулёзом, как у
детей, так и у подростков, характеризует
десятилетнюю тенденцию как разнонаправленную
и умеренную. Причем показатели за этот период неоднородны. В частности
колебания показателя заболеваемости туберкулёзом у детей г. Хабаровска составляли
от 5,7 на 100000 в 2003 г., до 43,0 на 100000 ─ в 2000 г., сформировавшись
к 2009 г. на уровне 15,7 на 100000. Что же относительно уровня первичной
заболеваемости подростков, то его колебания за этот же временной промежуток
составляли от 48,1 на 100000 в 2001 г. до 89,3 на 100000 в 2007 г., достигнув к
концу десятилетия (2009 г.) уровня 74,8 на 100000.
Различия
в направленности эпидемической
тенденции между детьми и подростками имеет несколько причин, которые следует
рассматривать в обеих группах отдельно.
В частности, в большинстве случаев заболевшие дети в возрасте
до 14 лет воспитывались в семьях социального
риска или нами отмечено выраженное
неблагополучие семьи в виде снижения уровня доходов на одного члена ниже
прожиточного минимума. В значительной части семей у родителей наблюдались
вредные привычки в виде курения или злоупотребления алкоголем. По данным анамнеза и результатов обследования семей, в которых воспитывались дети, источники инфицирования были установлены в 67,5%
случаев. Среди установленных источник инфекции преобладали бактериовыделители, имевшие семейный контакт с детьми. Следует отметить, что значительное
количество взрослых ранее не состояли на
учете и были выявлены одновременно с детьми, причем вначале диагностировали
туберкулез взрослых, а затем при профилактическом обследовании
контактных определялось заболевание у детей,
которые составляли более половины от диагностированных в результате профилактических осмотров. Проводимая
в семейных очагах целенаправленная работа по раннему выявлению инфицированных и
больных, а так же превентивные мероприятия позволили стабилизировать уровень
заболеваемости.
Иные
тенденции по распространению туберкулёзной инфекции сформировались среди
подростков г. Хабаровска. Социально-экономические характеристики семей, в
которых воспитываются подростки аналогичные тем, в которых воспитываются дети.
Однако значительная часть подростков больных туберкулёзом проживали в
неблагополучных жилищно-бытовых условиях, вели асоциальный образ жизни, были
воспитанниками интернатов, содержались в приемниках-распределителях для
несовершеннолетних. Более половины из них курили, употребляли алкогольные
напитки, иногда наркотики. В отличие от детей больных туберкулёзом в возрасте
до 14 лет, подростки, как правило, не посещают школу, довольно часто проживают
в общежитиях при профтехучилищах, постепенно теряя связи с семьями, часть из
них криминализируется.
Таким
образом, антисанитарные условия жизни значительной части подростков,
неполноценное питание, хронический стресс, неадекватное отношение к своему
здоровью, рост числа контактов с взрослыми больными из бациллярных очагов
туберкулёзной инфекции затрудняет проведение эффективных системных превентивных
мероприятий, что в сочетании с формированием первичной устойчивости МТБ к
противотуберкулёзным препаратам формирует неблагоприятную эпидемиологическую
тенденцию. Именно среди подростков чаще наблюдались случаи позднего выявления
туберкулёза, причинами которых являлось неадекватное отношение подростков к
мерам по ограничению контактов с бациллярными больными, невыполнение профилактических
мероприятий, самовольное прекращение лечения и др.
Предварительный
анализ, посвященный химиопрофилактике и химиотерапии различных форм
туберкулёзной инфекции у детей и подростков г. Хабаровска, указывает на то, что части
пациентов лечение проводилось в условиях неполной изоляции от источников
туберкулёзной инфекции, что приводило к реинфекции и неэффективности терапии.
Одним из главных факторов, которые предопределяют высокий уровень
неэффективности существующих подходов, является отсутствие контролируемого
приема противотуберкулёзных препаратов, особенно у подростков.
Противотуберкулёзные препараты при проведении первичной профилактики, как
правило, выдаются на руки родителям детей, которые не всегда обеспечивают
соблюдение режима лечения. Контроль над качеством проводимых мероприятий
осуществляется врачом не чаще 1 раза в 10 дней. В результате, назначенный курс
дети и подростки получают частично, что не только не дает положительного
защитного эффекта, но и является фактором риска селекции лекарственно
устойчивых штаммов МБТ.
Другой возможной причиной неэффективности химиопрофилактики является
значительная распространенность трехмесячных курсов терапии изониазидом или
изониазидом и пиразинамидом. Такой подход даже при условии жесткого контроля приема препарата давал эффект в
те годы, когда распространенность МБТ с первичной лекарственной устойчивостью к
изониазиду была относительно невелика. Сегодня эта методика имеет сомнительную
эффективность, поскольку распространенность МБТ с лекарственной устойчивостью к
изониазиду из года в год повышается.
Заключение. Углубленный анализ
ситуации с заболеваемостью туберкулёзом детей и подростков в г. Хабаровске в
2000-2009 гг. показывает, что в значительной
части случаев источником инфекции являлись бактериовыделители. Большинство
детей и подростков больных туберкулёзом воспитываются в семьях социального риска.
Оценка направленности эпидемической тенденции (тренда) по прямой
и по экспоненциальной линии показывает, что на протяжении рассматриваемых 10 лет заболеваемость туберкулёзом
детей имеет тенденцию к снижению, а подростков ─ к росту. В связи с увеличением числа случаев первично
заболевших подростков и формирования устойчивости МБТ требуется системный мониторинг
эффективности курсов химиопрофилактики и терапии туберкулёза.
Литература.
1. Аксенова В.А. , Леви
Д.Т. , Клевно Н.И. Туберкулез у детей и
подростков. Издательство: ГЭОТАР-Медиа.
2007. 272 с.
2. Богадельникова И. В., Пунга В. В. Организация противотуберкулезной помощи на
муниципальном уровне. Под общей ред. акад. РАМН М. И. Перельмана. Пособие
для врачей. Москва. 2006.
3. Караулов
А. В. Принципы иммунопрофилактики и иммунотерапии рецидивирующих
респираторных заболеваний / А. В. Караулов, С. И. Сокуренко,
Г. В. Бармотин // Иммунопатология. — 2000. —
№ 1. — С. 71-73.
4. Кононец
А.С. Эффективность индивидуализированных режимов химиотерапии у больных туберкулезом
легких, выделяющих множественно лекарственно-устойчивые микобактерии
туберкулеза.// Медицина критических состояний. – 2008. – № 6 . – С.10-13
5. Мотанова
Л.Н. с соавт. Эпидемиология туберкулеза у детей и подростков в Приморском крае
и организация среди них противотуберкулезных мероприятий . «VII РОССИЙСКИЙ СЪЕЗД ФТИЗИАТРОВ» 3 -
5 июня 2003 года Москва, Колонный зал Дома союзов.
6.
Никитин
А.Я., Сосунова И.А.. Анализ и прогноз временных рядов в экологических
наблюдениях и экспериментах. Учебное пособие. – Иркутск: Изд-во Иркутск. гос. пед.
ун-та, 2003. С. 44-60.
7. Онищенко
Г.Г. О заболеваемости туберкулезом в Российской Федерации в 2008 году. Письмо
главного государственного санитарного врача МЗСР. 2009. 6 с.
8. Русских
Н.Ю. Факторы риска развития туберкулеза и особенности клинического течения
заболевания у детей и подростков из социально-дезадаптированных семей. Автореф.
дисс. к.м.н., Москва. 2008. 24 с.
9. Шилова
М.В. Туберкулёз в России в 2005 году.
Воронеж, 2006. C. 127.