Гарькавенко І.В., Гаврилюк В.Г., Вінніков А.І.
Дніпропетровський національний університет імені Олеся Гончара
Порівняльний аналіз застосування різних методів
діагностики хламідійної інфекції.
В останні
десятиріччя в патології людини неухильно зростає роль антропонозних
хламідіозів. Особливо великого значення набувають урогенітальні хламідійні
інфекції, які належать до найбільш поширених захворювань, що передаються
статевим шляхом. Широке і швидке розповсюдження урогенітальної хламідійної
інфекції, різноманітність її патологічних проявів, схильність до дисимінування
збудника дозволяє розглядати хламідіози як одну з проблем, наступну за
значимістю за ВІЛ-інфекцією [4].
Діагностика та
лікування хламідіозів представляють певні складнощі. При лабораторних дослідженнях
не завжди удається виявити збудника. Молекулярно-генетичні методи лабораторної
діагностики можуть давати як хибнопозитивні так і хибно-негативні відповіді.
Тому з метою виявлення хламідій в біологічному матеріалі було проведено
порівняльний аналіз ефективності застосування певних методів лабораторної
діагностики.
Дослідження
проводилось на базі медичної лабораторії «Синево» м. Дніпропетровськ. На
першому етапі було досліджено методом мікроскопічного аналізу зразки
біологічного матеріалу від чоловіків
і жінок віком від 16 до 60 років за 2013 рік. Всього було обстежено 192 зразки
біологічного матеріалу: 53 від чоловіків і 139 від жінок.
![]()
![]()
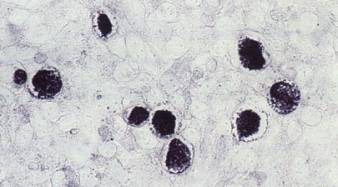
Рис.
1 Непофарбований препарат з відокремлюваного уретри (×1000)
Мікроскопічний аналіз проводили з
двома типами препаратів – непофарбованими та пофарбованими за методом Романовського-Гімзе (рис.2 а,
б) [1]. На неофарблених препаратах
видні лише внутрішньоклітинні тільця, які хламідії утворюють у навколядерній
зоні(рис.1).
![]()
![]()
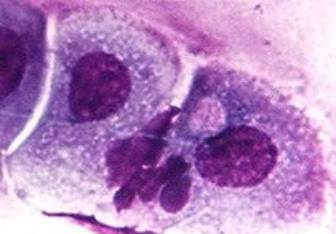 а)
а) 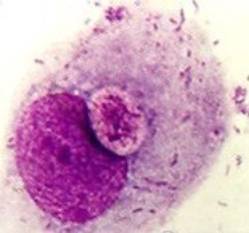 б)
б)
Рис. 2
Внутрішньоклітинні включення хламідій у клітинах епітелію з цервікального слизу
(забарвлення за Романовським-Гімзе): а – метаплазований епітелій (×500),
б – нормальний епітелій (×1000). Стрілками показано хламідійні включення
всередині клітини
Мікроскопічний аналіз проводили для всіх 192
зразків матеріалу, які поступили у лабораторію. За результатами вивчення
мікроскопічної картини наявність хламідій підтверджено для 75 зразків, що
становило 39,1% (рис.3).
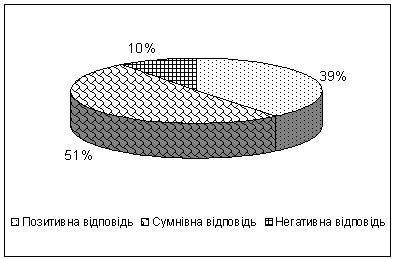
Рис. 3
Частота виявлення хламідій за результатами мікроскопічного аналізу.
Для 98 зразків (51%) результати були визнані
сумнівними: сумнівна морфологія тілець або одиничні подібні включення. Для
таких випадків обов’язковим було проведення
додаткових лабораторних тестів. Ще у 19 зразках (9,9%) при мікроскопії взагалі не виявлено присутності
хламідій. Ці зразки клінічного матеріалу додатково були проаналізовані іншими методами.
З 75 зразків з позитивною відповіддю від жінок була
отримана абсолютна більшість – 63 (84%), а від чоловіків – 12 (16%). Серед сумнівних
результатів 26 зразків (26,5%) та більшість негативних результатів 15 з 19
(78,9%) при аналізі було зафіксовано в зразках одержаних від чоловіків. Отже,
за попередніми даними можна стверджувати, що для виявлення хламідій у жінок
метод є більш ефективним.
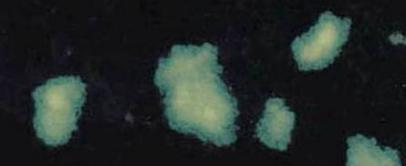
Рис.
4 Світіння хламідій на темному тлі препарата (×1000), яке можна оцінити
на
4 плюси
Для імунофлуоресцентного аналізу були
направлені всі зразки, що давали сумнівний результат, тобто цим методом було
досліджено 98 зразків біологічного матеріалу. Непофарбовані препарати обробляли
антитілами, а потім після додавання монтуючої рідини розглядали з флюоресцентною
системою при збільшенні ×1000 (рис. 4).
Позитивною вважали відповідь, коли
світіння можна оцінити на 3 або 4 плюси. Отже, за наслідками вивчення зразків
(рис. 5), що при світловій мікроскопії давали сумнівні результати визначено, що
з 98 зразків реакцію на 3 або 4 плюси давали 69, що склало 70,4%. Інші зразки
були негативними – 6,1% (6 зразків), або знов-таки давали сумнівну реакцію –
світіння на 2 плюси і менше при відсутності поряд із точками світіння клітин
епітелія – 23,5% (23 зразки).Сумнівні зразки потребували додаткового вивчення,
тому на наступному етапі для осіб, від яких їх отримали, було запропоновано
проходження молекулярно-генетичного аналізу – виявлення хламідій із
застосуванням ПЛР.

Рис. 5 Частота виявлення хламідій за наслідками
імунофлюоресцентного аналізу
На наступному етапі дослідження
проводили за допомогою імунохроматографічного експрес-діагностичного тесту. За
цим методом було досліджено 19 зразків, які виявилися негативними при
мікроскопії зразків. Для внесення матеріалу на касету використовували
відокремлюване уретри чоловіків або цервікальний слиз від жінок.
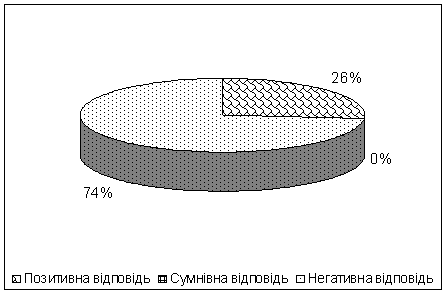
Рис.
6 Частота виявлення хламідій при використанні методу імунохроматографії
За наслідками вивчення з використанням
експрес-діагностичної тест-системи було визначено, що позитивними на наявність
антигенів хламідій були 5 зразків (26,3%), а інші 14 зразків (73,7%) були
негативними (рис.6).
Сумнівних відповідей не було, що
свідчить про адекватність роботи тест-системи. Для негативних відповідей було
сформульовано заключення про необхідність пошуку іншого збудника за умов
повторних скарг у особи, що проходила обстеження.
Метод імунохроматографії здебільшого
вважається орієнтовним [3] і використовується для експрес-діагностики і
якісного виявлення хламідійних антигенів. Водночас, позитивна відповідь у тесті
є достовірною і потребує обов’язкового спрямування особи, для
якої визначено такий результат на лікування. Негативна відповідь при зовнішніх ознаках
інфекції потребує додаткового обстеження з використанням інших методів.
На дослідження з використанням ПЛР
було спрямовано зразки від 23 осіб, що мали сумнівну відповідь у
імунофлюорисцентному тесті. Результати ураховували за наслідками
електрофореграми . За наслідками дослідження шляхом
ПЛР встановлено, що позитивну відповідь на наявність хламідій дістали ще 14
зразків (60,9%) (рис. 7). Інші 9 зразків (39,1%) отримали негативну відповідь
на хламідії. Однак, тест-набір для ПЛР дозволяв також визначити наявність
мікоплазм та уреаплазм. Для 4 негативних відповідей на хламідії з 9 загальних
негативних результатів було отримано підтвердження про наявність вказаних
мікроорганізмів.
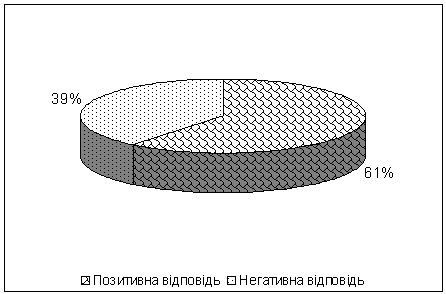
Рис. 7 Частота виявлення хламідій за наслідками ПЛР
Серед
виявлених мікоплазм та уреаплазм було визначено у 3 випадках наявність M. hominis та у 1 випадку – U. urealyticum.
ПЛР є найбільш чутливим методом, тому його
використовують для дослідження матеріалу, що містить незначну кількість
маркерів мікроорганізму. У випадку негативних результатів за наслідками
мікроскопічних та імунологічних тестів використовують ПЛР. Молекулярно-генетичні
методи діагностики останніми роками зайняли місце «золотого стандарту», яке
раніше належало культуральному методу [5]. Розроблені
методи гібридізаційного аналізу на основі мічених ДНК/РНК-зондів. В якості
гібридизаційних зондів використали фрагменти ДНК, отриманні шляхом клонування в
плазмідних або фагових векторах специфічних ділянок дослідних об’єктів, а також
штучно синтезовані одноланцюгові олігонуклеотиди (праймери ДНК), послідовність
яких комплементарна видоспецифічній ділянці генома патогена. Чутливість методу
складає 70-85%. Серед цих методів найбільшого поширення отримала ПЛР. В її
основі лежить багатократна ампліфікація фрагмента ДНК, який є маркерним для
цього патогену. За допомогою ПЛР можна виявити плазмідну ДНК C. trachomatis, фрагменти хромосомної
ДНК, що кодують МОМР, рибосомальну РНК та ін. В результаті ампліфікації може
утворитися 1 млрд. копій ДНК-мішені, які виявляються або за допомогою
електрофорезу в гелі, або методом гібридизації із специфічним зондом з
подальшим виявленням гібридів методом ІФА. ПЛР може використовуватися як з
інвазивними (шийка матки, уретра), так і з неінвазивними зразками (сеча, біоматеріал
з вульви і піхви) [7].
На наступному етапі роботи
було доцільним визначити кількісні показники зустрічаємості збудників
хламідійних інфекцій по різних групах
обстежуваних осіб. У дослідження потрапили клінічні зразки від чоловіків і
жінок віком від 16 до 60 років. За допомогою різних методів хламідії було
виявлено у 163 осіб зі 192 обстежених, тобто частота виявлення становила 84,9%.
Було проведено аналіз частоти виявлення цих бактерій у осіб різних вікових груп
та статі. За результатами аналізу даних, представлених у таблиці 1 можна
заключити, що найбільш ураженими є вікові групи від 21 до 40 років як серед
чоловіків, так і серед жінок. Вірогідно, такий розподіл частоти виявлення можна
пояснити тим, що саме на цей вік припадає пік активності статевого життя. Крім
цих груп також дещо вищий порівняно з іншими групами показник частоти виявлення
мав вік від 41 до 50 років. У молодших та старших групах частота виявлення була
значно меншою, що вірогідно у нашому дослідженні можна пояснити малою
чисельністю цих груп. Відсоток негативних відповідей був більшим серед жінок –
17,9%, у чоловіків – 7,5%.
Таблиця 1
Частота виявлення хламідій у різних
вікових групах чоловіків та жінок
|
Вік Стать |
Частота виявлення, % |
Негативні відповіді, % |
||||
|
16-20 р. |
21-30 р. |
31-40 р. |
41-50 р. |
51-60 р. |
||
|
Чоловіки |
3,8 |
34 |
41,5 |
7,5 |
5,7 |
7,5 |
|
Жінки |
5,8 |
25,9 |
33,8 |
14,4 |
2,2 |
17,9 |
За період –
2011-2012 рр. у лабораторію поступило на дослідження 2087 зразків біологічного
матеріалу від осіб з підозрою на ураження хламідіями. Матеріал досліджували із
використанням прямої мікроскопії забарвлених препаратів, імунофлюоресценції та
імунохроматографії, а також полімеразної ланцюгової реакції. Мікроскопічне
виявлення або відсутність на препаратах хламідій обов’язково підтверджували одним з більш чутливих
методів (табл. 2).
За
результатами аналізу даних представлених у таблиці 2 можна заключити, що
світлова мікроскопія дає позитивну відповідь близько у 55% випадків
дослідження, що звичайно не є достатнім для діагностики. У підтверджуючих
дослідження показано, що не менше 16% результатів були хибнонегативними. При
застосуванні імунохроматографії було додатково виявлено хламідії у 58 зразків,
що складає 16% . Сам по собі цей метод був високоефективним, наступна його
верифікація із застосуванням ПЛР показала додаткове виявлення хламідій ще у
3,4% зразків, що може свідчити про підпорогову кількість матеріалу або швидше
про неправильний його забір. Імунофлюоресценція дозволила виявити хламідії ще у
278 зразків (30,9%) після звичайної
світлової мікроскопії. Такий результат вірогідно може бути пояснений тим, що
перегляд різних полів зору при звичайній мікроскопії при малій кількості
матеріалу малоефективний.
Таблиця 2
Частота виявлення хламідій
різними методами
|
Частота виявлення, % |
Метод підтвердження |
|
|
Світлова мікроскопія |
Позитивні відповіді при
підтвердженні |
|
|
56,1 |
87 |
Імунофлюоресценція, n=899 |
|
54 |
70 |
Імунохроматографія, n=363 |
|
57,5 |
99,2 |
ПЛР, n=825 |
Найбільшу
різницю у ефективності методів було визначено для ПЛР, за допомогою якої було
отримано на 41,7% (344 зразка) більше позитивних відповідей. Це вірогідно
обумовлене тим, що метод ПЛР чутливий до найменших кількостей генетичного
матеріалу збудника.
Аналізуючи дані про ефективність
різних методів виявлення хламідій маємо відмітити, що найбільш ефективними є
специфічні методи виявлення. Так, полімеразна ланцюгова реакція давала
відповідь навіть при візуальній відсутності у досліджуваному матеріалі
хламідій. Метод світлової мікроскопії був найменш ефективним, так як отримання
за його допомогою інформації можливе лише за умов достатньої кількості хламідій
на препараті, а також при відповідній підготовці персонала. Імунологічні методи
більш чутливі через їх специфічність і зменшення участі дослідника у оцінці
результата, однак і для них є необхідність у находженні шуканого антигена у
матеріалі у певній пороговій кількості, нижче якої тест-система не дає
відповіді.
Для аналізу
вікової структури ураження та залежності поширення від статі використовували
дані, представлені у таблиці 3. При аналізі цих даних було відмічено певну
відповідність результатів ретроспективи та досліджень в 2013 році. Так, існує
певна залежність між ураженням на хламідії та віком досліджуваних осіб. Найбільша
частота виявлення хламідій була визначена для вікових груп від 21 до 40 років.
Натомість у ретроспективі відмічено значно більшу частку інфікування серед
молодшої вікової групи від 16 до 20 років, що вірогідно може бути пояснене
раннім початком статевого життя при низькому рівні освіченості. Відрізнялися
також показники для групи від 41 до 50 років: у жінок цей показник виявився
значно нижчим (на 10,6%), натомість для чоловіків показано, що показник
ретроспективи більше дослідного. Для старшої вікової групи (51 і більше років)
показники ретроспективи також як і дослідні – найнижчі (табл. 3).
Таблиця 3
Частота виявлення хламідій у різних
вікових групах чоловіків та жінок
|
Вік Стать |
Частота виявлення, % |
Негативні відповіді, % |
||||
|
16-20 р. |
21-30 р. |
31-40 р. |
41-50 р. |
51-60 р. |
||
|
Чоловіки |
5,7 |
33,2 |
38,8 |
9,7 |
0,5 |
12,1 |
|
Жінки |
8,3 |
30,9 |
36,5 |
3,8 |
0,2 |
20,3 |
Кількість негативних відповідей у ретроспективі перевищує
дослідні показники, але тенденції зберігаються: близько 10-20% відповідей є
негативними.
Таким чином, можна заключити, що провідним напрямком в
дослідженні хламідіозу є молекулярно-біологічні методи індикації та
ідентифікації хламідій – ПЛР, аналіз поліморфізму довжини рестрикційних
фрагментів, секвенування ДНК та інші [2, 6, 7, 9]. Недоліком молекулярно-біологічних методів
є висока ймовірність контамінації ДНК, у результаті чого можлива поява
хибнопозитивних результатів. Можливі також помилково негативні результати через
присутність в пробах різних інгібіторів ПЛР і ЛЦР. В даний час не існує
лабораторного методу, що дозволяє уникнути як псевдопозитивних, так і помилково
негативні результатів. При
діагностиці хламідіозу необхідна комплексна лабораторна діагностика (ПІФ, ІФА,
культуральний метод, ПЛР, виявлення титрів антитіл до антигенів збудника), що
дозволяє виявити збудника, визначити стадію захворювання, обгрунтувати необхідність
призначення антибактеріальних препаратів. Вивчення імунного статусу та
обгрунтоване застосування імуномодуляторів дозволить підвищити ефективність
лікування у віддалені після зараження терміни [9]. Проблема виявлення та ідентифікації
збудника хламідійних інфекцій поряд із профілактикою та лікуванням данної інфекціі є актуальним завданням для
сучасної охорони здоров’я, а
високий рівень захворюваності на хламідіоз зумовлює необхідність удосконалення
клінічної лабораторної діагностікі
[8]. Все вишеперелічене
свідчить про необхідність подальшого вивчення данної проблеми.
Література:
1.
Европейские
стандарты диагностики и лечения заболеваний, передаваемых половым путём. – М.:
Мед. лит., 2006. – 272 с.
2. Инфекции, передающиеся половым путем.
Руководство для врачей / под ред. акад. Ю.К. Скрипкина. – М.: Высш. шк., 2000.
– 206 c.
3. Исаков В.А.
Дискуссия: диагностика и лечение хламидиоза / В.А. Исаков // Terra Medica nova.
– 2000. – №2. – С. 11-22.
4. Калюжна Л.Д.
Захворювання, що передаються статевим шляхом в Україні // Український медичний
альманах. – 1999. – № 2(1). – С. 17-19.
5. Метод
амплификации нуклеиновых кислот в лабораторной диагностике урогенитальных
микст-инфекций / Е.П. Шевченко [и др.] // Укр. журнал дерматології,
венерології, косметології. – 2010. – №1 (36). – С. 81-84.
6. Охлопкова
К.А. Хламидийная этиология заболеваний нижних отделов дыхательных путей у детей
раннего возраста / К.А. Охлопкова, О.В. Суслова, Н.И. Ахминина // Педиатрия. –
2001. – №1. – С. 40-43.
7. Эйдельштейн
И.А. Разработка молекулярно-генетических методов для выявления и дифференциации
представителей семейства Chlamydiaceae:
Автореф. дис. канд. биол. наук.
– М., 2004. – 24с.
8. A one-tube
quantitative HIV I RNA NASBA nucleic acid amplification assay using
eiectrochemiluminescent (ECL) labeled probes / B. Van Gemen, R. Van Beuningen,
A. Nabbe [et al.] // J. Virol.
Methods. – 1994. – Vol. 49. – P. 157.
9. Microbiology
and microbial infections / E. Stewart, R. Prince, S. Wilcky [et al.] – N.
Y.: Edward Arnold Ltd., 2005. – Vol. 2, Part. VI. – Chapter 78. – P. 2006