Медицина/ 7. Клиническая медицина
С.Д. Волкова, М.М. Стоянова
КУ “Городская больница
№4” г. Кривой Рог, Украина
Лабораторная
диагностика висцерального
лейшманиоза.
Висцеральный
лейшманиоз (ВЛ) – трансмиссивная протозойная инвазия, которая характеризуется
поражением внутренних органов.
ВЛ
достаточно широко распространен на всех континентах в тропическом,
субтропическом и в ряде случаев в умеренном поясе, исключая Австралию, южное
побережье Тихого океана и юго-восточную Азию.
В
Украине регистрируются завозные случаи ВЛ. Это связано с активацией
миграционных процессов, возрастанием потока иммигрантов в нашу страну,
расширением числа украинских граждан, отдыхающих в странах с тропическим
климатом. Так как Украина территориально близка к государствам эндемичным по
ВЛ, имеет специфического переносчика (москит) и потенциальные природные
резервуары (лисиц) велика возможность возникновения заболевания ВЛ.
Возбудителем
ВЛ является Leishmania donovani (L.d.) представитель рода простейших, имеющая четыре
подвида, доминирующих на определенных территориях: L.d. donovani (индийский вариант или «кала-азар»); L.d. infantum (средиземноморско – среднеазиатский тип); L.d. archibaldi (восточно – африканский тип) и L.d. chagasi (южно – американский тип).
Цикл
развития лейшмании проходит со сменой хозяев. Почти все лейшманиозы – зоонозы.
Источник инфекции – человек или животные (собаки, грызуны – песчанки, лисицы,
шакалы и др.).
Переносчики – разные виды москитов,
характерные для данного региона.
В организме человека и животных
внутриклеточно паразитируют безжгутиковые неподвижные формы – амастиготы. Они
развиваются в макрофагах, клетках костного мозга, лимфоузлов, селезенки и
печени.
Москиты заражаются при укусах больного на
ВЛ человека или животного. У москита в желудке через несколько часов амастиготы
превращаются в подвижную жгутиковую форму – промастиготу. Через 5-8 суток
москит становится заразным.
Инкубационный период 3-5 месяцев, иногда
он сокращается до 10 дней или растягивается до 3 лет. Через несколько дней или
недель после укуса москита, на коже образуется «первичный аффект» - узелок,
содержащий лейшманий. Исчезает он, как правило, бесследно в течение 1-2 недель.
Клинические проявления характеризуются
постепенным началом, длительной волнообразной лихорадкой неправильного типа,
постепенным нарастанием интенсивности лихорадки до фебрильных и даже
гектических цифр и параллельно с ней нарастанием интоксикации, лимфоаденопатией
(не всегда выраженной), постепенным и неуклонным увеличением (при отсутствии
химиотерапии) печени и селезенки, причем более значительным увеличением
селезенки, постепенным уплотнением до значительной плотности консистенции
печени и селезенки.
В период разгара ВЛ у больных отмечается нарастающая бледность
кожных покровов, связанная с анемией, нарастающая и выраженная интоксикация,
слабость и адинамия, постепенная потеря веса.
При отсутствии эффективной этиотропной
терапии, в течение 6-24 месяцев заболевание заканчивается смертью. Случаи
самопроизвольного излечения редки, после перенесенного ВЛ у больных формируется
стойкий иммунитет, исключая больных с иммунодефицитом.
Лабораторная диагностика. При общеклинических лабораторных исследованиях в
гемограмме отмечается постепенно, но прогрессивно нарастающая анемия,
характеризующаяся одновременным и параллельным снижением уровня эритроцитов и
гемоглобина вплоть до очень низких показателей. Так, уровень гемоглобина может
снижаться до 40 г/л, а эритроцитов ниже 2,0х1012 л. Одновременно с
анемией отмечается также прогрессирующая тромбоцитопения до 20-30х109
л и лейкопения, вплоть до 0,6х109/л. В гемограмме отмечается
выраженный агранулоцитоз на фоне резкого преобладания мононуклеаров
(лимфоцитов, и моноцитов) до 70-90%, а также регистрируется анэозинофилия и
резкое ускорение СОЭ до 40-50 мм/ч и выше. Это обусловлено супрессорным
влиянием лейшманий и продуктов их жизнедеятельности на гемопоэз, прямым
повреждением макрофагальной системы при внутриклеточной инвазии лейшманий в
гистиоретикулоциты. В протеинограмме отмечается выраженная
гипергаммаглобулинемия (50% и выше от уровня общего белка), а также
относительная гипоальбунемия.
Для выявления, выделения и идентификации
возбудителей ВЛ в настоящее время применяются разные методы: биохимические,
культуральные, паразитологические, современные иммунологические, молекулярные,
экспресс тесты и др. Но актуальным в
диагностике ВЛ остается и сохраняет ведущие позиции, исследование образцов
костного мозга, а также биопсийного материала из лейшманоидов, лимфоузлов,
печени и селезенки, используя световую микроскопию – паразитоскопию с окраской
препаратов по Романовскому. В окрашенных препаратах можно обнаружить амастиготы
лейшманий, располагающиеся как внеклеточно, так и внутри клеток макрофагального
ряда. Необходимо отметить, что не у всех пациентов с ВЛ можно выявить наличие
паразита при микроскопии образцов костного мозга. Даже в период разгара ВЛ
лейшмании могут выявляться только в нескольких клетках окрашенного препарата
косного мозга.
Наиболее характерно расположение амастигот
лейшманий внутриклеточно в макрофагах. Число лейшманий в макрофаге могут
достигать 20-30 и более. Размеры амастигот варьируют от 2 до 5,5 мкм (для
сравнения диаметр эритроцита равен 7-9 мкм). Нередко отмечается также разрыв
макрофага и выход из него амастигот. После выхода амастигот из клеток системы
макрофагов можно обнаружить их внеклеточно. Амастиготы имеют характерную
вытянутую форму с эксцентрично расположенным ядром и четко визуализирующимся
кинетопластом. При окраске по Романовскому цитоплазма голубая, ядро
красно-фиолетовое, кинетопласт окрашивается интенсивнее чем ядро.
В нашем случае ВЛ в препарате из пунктата костного мозга больной Ш., 32 лет,
окрашенного по Романовскому (увеличение 100х10) при детальной и довольно
длительной микроскопии всего препарата были обнаружены амастиготы лейшманий,
расположенные внеклеточно и внутриклеточно
(рис. 1).
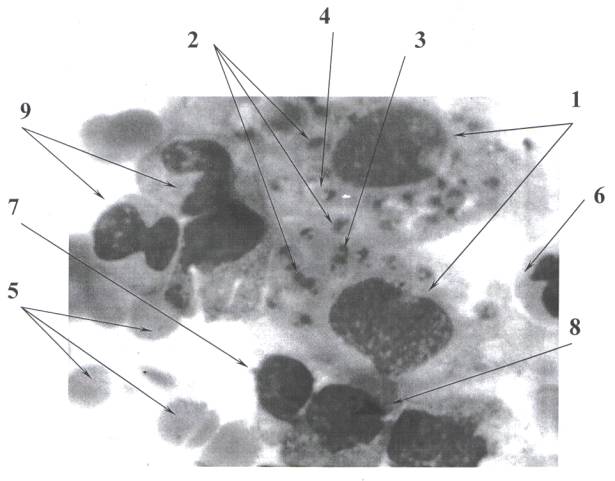
Рис. 1. Пунктах костного мозга больной Ш. 32 лет с висцеральным лейшманиозом
Окраска по Романовскому.
Увеличение 100х10. 1 - макрофаги, заполненные амастиготами лейшманий; 2 - амастиготы
лейшманий; 3 - ядро амастиготы; 4 - кинетопласт амастиготы; 5 - эритроциты; 6 -
миелоцит; 7 - лимфоцит; 8 - плазмоцит; 9 - гранулоциты.
Учитывая, что большинство из перечисленных
выше методов и тестов сегодня еще недоступны для лабораторий большинства
клиник, даже в развитых странах, ведущим методом диагностики ВЛ остается
паразитоскопия биопсийного материала пациента (костного мозга, лимфоузлов,
печени, селезенки). Необходимо отметить, что для выявления паразита при
микроскопии образцов костного мозга крайне важна детальная и пристальная
микроскопия всего препарата. Важно использовать для диагностики микроскопы с
качественной оптикой и системой освещения.
Литература.
1.
Д.Е. Генис.
/Медицинская паразитология Москва. Медицина. 1979 г. с. 16-20.
2.
І.М. Локтєва “Нові” паразитарні хвороби на території
України /Лабораторна діагностика – 2007 - №1 – 56-64.
3.
Руководство по
клинической лабораторной диагностике. Часть 1 / Под ред. проф. М.А. Базарновой.
Киев «Вища школа», 1981 – с. 146-148.
4.
Руководство по
инфекционным болезням / Под ред. Ю.В. Лобзина. СПб.: Издательство Фолиант,
2000.-936 с.
5.
Руководство по
тропическим болезням / Под ред. А.Я. Лысенко.-4-е изд., перераб. и доп.-М:
Медицина, 1983.-512 с.