В.Ю.Москвич, В.Г.Гаврилюк, А.І.Вінніков.
Дніпропетровський
національний університет
імені Олеся
Гончара
Динаміка розповсюдження
збудників кишкових інфекцій в лікарнях Покровського району за 2002—2008 роки
Гострі кишкові інфекції залишаються
досить актуальною проблемою охорони здоров'я XXI століття, що пов'язано з високою
захворюваністю серед населення у всіх вікових групах. Велику роль в цьому
відіграють фактори патогенності мікроорганізмів, персистентний потенціал
мікробної клітини, що обумовлює довготривале існування мікроорганізмів в
макроорганізмі хазяїна, а також антибіотикорезистентність, яка часто визначає
ефективність лікування хворих, підвищує летальність і збільшує тривалість
епідемій. Особливого значення набуває проведення моніторингу за розповсюдженням
кишкових інфекцій, проведення досліджень, направлених на виявлення
патогенних та персистуючих властивостей мікроорганізмів — збудників
патологічних процесів кишкової локалізації, стеження та проведення заходів по
запобіганню циркуляції антибіотикостійких штамів.
Для вивчення
розповсюдження кишкових інфекцій у Покровському районі з 2002 по 2008 роки було
обстежено 8537
пацієнтів з метою виявлення збудників інфекцій кишкової етіології. З них 581
чоловік були хворі на гострі ентероколіти, і в 90 осіб при профілактичних
обстеженнях виділено певні збудники ешеріхіозів, сальмонельозів, шигельозів. В
цілому за сім років виявлено 519 культур мікроорганізмів, що стали причиною
захворювань на кишкові хвороби (рис 1).
Проведений мікробіологічний моніторинг за розповсюдженням інфекцій кишкової
етіології по Покровському району за 2002-2008 роки показав, що за даний період
найвищий відсоток висіваності склали патогенні кишкові палички (27%), яких було
виділено 147 культур різних серотипів.
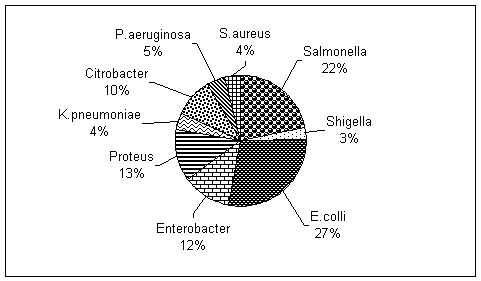
Рис. 1 Пейзаж виділеної мікрофлори від хворих на кишкові
хвороби в Покровському районі за 2002-2008 роки.
Також
великий відсоток висіваності склали сальмонели (22%). Виділені 113 культур
належали до видів Salmonella еnteritidіs, S.newport, S.derbi, S.sendai, S.abortus equi, S.essen. Дещо менше було виділено протеїв (13%), ентеробактерів
(12%) та цитробактерів (10%). Найменша кількість мікроорганізмів, які стали
причиною кишкових захворювань — це Pseudomonas aeruginosa (5%), Staphylococcus aureus (4%), Klebsiella pneumoniae (4%), Shigella (3%). На дизентерію
хворіло 5 чоловік в 2003, 2004 та 2005 роках. Висівалися S.flexneri Ia, S.flexneri IIa, S.sonnei Ia.
На наступному етапі дослідження
було доцільним провести аналіз динаміки розповсюдження ізолятів бактерій
кишкової групи в залежності від сезонів року (рис.2). За підсумками семи років,
можна простежити ріст кишкових інфекцій, що відбувається у весняно-літній
період. Найбільша частота висіваності спостерігалася навесні та влітку 2002 та
2004 років. Високий зріст висіваності 2004 року пов’язаний з проведенням
профілактичних оглядів, і саме влітку був великий наплив обстежуваних для
роботи в літніх таборах відпочинку. В
більшості випадків захворювання розвивалися в результаті вживання інфікованої
їжі та води. Збудник передавався через молоко, молочні та м’ясні продукти.
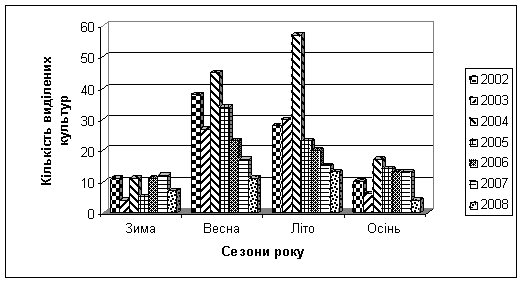
Рис. 2 Динаміка посезонного розповсюдження збудників кишкових
інфекцій у Покровському районі.
Важливим джерелом зараження була домашня птиця,
особливо кури і водоплаваючі птахи, та їх яйця. Епідеміологічну небезпеку
представляли інфіковані свині, вівці, коні, велика рогата худоба. Збудники
передавалися з гов’ядиною та свининою. Спостерігалися ураження, викликані
вживанням інфікованих риби, овочів та фруктів, які швидко псуються влітку при
високих температурах. Реєструвались випадки ураження
кишкових інфекцій в людей, що займалися водними видами спорту.
У всіх культур, виділених в
2002-2008 роках, що визивали кишкові хвороби, проведено аналіз патогенних
властивостей. Виявилося, що збудники кишкових інфекцій роду Pseudomonas проявили 100%
здатність до роїння, характеризувалися гемолітичною та уреазною активністю. Представники
роду Staphylococcus, які були причиною харчових
токсикоінфекцій, 100% характеризувалися лецитіназною, плазмокоагулюючою,
гемолітичною властивостями, тому віднесені до роду S.aureus. Виділені мікроорганізми, що
належать до кишкової групи інфекцій проявили уреазну активність (19,5%) та
здатність до роїння (14%). Одержані дані свідчать про розповсюдження штамів
мікроорганізмів з високим рівнем прояву факторів патогенності.
За увесь
досліджуваний період 2002-2008 роки було проведено аналіз кількості виділених
кишкових паличок різних серотипів. Як відомо, серед ешерихій, що колонізують
шлунково-кишковий тракт людини і є нормальними симбіонтами, зустрічаються
діареєгенні штами — збудники коліінфекцій у дітей і дорослих. Такі ешерихії є
мутантами і відрізняються від нормальних кишкових паличок тільки за антигенною
структурою. Не відрізняючись по фізіолого-біохімічним властивостям, вони мають
відмінності в антигенній структурі. Тому належність до певних ОК-груп дозволяє
визначити збудників різних ешерихіозів (рис. 3).
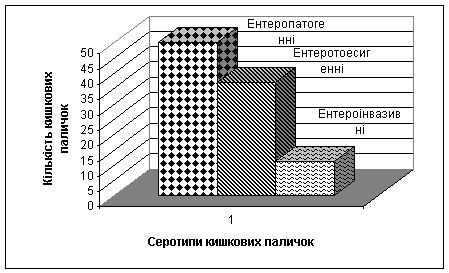
Рисунок 3 Типи кишкових
паличок, виділених від хворих у Покровському районі за 2002-2008 роки.
Найбільшу
кількість від хворих виділено ентеропатогенних кишкових паличок (51%) серотипів О18,
,О26, О44, О55, О124, О125, які були основним
збудником діареї у дітей до трьох років житя. Практично всі їх серотипи мають
плазміду, що кодує синтез білка, і позначається, як фактор адгезивності
ентеропатогенних E.coli. Ентеротоксигенні
кишкові палички, що належать до серотипів О20, О25 склали
37,8%. Їх факторами патогенності є пілі та фімбріальні фактори (CFA/I, СFA/II, CFA/IV), які полегшують адгезію до
епітелію та колонізують нижні відділи тонкої кишки. Виділяють термолабільний і
термостабільний токсин, що аналогічний дії токсину холерного вібріону. 11,2%
склали ентероінвазивні ешерихії серотипів О124, О143, що
викликають інфекції, подібні дизентеріям, збудниками яких є шигели.
Ентероінвазивні кишкові палички мають плазміди, що кодують синтез певних
поверхневих білків, які мають риси, подібні до білків шигел.
Перебіг хронічного процесу та
стан бактеріоносійства обумовлені персистуючими властивостями бактерій. Тому
особливе значення має визначення рівня здатності до персистенції у клінічних
штамів мікроорганізмів — збудників кишкових інфекцій. Було проведено
дослідження антиінтерферонової та адгезивної активності у 9 музейних культур,
що належали до видів : Escherichia coli O55, Escherichia coli О145, Klebsiella pneumoniae, Enterobacter aerogenes, Enterobacter faecalis, Proteus mirabilis, Proteus vulgaris, Pseudomonas aeruginosa, Staphylococcus aureus. Визначення антиінтерферонової
активності проводили за допомогою штаму Corynebacterium xerosis. Цей штам чутливий до
людського лейкоцитарного інтерферону. Штам є індикатором наявності або
відсутності у досліджуваних культур антиінтерферонової активності. В результаті
проведених досліджень встановлено, що всі культури проявляли антиінтерферонову
активність. Про це свідчить ріст індикаторного штаму Corynebacterium xerosis що чутливий до людського
інтерферону. А попереднє інкубування досліджуваних культур з інтерфероном
приводило до його інактивації. Для виявлення адгезивної здатності досліджуваних
культур підраховували кількість колоній, біля яких утворювався ореол із
еритроцитів людської крові через 5 хвилин інкубації. Найбільшу адгезивну
здатність проявив штам K.pneumoniae - 70%, E.coli серотипу O55 - 57%, E.coli О145 - 50%. Дещо нижчою вона виявилася у P. vulgaris - 20%, P. aeruginosa - 20%, E. аerogenes -18%, S.aureus. - 15%. Не встановлено
антиінтерферонової активності у P.mirabilis і E.faecalis. Адгезивність та антиінтерферонова активність свідчать
про здатність досліджених клінічних штамів УПМ до довготривалої персистенції в
макроорганізмі хазяїна та можливості викликати інфекції з хронічним перебігом.
На визначення
чутливості до антибіотиків досліджено 519 культур мікроорганізмів, які визвали
захворювання кишкової етіології. Для постановки антибіотикочутливості для всих
культур родини Enterobacteriaceae використовували такі антибіотики : ампіцилін, гентаміцин,
ципрофлоксацин, цефотаксим, тетрациклін,
хлорамфенікол. Для виділених P.aeruginosa приміняли
гентаміцин, цефепім, амікацин, ципрофлоксацин, цефтазідім, тобраміцин. Для S.aureus — оксацилін,
лінкоміцин, гентаміцин, тетрациклін, рифампіцин, ципрофлоксацин. Встановлено найвищий рівень стійкості виділених
мікроорганізмів кишкової групи до пеніцилінів (36%) та аміноглікозидів (29%). Виділені культури P.aeruginosa проявили
найвищу резистентність до антибіотика амікацину (50%) та
гентаміцину (25%) групи аміноглікозидів. Культури
S.aureus виявились найбільш резистентні до лінкозаміну (35%), оксациліну (30%), деякі також до гентаміцину (15%)
та тетрацикліну (10%).
Під час постановки чутливості до
антибіотиків часто спостерігали множинну резистентність до різних груп
антибіотичних препаратів. До 3-5 антибіотиків виявили резистентність палички
синього гною (62,5%) та клебсієли (52%). Дещо нижчою резистентністю
характеризувалися шигели (33%), сальмонели (31%), ешеріхії (31%). Найнижчий
відсоток стійкості до 3-5 антибіотиків зафіксовано у стафілококів (25%),
протеїв (22%), ентеробактерів (19%) та цитробактерів (18%). Найбільшою
множинною резистентністю (до 6 антибіотиків) характеризувалися стафілококи
(25%) та синьогнійні палички (21%), які є основними збудниками
внутрішньолікарняних інфекцій, вони частіше інших мікроорганізмів визивають
хронічні захворювання з різними ускладненнями і дуже часто приводять до
бактеріоносійства. Дещо нижчу множинну резистентність проявили клебсієли (9,5%)
та ешерихії (8%). Протеї (7%), цитробактери(6%), ентеробактери (5%) та
сальмонели (4,5%) виявилися більш чутливими до антибіотиків, а шигели взагалі
не проявили множинної резистентності.
Широке
розповсюдження штамів з множинною резистентністю свідчить про те, що ці штами
можуть циркулювати у людській популяції і призводити до періодичних спалахів
інфекції.