РЕДКИЕ ОСЛОЖНЕНИЯ ЯЗВЫ
ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Д.м.н, проф. Н.А. Пострелов, д.м.н, проф. Ю.В. Плотников,
д.м.н, проф. Е.Б.Авалуева
Кафедры госпитальной хирургии
(зав. - проф. Э.Э.Топузов) и пропедевтики внутренних болезней (зав. – проф. Е.И.Ткаченко) Северо-Западного государственного медицинского университета имени И.И. Мечникова
Цель сообщения: показать редкое осложнение язвенной болезни при сложных топографо-анатомических соотношениях большого дуоденального сосочка (БДС) и язвенного пенетрата и его успешное лечение с использованием нестандартного способа зашивания культи двенадцатиперстной кишки (ДПК).
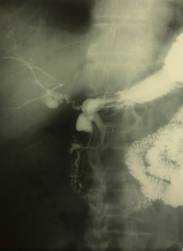
Больной П., 61 года, 21.02.2011 поступил в терапевтическую клинику с жалобами на похудение, общую слабость. 25 лет страдал язвенной болезнью, язвой ДПК, преимущественно залуковичной локализации, систематически лечился у гастроэнтерологов. При ФГДС обнаружена рубцовая деформация луковицы ДПК; КТ – конкременты желчного пузыря, аэробилия; рентгеноскопии желудка и дуоденографии – контрастирование вне- и внутрипеченочных желчных протоков и желчного пузыря, рубцовая деформация постбульбарного отдела ДПК (рис. 1).
 В
связи с билиодигестивным свищом 01.02.2011 операция: лапаротомия, холецистэктомия,
холедохостомия, резекция желудка по Б-II, устранение дуоденобилиарного свища. При ревизии органов
брюшной полости обнаружено, что в просвете желчного пузыря находился камень размерами
1 х 1 см. Сращения стенки желчного пузыря с окружающими тканями отсутствовали.
Единственной причиной возникновения кишечно-желчного свища представлялся
язвенный рубец, пенетрирующий в ткань головки поджелудочной железы. Особенности
последнего этапа операции заключались в мобилизации ДПК по задней стенке до
пенетрирующего язвенного рубца, на уровне которого кишка вскрыта и пересечена.
Пенетрат в ткань поджелудочной железы, в виде плотного рубцового тяжа толщиной
2-3 мм, лигирован и пересечен. Под культей пенетрата на внутренней по
В
связи с билиодигестивным свищом 01.02.2011 операция: лапаротомия, холецистэктомия,
холедохостомия, резекция желудка по Б-II, устранение дуоденобилиарного свища. При ревизии органов
брюшной полости обнаружено, что в просвете желчного пузыря находился камень размерами
1 х 1 см. Сращения стенки желчного пузыря с окружающими тканями отсутствовали.
Единственной причиной возникновения кишечно-желчного свища представлялся
язвенный рубец, пенетрирующий в ткань головки поджелудочной железы. Особенности
последнего этапа операции заключались в мобилизации ДПК по задней стенке до
пенетрирующего язвенного рубца, на уровне которого кишка вскрыта и пересечена.
Пенетрат в ткань поджелудочной железы, в виде плотного рубцового тяжа толщиной
2-3 мм, лигирован и пересечен. Под культей пенетрата на внутренней по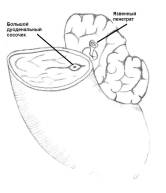 верхности
кишки, на 1,5 см ниже места ее пересечения, выявлен БДС (рис. 2а). При закрытии
культи ДПК использована методика, подобная той, которую описал Л.В.Савич
(1977). Острым путем стенка кишки отделена от поджелудочной железы на 1 см ниже
пенетрата с оставлением последнего в тканях поджелудочной железы. Из противоположной
язве стенки ДПК выкроен лоскут и сформирован конус, из которого создан капюшон
путем
верхности
кишки, на 1,5 см ниже места ее пересечения, выявлен БДС (рис. 2а). При закрытии
культи ДПК использована методика, подобная той, которую описал Л.В.Савич
(1977). Острым путем стенка кишки отделена от поджелудочной железы на 1 см ниже
пенетрата с оставлением последнего в тканях поджелудочной железы. Из противоположной
язве стенки ДПК выкроен лоскут и сформирован конус, из которого создан капюшон
путем 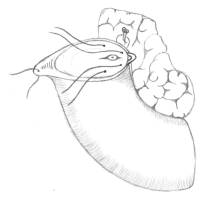 сшивания
краев стенки культи узловыми швами узелками внутрь (рис. 2б). После этого культя
погружена кисетным швом, проведенным аборальнее первого узлового шва, расположенного
под пенетратом и над БДС (рис. 2в).
сшивания
краев стенки культи узловыми швами узелками внутрь (рис. 2б). После этого культя
погружена кисетным швом, проведенным аборальнее первого узлового шва, расположенного
под пенетратом и над БДС (рис. 2в). 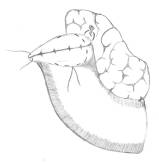
При контрольной холангиографии выявлен переход контрастного вещества в просвет дуоденальной культи. Затеков нет.
Послеоперационное течение тяжелое. 02.03.2011 произведена релапаротомия в связи с ферментативным перитонитом. Через 5 суток отмечен наружный панкреатический свищ с отделяемым до 500 мл в сутки. Свищ функционировал на фоне деструктивного парапанкреатита, местного перитонита, левостороннего плеврита, что подтверждено данными КТ от 25.04.11 - признаками парапанкреатических скоплений жидкости и абсцедирования с распространением процесса на переднюю брюшную стенку. Длительное комплексное консервативное лечение включало в себя аспирационное промывание, туалетные перевязки, инфузионную терапию, диету с ограничением жидкости, спазмолитики, антибактериальную терапию, подавление экзокринной функции поджелудочной железы октреотидом (1500 ЕД ежедневно). Клинические признаки парапанкреатита прошли. Рана зажила вторичным натяжением. Свищ закрылся через 92 дня. 16.06.2011 выписан в удовлетворительном состоянии.
В ноябре 2011 года лечился по поводу пептической язвы анастомоза, достигнуто заживление. Отмечает значительное улучшение состояния по сравнению с январем-февралем 2011 года. По данным КТ от 26.10.11 определяется положительная КТ-динамика с исчезновением скопления жидкости в брюшной полости, дефекта передней брюшной стенки, скопления жидкости в плевральной полости, уменьшение размеров лимфатических узлов. Признаков панкреатита и аэробилии нет.