КЛИНИЧЕСКИЕ
ПРОЯВЛЕНИЯ И СОСТОЯНИЕ ЭПООФОРОНА ПРИ РАЗЛИЧНЫХ ВИДАХ КИСТ ЯИЧНИКОВ
Наседкин А.Г.
Публичное медико-санитарное учреждение
«Центральная районная больница Кэушень»
ВВЕДЕНИЕ
Частота кистозных образований яичника составляет
70,9%, из них кисты яичника – 17% (фолликулярные 90-95%, желтого тела -2-5%,
эндометриодные – 5-10%) [1].
По мнению многих исследователей доброкачественные
опухоли и опухолевидные образования яичников протекают бессимптомно [1,5].
Однако, это мнение разделяют не все авторы [3,4]. Различные расстройства
менструальной функции при доброкачественных опухолях и опухолевидных
образованиях яичника встречаются у 25% женщин, снижение детородной функции – у
26%, боли внизу живота – у 47% [3]. Данные о наличии других жалоб в литературе
редки и освещены противоречиво.
Исследования А.Б. Войцович (1998) показали, что яичниковый
придаток (ЯП) с возрастом претерпевает
морфологические изменения, достигая максимального развития в фертильном
возрасте [2]. Данные о морфологии яичникового придатка при кистах яичников в
литературе отсутствуют.
Цель
исследования: изучить клиническую
картину и время появления симптомов относительно момента выявления заболевания
и морфологию яичникового придатка у женщин с различными видами кист яичника.
Задачи исследования:
·
изучить клинику и время
появления симптомов относительно момента выявления заболевания при различных
видах кист яичников
·
изучить морфологию
яичникового придатка при наличии различных видов кист яичников
МАТЕРИАЛ И
МЕТОДЫ
Были обследованы 92 женщины в возрасте 11-59 лет
(средний возраст - 32,3±1,2 лет) и изучена морфология 41 яичникового придатка,
полученного от 35 женщин, оперированных по поводу кист яичников.
На
основании патоморфологического исследования удаленных патологических тканей
яичников согласно «Гистологической классификации опухолей яичников» (ВОЗ,
Женева, 1999) были сформированы 4 клинические и 4 морфологические группы: I – с
кистами желтого тела (28 женщин в клинической и 8 в морфологической), II – с
фолликулярными (22 и 11 соответственно), III – с эндометриоидными (10 и 8
соответственно), IV – с простыми (13 и 8 соответственно). Дополнительно, на
основании данных УЗИ, бимануального исследования и подверженности регрессу в
ходе лечения была выделена V клиническая группа (19 женщин) – с неуточненными
кистами яичников (НКЯ).
Клиническое
обследование включало: изучение анамнеза, характера менструальной, половой, детородной
функций, гинекологическое обследование и ультразвуковое исследование
(трансвагинальным – 7,5 МГц и трансабдоминальным – 5МГц датчиками);
определялось время появления различных жалоб (болевой синдром, боли при
коитусе, симптомы ПМС, нейро-эндокринные жалобы) относительно момента выявления
кист яичников.
Нативные ЯП подвергались макроморфометрии, после
рутинной гистологической обработки и окраски гематоксилин-эозином –
микроскопическому изучению и микроморфометрии. При макрометрии проводились
измерения длины, ширины, косого размера ЯП (в мм), подсчет числа продольных
канальцев. При микроскопическом исследовании измерялись наружный и внутренний
диаметры канальцев (в мм), толщина мышечной стенки (в мм), высота эпителия (в
мм), оценивались вид эпителия, форма и ориентация ядер относительно базальной
мембраны, наличие секрета в просвете канальцев, деформированность их.
Показатели ЯП сравнивались с нормальными показателями ЯП женщин фертильного
возраста [2].
Статистическая обработка данных проводилась с помощью
пакета программ Statistica 6.0 for Windows. Количественные данные
представлялись в виде среднего ± стандартная ошибка среднего, а качественные –
в виде частоты встречаемости признака в различных группах, выраженной в
процентах. Для оценки значимости различий между группами использовали метод
сравнения выборочных долей для качественных признаков и критерий Манна-Уитни
для количественных признаков при критическом уровне значимости р<0,05.
Обсуждались статистически различимые результаты с
достоверностью различий менее 0,05.
РЕЗУЛЬТАТЫ
ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Пациентки всех групп были рождены женщинами в
репродуктивном возрасте, от 1-3 беременности. По данным анамнеза перинатальное
поражение ЦНС, подвывих шейных позвонков и асфиксия наиболее часто выявлялись у
пациенток с НКЯ (45,45%) (p<0,05). Также пациентки с НКЯ часто отмечали
(31,58%) кисты яичников у родственниц. Среди гинекологической патологии миома
матки в анамнезе реже всего была при НКЯ – у 5,26% (p<0,05), а чаще – у
пациенток с фолликулярными кистами (54,55%) (p<0,05). Эрозии шейки матки в
анамнезе часто были у пациенток с эндометриоидными кистами (у 40,00%).
Неблагоприятное становление менструальной функции чаще
всего было отмечено также при НКЯ: сразу установились менструации лишь у 52,63%
пациенток (p<0,05), через 2-8 лет у 21,05% (p<0,05), не установились до
сих пор у 26,32% (p<0,05), у пациенток остальных групп менструации
установились либо сразу, либо в течение одного года.
Различные
изменения менструального цикла (увеличение или/и уменьшение продолжительности,
интервала, количества теряемой крови) были зафиксированы у 30-60% пациенток со
всеми видами кист. Для эндометриоидных кист было характерно частое наличие
мажущих выделений до/после месячных – в 40,00% случаев (p<0,05). В возрасте
21-30 лет и 31-40 лет отметили изменения менструального цикла 40,00% женщин с
кистами яичников, в возрасте до 20 лет – 20,00% и в 41 год и старше – 80,00%.
ПМС реже всего (в 20,00%) сопутствовал
пациенткам с фолликулярными кистами, у пациенток других групп наблюдался в 35-60%
случаев.
Первичное бесплодие было отмечено у
14,29% женщин I группы, у 9,09% - II-ой, у 10,00% – III-ей, у 7,69% – IV-ой и у
10,53% - V-ой. Вторичное бесплодие сопутствовало 10,53-46,00% женщин I-V групп,
при этом реже наблюдалось у пациенток V-ой группы (10,53%), а чаще – при
простых кистах (46,00%).
Неблагоприятное течение беременности наиболее часто
отмечалось у пациенток с эндометриоидными и простыми кистами – соответственно
60,00% и 38,46% (p<0,05) пациенток имели токсикозы, гестозы, угрозы
прерывания беременности.
Болевой синдром присутствовал у большинства женщин с
кистами (84,8%). При эндометриоидных, фолликулярных, простых кистах и кистах
желтого тела боль была преимущественно тянуще-ноющего характера и
локализовалась внизу живота. У пациенток с НКЯ, напротив, превалировали боли колюще-режущего
характера (p<0,05), однако, также локализованные преимущественно внизу
живота. Область иррадиации болей была обширной, а именно: нижние конечности,
паховая область, прямая кишка, влагалище, боковая область живота, поясница. У
женщин с кистами желтого тела и эндометриоидными болевой синдром давал
иррадиацию в нижние конечности+пах+прямая кишка несколько чаще, чем в боковую
область живота+поясницу. При фолликулярных, простых кистах и НКЯ боль одинаково
часто иррадиировала в нижние конечности+пах+прямую кишку и в боковую область
живота+поясницу.
Болевой
синдром у 1/3 – 1/2 женщин всех групп появлялся без связи с какими-либо
факторами, а наиболее распространенными провокаторами появления болей были
физическая нагрузка (10-30%), переохлаждение (5-20%).
Боли при коитусе отмечали 39,29% женщин I-ой группы,
36,36% - II-ой, 40,00% - III-ей, 38,46% - IV-ой и 47,37% - V-ой.
Пациентки
со всеми видами кист имели тот или иной набор психо-эмоциональных,
нейро-вегетативных и эндокринно-обменных жалоб.
При
простых кистах наиболее часто отмечались гиперпластические процессы (53,84%),
непереносимость высокой температуры (30,47%), головная боль (46,15%) и
сердцебиения (46,15%) (p<0,05).
Девушкам
с НКЯ часто сопутствовали лабильность настроения (57,89%), снижение
работоспособности (63,16%), плаксивость (63,16%), утомляемость (52,63%),
зябкость (36,84%), повышенная возбудимость (47,37%), головная боль (42,11%),
непереносимость высокой температуры (42,11%), вирилизация (26,32%) (p<0,05).
При эндометриоидных кистах максимально часто
отмечались снижение памяти (70,00%), снижение работоспособности (60,00%),
сердцебиения (50,00%), сонливость (40,00%), непереносимость высокой температуры
(60,00%), головная боль (50,00%), сердцебиения (50,00%), приливы (50,00%),
тиреоидная дисфункция (40,00%) и гиперпластические процессы (50,00%)
(p<0,05).
Головная боль (54,55%), повышенная возбудимость
(40,91%), плаксивость (72,73%), снижение памяти (63,64%), гиперпластические
процессы (50,00%) при фолликулярных кистах яичников отмечались чаще других
нейро-эндокринных жалоб (p<0,05).
Наиболее часто пациенткам с кистами желтого тела
сопутствовали: головная боль (50,00%), приливы (42,86%), нарушения сна
(32,14%), плаксивость (67,86%), раздражительность (57,14%), утомляемость
(53,57%), гиперпластические процессы (35,71%), ожирение (32,14%) (p<0,05).
Фолликулярные кисты имели самый маленький объем
(32,75±6,83 см3) (p<0,05), а при эндометриоидных кистах и серозных
цистаденомах отмечались наименьшие объемы контралатерального яичника –
соответственно 5,97±1,16 см3 и 5,47±1,09 см3 (p<0,05).
При НКЯ, эндометриоидных, простых кистах чаще
поражался правый яичник (p<0,05), при фолликулярных кистах – левый
(p<0,05), а при кистах желтого тела – оба яичника поражались с одинаковой
частотой.
Клинические
проявления различных видов кист яичников: изменение либидо, болезненность
половой жизни, болевой синдром, ПМС и нейро-эндокринная симптоматика появлялись
в основном до (в течение 1-4 лет) обнаружения кисты яичника.
При всех видах кист яичников было уменьшено количество
продольных канальцев ЯП и соотношение объемов яичник/ЯП по сравнению с нормой
(p<0,05). Для кист желтого тела были характерны большие, чем в норме, косой
размер (25,14±2,13 мм) и длина ЯП (18,64±1,84 мм) (p<0,05). При
эндометриоидных (19,17±1,51мм) и простых (22,00±4,04 мм) кистах была
зафиксирована большая по сравнению с нормой длина ЯП (p<0,05).
Канальцы «без мышечной стенки» составили 34,21%
канальцев в I-ой группе, 36,19% - во II-ой, 14,04% - в III-ей и 27,00% - в IV-ой,
при этом, удельная плотность распределения канальцев типа «без мышечной стенки»
была меньше, чем канальцев «с мышечной стенкой» (p<0,05). У пациенток с
кистами желтого тела и эндометриоидными канальцев ЯП «без мышечной стенки» было
меньше, чем у женщин с фолликулярными и простыми кистами (p<0,05).
Наружный диаметр канальцев ЯП «с мышечной стенкой» был
больше, чем в норме, а «безмышечных» - меньше во всех группах (p<0,05).
Внутренний диаметр канальцев ЯП обоих типов и толщина мышечной стенки не
отличались от нормы при всех видах кист. Высота эпителия в канальцах ЯП обоих
типов была выше, чем в норме при всех видах кист (p<0,05).
В канальцах ЯП III-ей группы все виды эпителия
встречались с одинаковой частотой, во II-ой и IV-ой превалировали кубический
(59,62% и 53,54% соответственно) и уплощенный кубический (28,85% и 30,30%
соответственно), а в I-ой превалировал только кубический (58,67%).
Округлые
ядра, овальные вертикальные и овальные горизонтальные ядра эпителиоцитов
канальцев ЯП встречались одинаково часто при различных видах кист яичников.
Секрет был обнаружен в 58,67% канальцев ЯП I-ой
группы, в 42,37% - II-ой группы, в 35,71% – III-ей, в, в 52,52% – IV-ой.
Сочетание секреции и десквамации эпителия чаще всего было в канальцах ЯП у
женщин I-ой группы (70,83%) (p<0,05).
Деформированные канальцы были отмечены в 32,00%
случаев в I-ой группе, в 39,42% - во II-ой, в 51,79% в III-ей, в 31,31% - в
IV-ой. Таким образом, самая сильная тенденция к деформации канальцев ЯП
отмечалась у пациенток с эндометриоидными кистами.
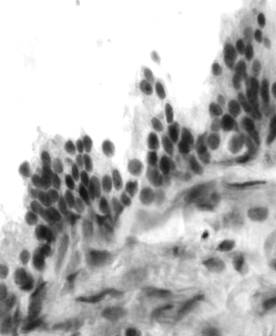

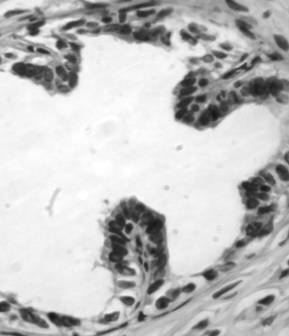
Рисунок
– Ложные (слева) и истинные сосочки (справа) в канальцах ЯП. Окраска
гематоксилином - эозин, увеличение 400
В 30,00% канальцев ЯП при всех видах кист яичников
была выявлена многорядность расположения ядер эпителиоцитов, в 10% канальцев –
псевдососочки и в 5% канальцев – истинные сосочки (рисунок). Данные изменения
эпителиального пласта канальцев ЯП нами выявлены впервые (в норме отсутствовали).
Таким образом, при всех видах кист яичников
клиническую картину составили болевой синдром вне месячных, различные нарушения
менструального цикла, болезненность при коитусе, нейро-эндокринные жалобы в
различных комбинациях, симптомы ПМС. Данные симптомы появлялись преимущественно
до (в течение 1-4 лет) выявления кист яичников. У женщин с неуточненными
кистами яичников были отмечены отягощенный наследственный и перинатальный
анамнез, что позволяет предположить наличие генетической предрасположенности в
патогенезе кист яичников.
При различных видах кист яичников по сравнению с
нормой в яичниковом придатке уменьшено число продольных канальцев и увеличена
длина органа. Отношение канальцев «без мышечной стенки»/«с мышечной стенкой»
равно 1:3. Эпителий канальцев яичникового придатка по сравнению с нормой выше с
преобладанием кубического. Различная секреторная активность выявлена в 50%
канальцев яичникового придатка, а десквамация эпителия – в 10%. Среди изменений
эпителиального пласта яичникового придатка преобладала многорядность
расположения ядер, ложные и истинные сосочки встречались реже. То есть, при
различных видах кист яичников в ЯП выявляются качественные и количественные
изменения. ©
ЛИТЕРАТУРА:
Адамян,
Л.В. Белоглазова С.Е. Лапароскопия и лапаротомия в диагностике и лечении
овариальных образований / Л.В. Адамян, С.Е. Белоглазова // Эндоскопия в гинекологии под ред. Л.В. Адамян, В.И.
Кулаков. – М., 1999. – С. 375-388.
Войцович, А.Б. Возрастная
клинико-морфологическая характеристика яичникового придатка : Дис. …канд. мед.
наук / А.Б. Войцович. - Томск, 1998. – 157 с.
Гатаулина,
Р.Г. Клинические особенности группы больных с нарушением репродуктивной функции
и доброкачественными опухолями яичников / Р.Г. Гатаулина // Журнал акушерства и
женских болезней. – 2001. – Т. L. – Вып. 4. – С. 38-42.
Гилязутдинова
З.Ш., Михайлова М.К. Онкогинекология: руководство для врачей. – М.: МЕДпресс,
2000. – 384с.
Савельева
Г.М., Соломатина А.А., Степанов К.И. Диагностика и терапия яичниковых
образований // Практическая гинекология (клинические лекции) под ред. В.И.
Кулакова и В.Н. Прилепской. – С. 75-88. 2002
Наседкин
Андрей Генрихович
E-mail:nasedkinag@rambler.ru
373-79-305-163
РЕФЕРАТ
Целью
исследования явилось изучение клинической картины, времени появления симптомов
относительно момента выявления заболевания и морфологии яичникового придатка у
женщин с различными видами кист яичников. Обследовано 92 женщины 11-59 лет с
кистами желтого тела, фолликулярными, эндометриоидными, простыми и
неуточненными кистами яичников. Исследован 41 яичниковый придаток, полученный
от 35 женщин с кистами желтого тела, фолликулярными, эндометриоидными и
простыми. Показано, что клиническая картина при всех видах кист яичников
характеризуется наличием болевого синдрома, нейро-эндокринных жалоб, различными
нарушениями менструального цикла, половой функции, присутствием симптомов ПМС,
которые появляются в основном за 1-4 года до выявления кисты. В яичниковом
придатке при различных видах кист выявляются изменения качественного и
количественного характера, а именно: уменьшение числа продольных канальцев,
увеличение наружного диаметра и высоты эпителия, многорядность расположения
ядер, ложные и истинные сосочки, секрет в просвете канальцев ЯП.
Ключевые
слова: киста яичника, яичниковый придаток, клиника кист яичников.
Objective:
To study clinic, clinical manifestation of symptoms in compare with revealing
moment and epoophoron morphology in patients with various ovarian cysts. 92
females of the age 11 to 59 years with corpus luteus, follicular, endometriod,
simple cysts and morphology nonidentified, also 41 epoophoron were studied.
Clinic in patients with ovarian cysts is characterized by menstrual and sex
disfunction, pain syndrome, various neuro-endocrine disorders and PMT and
generally were preceded 1-4 years revealing moment. Various qualitative and
quantitative changes (decreasing numbers of canaliculi, increasing external
diameter and high epithelium, pseudostratification, pseudo- and nature papillar
structures) were revealed in epoophoron.
Key
words: ovarian cyst, epoophoron, clinic of ovarian cysts.