Медицина
д.м.н. Бунова С.С., к.м.н. Усачева Е.В.,
Зуева И.М., Сукончик А.О., Нелидова А.В., Кабаненко Т.П., Близнова Е.Б.
ГБОУ ВПО «Омская
государственная медицинская академия», Россия
Дисфункция миокарда левого желудочка у пациентов, перенесших
крупноочаговый инфаркт миокарда: клиническая характеристика
Ишемическая болезнь сердца (ИБС) является
причиной развития ХСН в 13,3% случаев [1], в том числе у пациентов, перенесших
инфаркт миокарда (ИМ).
Длительное время ХСН ассоциировалась с
систолической дисфункцией левого желудочка (ЛЖ) со снижением сократительной
способности миокарда, однако, клинические симптомы часто встречаются и у
пациентов с сохраненной систолической функцией ЛЖ [2]. Развитие ХСН у них в
большей степени связано с нарушением диастолической функции сердца. Оценка
диастолической дисфункция ЛЖ (ДДЛЖ) имеет не меньшее значение, чем
систолической дисфункции в выборе тактики лечения и определения отдаленного
прогноза у пациентов с ХСН [3, 4].
У пациентов с ИБС, перенесших ИМ, причиной
нарушения раннего диастолического расслабления ЛЖ и возникновения ДДЛЖ является
повышения жесткости миокарда в месте постинфарктного рубца и формирование
соединительной ткани в сердечной мышце, а также сохраняющаяся болевая и
безболевая ишемия миокарда [5]. Имеющееся у пациентов, перенесших ИМ, нарушение
диастолической функции ЛЖ даже в изолированном виде приводит к существенному
ухудшению центральной гемодинамики и может способствовать возникновению или
прогрессированию ХСН [5].
Цель
исследования: оценить выраженность
нарушения систолической и диастолической функции левого желудочка у пациентов,
перенесших острый (первичный) крупноочаговый инфаркт миокарда.
Материалы
и методы. В исследование включено 153
пациента, в возрасте от 31 до 69 лет (средний возраст составил 54,1±6,9 года),
перенесших ИМ, из них 117 (76,5%) мужчин и 36 (23,5%) женщин. Пациенты получали
лечение согласно рекомендациям ВНОК по диагностике и лечению хронической
сердечной недостаточности [1] и стабильной стенокардии [6].
Критерием включения явился перенесенный острый (первичный)
крупноочаговый ИМ со стабильным течением ИБС на протяжении 3 месяцев
предшествующих точке включения в исследование, при наличии устойчивого
синусового ритма. Критериями исключения явились злокачественные
новообразования, сахарный диабет тяжелой степени, тяжелые сопутствующие
заболевания в фазе обострения, выраженная органная недостаточность, острые
заболевания на момент включения в исследование.
Клиническая эффективность проводимой
терапии оценивалась по функциональному классу (ФК) ХСН. ФК ХСН определяли по
шкале оценки клинического состояния при ХСН (ШОКС) (модификация В. Ю. Мареева,
2000) и тесту с 6-мин ходьбой.
Всем пациентам проводили ЭКГ и
эходопплеркардиографию (ЭХО КГ). При проведении ЭХО КГ определяли размеры и
объемы камер ЛЖ, толщину стенок и размеры камеры ЛЖ, вычисляли фракцию выброса
(ФВ) ЛЖ, в импульсно-волновом режиме измеряли максимальные скорости
трансмитрального потока в раннюю (Е) и позднюю (А) диастолу. Соотношение Е/А
использовали в качестве критерия диастолической дисфункции ЛЖ [1]. В
соответствие с рекомендациями ВНОК нами выделялись три типа нарушения
наполнения ЛЖ: I тип - при Е/А<1 (тип с
замедленным расслаблением ЛЖ), II тип - при
Е/А=1-2 (псевдонормальный тип наполнения ЛЖ), III тип - при Е/А>2 (рестриктивный тип наполнения ЛЖ).
Статистическая обработка данных
проводилась с помощью пакета прикладных программ STATISTICA 6.0 и редактора
электронных таблиц Excel. Критический уровень значимости нулевой статистической
гипотезы (р) принимали равным 0,05 [7].
Результаты
исследования. При анализе данных установлено, что у
амбулаторно наблюдающихся пациентов через 12 месяцев после перенесенного ИМ
преобладают IIА стадия (р<0,001) и II ФК (р<0,001) ХСН. Так, пациенты с I и IIА стадией ХСН
в возрастной категории до 60 лет составили 96,7%, в группе 60 лет и старше –
83,9% (р=0,017), пациенты с I и II ФК ХСН в возрастной категории до 60 лет составили
81,1%, в группе 60 лет и старше – 64,5% (р=0,044). При этом тяжесть ХСН была
статистически значимо выше у пациентов в возрастной группе старше 60 лет как по
стадии, так и по ФК ХСН, что соответствует литературным данным [8]. Тяжесть ХСН
как по стадиям, так и по ФК не зависела от пола (р=0,13 и р=0,06,
соответственно).
Традиционно тяжесть ХСН ассоциируется со
снижением сократительной способности миокарда ЛЖ. Однако известно, что
значительная часть пациентов с ХСН имеет нормальную ФВ ЛЖ (>45-50%) [1, 2].
По данным исследований Euro Heart Survey и
ЭПОХА-О-ХСН в РФ 56,8% пациентов с клинически выраженной ХСН имеют ФВ ЛЖ>50%,
а 85,6% - >40%. [9]. Близкие к этим данные (84,1%) были получены в другом
российском популяционном исследовании – IMPROVEMENT [10]. По результатам нашего
исследования количество пациентов, перенесших ИМ и наблюдающихся амбулаторно, с
сохраненной ФВ ЛЖ (ФВ>50%) определяется временем, прошедшим после ИМ, и в
течение первого года после ИМ на фоне лечения статистически значимо
увеличивается с 75,8% до 81,7% (р<0,0001). Показатели сократительной
способности миокарда ЛЖ у пациентов, перенесших острый крупноочаговый ИМ,
представлены в табл. 1.
Таблица 1
Показатели
сократительной способности левого желудочка у пациентов, перенесших острый
(первичный) крупноочаговый инфаркт миокарда
|
Показатель
систолической функции ЛЖ |
Ранний восстановительный период (от 2 до 6 месяцев
после ИМ), n=153 |
Поздний восстановительный период (от 6 до 12 месяцев
после ИМ), n=153 |
р |
|
ФВ ЛЖ, % (Ме, 25-75%) |
56,9 (50,9-63,7) |
58,2 (52,5-65,0) |
0,0003# |
Примечание: р – уровень значимости, * - значимость различий между ранним и поздним восстановительным периодом по критерию McNemar Chi-square, # - значимость различий между ранним и поздним восстановительным периодом по критерию Wilcoxon signed-ranks test, ИМ – инфаркт миокарда, ФВ – фракция выброса.
Статистически значимое увеличение ФВ ЛЖ и количества
пациентов с сохраненной ФВ в течение первого года после перенесенного ИМ –
следствие адаптивного ремоделирования
ЛЖ [11].
Ряд исследователей считает, что более чем
в 90% случаев ХСН с сохраненной ФВ ЛЖ может быть обусловлена развитием или
усугублением у пациентов, перенесших ИМ, собственно ДДЛЖ [1, 10]. В последнее
время появляется все больше данных именно о первичном характере диастолической
дисфункции сердца у пациентов с постинфарктной ХСН [12]. ДДЛЖ часто является
единственным функциональным нарушением сердца у пациентов с сохраненной ФВ ЛЖ и
должна рассматриваться в качестве обязательного компонента, необходимого для
постановки диагноза ХСН вслед за клиническими признаками и уровнем мозгового
натрийуретического пептида [1]. На рис. 1 представлено распределение пациентов,
перенесших ИМ и наблюдающихся амбулаторно, в зависимости от типа ДДЛЖ.
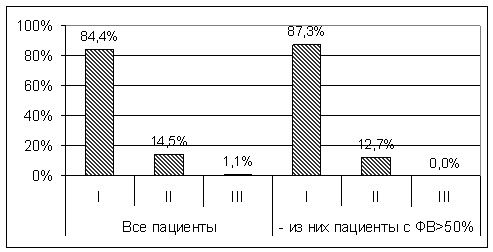
Рис.1. Распределение пациентов, перенесших острый (первичный)
крупноочаговый инфаркт миокарда, в зависимости от типа диастолической
дисфункции левого желудочка.
Так, у пациентов, перенесших ИМ,
преобладает I тип ДДЛЖ независимо от величины ФВ ЛЖ (р=0,43), что соответствует
литературным данным [12]. Вышеуказанные гемодинамические изменения относят к
раннему типу нарушения диастолы ЛЖ, при котором не происходит существенного
повышения давления в левом предсердии, и, соответственно, изменений
гемодинамики в малом круге кровообращения с развитием декомпенсации сердечной
недостаточности, что согласуется с тем, что большинство пациентов, перенесших
ИМ, имеют II ФК и IIА стадию ХСН.
Частота встречаемости рестриктивного (III) типа ДДЛЖ в нашем исследовании составила 1,1%, что
соответствует литературным данным о достаточно редкой встречаемости такого типа
нарушения диастолы у пациентов с ИБС [5].
Таким образом, ввиду многофакторности
генеза ХСН для совершенствования диагностики и прогнозирования степени риска у
пациентов, перенесших ИМ, необходим комплексный анализ параметров, отражающих
функциональное состояние миокарда, поскольку именно степень ДДЛЖ определяет
прогноз заболевания, в том числе у пациентов с систолической дисфункцией [1, 12].
Выявленные нами изменения диастолической
функции ЛЖ у пациентов, перенесших ИМ, соответствуют преобладанию начального
нарушения диастолического наполнения ЛЖ, а выявленные различия по ряду
клинических параметров в группах пациентов с разными типами ДДЛЖ требуют
дальнейшего изучения.
Выводы:
1.
Количество пациентов,
перенесших острый крупноочаговый ИМ, с сохраненной ФВ ЛЖ (ФВ>50%) в течение
1 года после ИМ на фоне проводимого лечения статистически значимо увеличивается
с 75,8% до 81,7%.
2.
В течение первого года
после ИМ преимущественным типом диастолической дисфункции левого желудочка у
пациентов, перенесших ИМ, является тип с нарушением релаксации ЛЖ.
Список
литературы:
1.
Национальные
рекомендации по диагностике и лечению хронической сердечной недостаточности
(III пересмотр) // Журнал Сердечная недостаточность, 2010. - Том 11. - №1 (57).
- [Электронный ресурс]. - Режим доступа:
http://www.scardio.ru/recommendations/approved000E8/default.asp.
2.
Hogg, К. Heart Failure
with preserved left ventricular systolic function. Epidemiology, Clinical
Characteristics, and Prognosis / Hogg К., Swedberg К., McMurray J. // J Am Coll
Cardiol, 2004. - №43 (3). – р. 317-327. - [Электронный ресурс]. - Режим
доступа: http://www.sjhg.org/literature/HF/HFPSF02-04.pdf.
3.
Осипова, О. А.
Геометрические показатели и диастолическая дисфункция левого желудочка при
хронической сердечной недостаточности у больных постинфарктным кардиосклерозом
/ О.А. Осипова, Ю.И. Афанасьев, В.Г. Нестеров, А.В. Кузубова // Журнал Успехи современного естествознания, 2007. - №1.
– с. 80.
4.
Косинец, А. Н.
Диастолическая дисфункция миокарда: диагностика и подходы к лечению / А.Н.
Косинец, В.П. Руденко, В.П. Подпалов и др. // Здравоохранение, 2006. - №10. -
с. 4-9.
5.
Викентьев, В.В. Ишемия
миокарда и нарушение диастолической функции левого желудочка / В.В. Викентьев
// Русский медицинский журнал, 2000. - №5. - [Электронный ресурс]. - Режим
доступа: http://www.rmj.ru/articles_1569.htm.
6.
Рекомендации ВНОК по
лечению пациентов со стабильной стенокардией // Кардиоваскулярная терапия и
профилактика, 2008. - №7 (6). - Приложение 4. - [Электронный ресурс]. - Режим
доступа: 10.http://www.scardio.ru/recommendations/approved000E1/default.asp.
7.
Реброва, О.Ю. Статистический
анализ медицинских данных. Применение пакета прикладных программ STATISTICA. -
М.: МедиаСфера, 2002. - 312 с.
8.
Беленков, Ю. Н.
Эпидемиология и прогноз хронической сердечной недостаточности / Ю.Н. Беленков,
Ф.Т. Агеев // Русский медицинский журнал, 1999. - №2. - [Электронный ресурс]. - Режим доступа: http://www.rmj.ru/articles_1774.htm.
9.
Мареев, В. Ю.
Сравнительная характеристика больных с ХСН в зависимости от величины ФВ по
результатам Российского многоцентрового исследования ЭПОХА-О-ХСН / В.Ю. Мареев,
М.О. Даниелян, Ю.Н. Беленков // Журнал Сердечная Недостаточность, 2006. №7 (4).
– с. 164-171.
10. Increasing awareness and improving the management of
heart failure in Europe: the IMPROVEMENT of HF initiative. The Study Group on
Diagnosis of the Working Group on Heart Failure of The European Society of
Cardiology / Eur J Heart Fail, 1999. - №1 (2). – p. 139-144. - [Электронный
ресурс]. - Режим доступа: http://www.chfn.ca/publications/increasing-awareness-and-improving-the-management-of-heart-failure-in-europe-the-improv
11. Моисеев, В. С. Сердечная недостаточность и достижения
генетики / В.С. Моисеев // Журнал Сердечная недостаточность, 2000. – Т. 1. -
№4. - с. 121-130. - [Электронный ресурс]. - Режим доступа: http://old.consilium-medicum.com/media/heart/00_04/121.shtml.
12. Щукин, Ю.В. Диастоло-систолическая дисфункция сердца
при сердечной недостаточности у больных с постинфарктным кардиосклерозом / Ю.В.
Щукин, О.В. Фатенков. - [Электронный ресурс]. - Режим доступа: http://www.medicum.nnov.ru/nmj/2002/2/04.php.