Клинико-диагностические
характеристики стенозов поясничного отдела позвоночного канала.
Б.Д.
Дюшеев, А.А. Акматалиев, У.А.Ташбаев
Кыргызская
государственная медицинская академия, Кыргызско-Российский (Славянский)
университет, Национальный госпиталь МЗ КР, отделение нейрохирургии №1.
Резюме: Приведены
морфометрические данные позвоночного канала.
Представлены основные клинические синдромы и методы диагностики.
Ключевые
слова:
стеноз позвоночного канала, каудогенная перемежающееся хромота.
Theme: Clinical
manifestation of the lumbar spinal stenosis.
Resume: Morphometric information of the spinal canal
are given.
The
basic clinical syndromes and diagnostic methods are presented.
Key words: lumbar spinal
stenosis, caudogenic intermittent claudication.
Стеноз
позвоночного канала (СПК) поясничного отдела это врожденное или приобретенное
несоответствие костно-фиброзного футляра объему расположенных в нем
нервно-сосудистых образований [4,5,7,8,10,14,16,17,18].
Анатомически различают стеноз центрального отдела позвоночного канала - центральный и латеральные стенозы с компрессией спинального корешка в боковом отделе
позвоночного канала (стеноз бокового кармана), стеноз корешкового канала
и межпозвонкового отверстия (фораминальный
стеноз). Компрессия корешков конского
хвоста при СПК в центральном отделе позвоночного
канала обусловлена уменьшением передне-заднего и (или) поперечного размеров позвоночного
канала, что может быть вызвано как костными
структурами, так и мягкими тканями.
Большинство авторов при оценке
параметров позвоночного канала используют следующие показатели: центральный стеноз — уменьшение расстояния
от задней поверхности тела позвонка до ближайшей противоположной точки на дужке
у основания остистого отростка (до 12 мм — относительный стеноз,
10 мм и меньше — абсолютный), нормальная величина поперечного размера в поясничном отделе позвоночника
достигает 26-30 мм., либо
площади позвоночного канала (до 100 мм² -
относительный стеноз, 75 мм² и менее - абсолютный стеноз). Латеральные
стенозы — сужение корешкового канала и межпозвонкового отверстия до
4 мм и менее. [2,3,5,8,12,14, 17,18].
Частота
стенозов позвоночного канала, среди больных, оперированных по поводу
пояснично-крестцового радикулита варьирует в широких пределах, колеблется от
0,55% до 33,3% [2,3,5,11,14,16,17,18] .
С конца 80-х
годов ХХ века в связи с широким внедрением в клиническую практику КТ, СКТ и
МРТ возможности непосредственного
выявления стенозов значительно расширились, по данным Mroz T.E. и
соавт. (2006) распространенность поясничных стенозов в общей структуре населения достигает 11,5 случаев на 100
тысяч населения в год. Клинические
проявления СПК поясничного отдела неспецифичны, частая диссоциация их с
обнаруживаемыми изменениями при КТ и МРТ исследованиях являются основными
причинами относительно высокой частоты
неблагоприятных исходов оперативных вмешательств [4,5,7,10,14, 18,19].
Всё
вышеуказанное послужило причиной для проведения настоящего исследования по
материалам работы отделения нейрохирургии №1 Национального госпиталя за период
2001-2009 г.г.. В течение этого периода
в отделении прооперировано 478 больных с различной вертеброгенной патологией
пояснично-крестцового отдела пзвоночника, из них 44 (9,2%) больных имели
различные формы СПК.
У всех больных диагноз был верифицирован
интраоперационно, причем, только 23
больных имели диагноз СПК до операции. Возраст
больных в анализируемой группе варьировал от 20 до 70 лет, средний возраст составил 46,9 лет, среди них - 25 мужчин и 19 женщин.
Среди
пациентов преобладали лица трудоспособного возраста от 30 до 60 лет 38 больных
(86,3%), хотя по литературным данным СПК чаще встречаются в среднем и пожилом
возрасте. Вероятнее всего это связано с более осторожным отношением к
оперативному вмешательству больных вышеуказанных возрастных групп. Продолжительность
заболевания от начала клинических проявлений СПК до поступления в клинику
колебалась в широких пределах, от двух недель до 23 лет. Средняя
продолжительность клинических
проявлений составила 5 лет, острая клиническая манифестация чаще была связана с
воздействием провоцирующих факторов см табл.№1
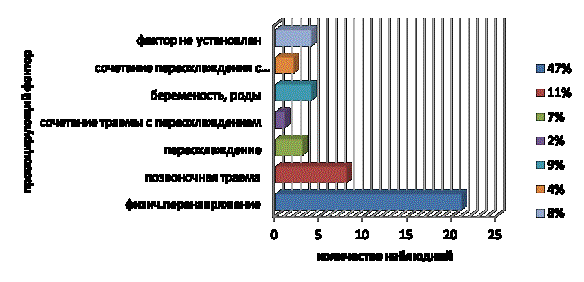
Рис. 1. Провоцирующие факторы клинической
манифестации СПК
У 4 пациенток клиническая манифестация СПК была связана с перенесенными родами и уходом за ребенком. С
увеличением кратности родов
заболевание проявлялось раньше. Лишь у 4 больных причину начала проявления клинических симптомов узкого
позвоночного канала установить не
удалось.
Анализ КТ и
МРТ снимков показал, что причинами
стенозирования являлись гипертрофия и оссификация желтой связки, спондилоартрозы с гипертрофией межпозвонковых
суставов, оссифицированные грыжи дисков и конечно на фоне врожденной узости
позвоночного канала. При рассматриваемой патологии КТ и МРТ взаимодополняющие
методы исследования, что позволяет исключить применение инвазивной миелографии,
дискографии и другие.
На основании ретроспективного планиметрического
анализа спондилограмм, КТ, МРТ томограмм и протоколов оперативных
вмешательств мы обнаружили различные
типы СПК. Во всех случаях позвоночный канал
был сужен: центральный стеноз имел место у 25 больных (56,8%) с переднезадним
размером меньше 10±0,05 мм, при поперечном размере не более 15 мм см рис ;
латеральный стеноз с размерами латерального рецессуса менее 3±0,07 мм
из-за гипертрофии дугоотросчатых суставов у 11 (25%) больных см рис №2.
У остальных 8 больных (18,2%) имел место комбинированный СПК, т.е. более
чем у половины больных при СПК
центрального типа.
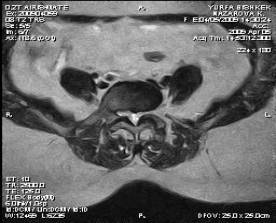
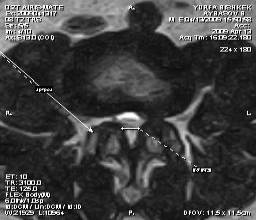
Рис.2.МРТ: центральный
стеноз. Рис.3. МРТ:
латеральный стеноз на фоне
артроза левого дугоотросчатого сустава.
У 5 больных
(11,3%) имел место тотальный СПК.
Гипертрофия желтой связки с оссификацией задней продольной связки стала причиной СПК у остальных 13
(29,5%) пациентов.
При КТ и МРТ
исследованиях наших пациентов мы пользовались программой Makhaon
Lite, позволяющей вычислить не только размер, но и площадь
позвоночного канала, которая во всех наблюдениях была меньше 95мм2.
Вне зависимости от типа стеноза позвоночного канала. Площадь позвоночного канала
рассчитывают по формуле: S= А×B/2, где A —
фронтальный размер позвоночного канала; B — сагиттальный размер позвоночного канала (T.M. Stoll и соавт.,
2002 ). Расчитывался индекс Джоунс-Томсона, который во всех наблюдениях
составил менее 0,22±0,05.
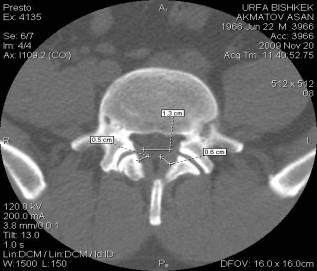
Рис.4. КТ: выраженная
гипертрофия желтых
связок с гипертрофией дугоотросчатых суставов.
Чаще всего
СПК выявлен на уровне LV-SI - 17 случаев, на уровне LIV-LV –
13, одновременно на обоих уровнях 10 наблюдений, в 3 случаях на уровне LIII-LIV
позвонков см рис 5. У одного больного выявлен СПК на протяжении
LIII-SI позвонков cм
рис 6.
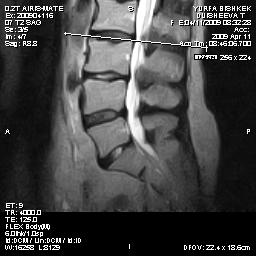
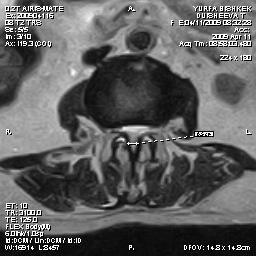
Рис.5. МРТ сагиттальная
и аксиальная проекции: латеральный стеноз на уровне
L2-L3-L4
ПДС, из-за гипертрофии желтых связок и дугоотросчатых суставов.
С
учетом клинико-неврологических
проявлений СПК поясничного отдела больные были разделены на две группы. В первую группу были отнесены пациенты с проявлениями
односторонней симптоматики узкого позвоночного канала - 20 (45,5%) наблюдений.
Вторую группу составили 24 (54,5%) больных с двусторонними клиническими
признаками болезни. Ниже приведена
сводная таблица №2 распределения больных по уровню СПК и типу клинического
течения. Табл.№1
Распределение
больных со СПК в зависимости от уровня
поражения и типа клинического течения
|
Уровни
СПК поясничного
отдела позвоночника |
Тип клинического течения |
Количество наблюдений |
||
|
|
Односторонний |
Двусторонний |
абс.
ч. |
% |
|
Моносегментарный |
|
|
|
|
|
LII-LIII |
|
|
|
|
|
LIII-LIV |
2 |
1 |
3 |
6,8 |
|
LIV-LV |
4 |
9 |
13 |
29,5 |
|
LV-SI |
10 |
7 |
17 |
38,6 |
|
Полисегментарный
|
|
|
|
|
|
LIII-LIV, LIV-LV |
|
|
|
|
|
LIV-LV, LV-SI |
3 |
7 |
10 |
22,7 |
|
LIII-LIV, LIV-LV, LV-SI |
1 |
|
1 |
2,2 |
|
Всего |
20 |
24 |
44 |
100 |
В
неврологическом статусе в 25% случаев диагностировалось монорадикулярное поражение, в 65,9% - бирадикулярное, а в 9,1% носило полирадикулярный характер.
Двигательные нарушения диагностированы у 24 пациентов (54,5%). Почти все
больные поступили в корешковой стадии заболевания, рефлекторной фазе они, как правило, лечатся у невропатологов.
Боли нечетко
локализованные, могут быть
по типу дизестезий,
распространяясь на всю
конечность, характерна их
связь с физической нагрузкой и уменьшение в покое лежа. При СПК нами использовались пробы с
переразгибанием позвоночника. При наличии клиники стеноза корешкового канала
дополнительно производится наклон в больную
сторону. Во время фиксации позвоночника в положении переразгибания в течение примерно минуты
появлялись боли, онемение, слабость в ногах. Использовались нагрузочные
пробы (дозированная ходьба),
велоэгрометрия. У больных с поясничным стенозом при велоэргометрии не
возникает симптоматики нейрогенной перемежающей хромоты, так как тело находится
в согнутом положении.
Наблюдались парезы
дистальных отделов конечностей, реже проксимальных. Парезы, чувствительные,
рефлекторные расстройства тазовых функций первоначально носили преходящий
характер.
В первой
группе - радикулопатический синдром установлен в 14 (31,9%) случаях и
характеризовался болями корешкового типа - снижением болевой
чувствительности в области пораженного
корешка, изменениями в рефлекторной сфере, положительными симптомами натяжения,
латеризованным вертебральным синдромом. Табл.№2
Клинические проявления у больных со СПК
поясничного отдела
|
Неврологические синдромы |
Тип клинического течения |
Всего |
||
|
|
односторонний |
двусторонний |
абс. ч. |
% |
|
Радикулопатический |
14 |
6 |
20 |
45,5 |
|
Радикулоишемический |
6 |
4 |
10 |
22,7 |
|
Радикуломиелоишемический |
0 |
14 |
14 |
31,8 |
|
Всего |
20 |
24 |
44 |
100 |
Механизм
радикуло- и/или радикуломиелоишемического синдрома заключается в нарушении
кровотока по корешковой артерии, возможно вене, в результате их компрессии или
спазма с развитием ишемии корешка и/или спинного мозга.
Данный
синдром отмечен в 6 (13,6%) наблюдениях, были выявлены односторонние корешковые
боли с двигательными расстройствами, проявлявшиеся парезами сгибателей (либо
разгибателей) стопы с какой-либо стороны. Анамнестически почти у всех
выявлялись клинические предвестники в виде: усиления болевого феномена или
преходящих симптомов выпадения, возникновение боли, онемения и слабости в
ногах при ходьбе, обусловленное
преходящей ишемией спинного мозга вследствие ангиоспазма, венозной и ликворной
гипертензии. Эта симптоматика
регрессировала при остановке и
наклоне вперед. Наблюдалось расширение зоны иррадиации боли и парестезий
с захватом зон нескольких корешков, при продолжении нагрузки, например при
разгибании, маршевой пробе. Боль
приобретала вегетативный оттенок с жжением, ощущением распирания на фоне
преходящих нарушений чувствительности, в виде онемения, зябкости, чувства
ватности и усталости, тяжести, подгибания ног в коленных и голеностопных
суставах и т.д.. При прекращении движения или принятии удобной, облегчающей
позы эти явления несколько уменьшались, но не проходили полностью, последнее
нередко свидетельствовало о наличии венозного стаза в позвоночном канале.
Последнее находило подтверждение на операции в виде варикозного расширения
эпидуральных вен. Императивные позывы к мочеиспусканию и дефекации наблюдались
у 4 из этих 6 больных. Т.о. в этой группе синдром нейрогенной перемежающей
хромоты (НПХ) наблюдался у 6 больных, причем в большинстве случаев с
преходящими тазовыми расстройствами.
Во второй
группе с двусторонними клиническими проявлениями - радикулопатический синдром
наблюдался у 6 (13,6%) больных и характеризовался двусторонними болями
корешкового типа с соответствующими чувствительными, рефлекторными и
двигательными расстройствами.
Радикуло и
радикуломиелоишемический синдромы во второй группе выявлены в 18 (40%) случаях,
т.е.е в 3 раза чаще чем при одностороннем типе клинических проявлений СПК.
Двусторонние корешковые боли с двигательными расстройствами – проявлялись
преимущественными парезами сгибателей (либо разгибателей) стоп. При ходьбе у
больных в этой группе появлялись парестезии в стопах и голенях,
распространяющиеся на промежность и половые органы, иногда до паховых складок.
Затем развивался парез в ногах, периферического характера с присоединением
тазовых расстройств у 13 больных из рассматриваемых 18. Во всех этих
наблюдениях имел место центральный или комбинированный стеноз.
Иногда болевой синдром внезапно практически полностью
исчезал и в этой зоне развивалось онемение и грубый парез с присоединением
тазовых расстройств 2 наблюдения.
Одностороннее
клиническое проявление СПК в наших наблюдениях было связано со сдавлением
люмбальных корешков гипертрофированными
дугоотросчатыми суставами, гипертрофированной, нередко оссифицированной желтой
связкой, на фоне узкого бокового
кармана, или межпозвонкового отверстия.
При двусторонних проявлениях заболевания в качестве морфологического
субстрата выступали в первую очередь врожденная узость ПК, гипертрофированные
(оссифицированные) желтые связки,
дужки, грыжи межпозвонкового диска или его секвестры, рубцы на фоне
преыдущих оперативных вмешательств, блокад.
Выводы:
1.
Среди
больных, оперированных по поводу вертеброгенных радикулопатий
пояснично-крестцового отдела позвоночника, СПК встречается в 9,2%. Наиболее
часто встречается центральный стеноз 56,8%, латеральные стенозы, как правило,
обусловлены гиперостозом дугоотросчатых суставов, гипертрофией желтых связок.
2.
Течение
заболевания прогредиентное, хроническое, синдром каудогенной перемежающей
хромоты превалирует при двусторонности процесса.
3.
КТ
и МРТ исследования должны дополнять друг друга, для полноценных планиметрических
измерений желательно использовать программу Makhaon Lite.
Литература:
1.
Алексеев
В.В. Диагностика и лечение болей в пояснице // Consilium medicum.
- 2002. - Т. 4, № 2. - С. 10-15.
2.
Антипко
Л.Э. Стеноз позвоночного канала.Воронеж, 2001. - 276 с.
3.
Гельфенбейн М. С.
Международный конгресс, посвященный лечению хронического болевого синдрома
после операций на поясничном отделе позвоночника "Pain management'98"
(Failed back surgery syndrome) // Нейрохирургия. — 2000. — № 1—2. — С. 65.
4.
Гиоев
П.М. Анализ хирургического лечения больных со
стенозами позвоночного канала / П.М. Гиоев, А.В. Омельченко // Третий
съезд нейрохирургов Российской Федерации (4-8 июня 2002
г., Санкт-
Петербург): Мат. съезда. - СПб., 2002. - С. 240-241.
5.
Карахан
В., Кувшинов В. Стеноз позвоночного канала в поясничном отделе: хирургическое
лечение// Врач -2002.- №4 – С.24-28.
6.
Кривошапкин А.Л., Фонин В.В., Некрасов А.Д.,
Марданов А.Т. Анализ результатов минимально-инвазивной хирургии грыж поясничных
дисков // Материалы 6 международного симпозиума: Современные
минимально-инвазивные технологии. - Санкт-Петербург, 2001. - С. 317
7.
Полищук
Н.Е., Слынько Е.И., Муравский А.В., Бринкач И.С. Особенности техники
микродискэктомии нижнепоясничных дисков в зависимости от их
топографо-анатомических вариантов // Укр.нейрохірург.журн. — 2001. — № 3. — С.
44–52.
8.
Попелянский Я.Ю. Ортопедическая неврология
(вертеброневрология). М.: Медпресс-информ, 2003.
9.
Скоромец
А.А., Скоромец Т.А., Шумилина А.П. Остеохондроз дисков: новые взгляды на
патогенез неврологических синдромов. // Неврологический журнал. -1997. - №6. -
с. 53-55.
10.
Смирнов А.Ю. Клиника, диагностика и
хирургическое лечение поясничного стеноза // Нейрохирургия. - № 2. - М., 1999.
- С.59-64.
11.
Холин
А.В., Макаров А.Ю., Мазуркевич Е.Н. Магнитно-резонансная томография
позвоночника и спинного мозга. СПб.: Лито-Синтез, 1995. 132 с.
12.
Юмашев Г. С., Фурман М.
Е. Остеохондрозы позвоночника. - М., 1984.
13.
Шустин В.А. Клиника и хирургическое лечение дискогенных
пояснично-крестцовых радикуломиелоишемий/ В.А. Шустин,
А.И.
Панюшкин.
- Л., 1985.-176 с.
14.
Bosacco S.J., Bergman A.T., Garbarino J.L/ et al. A comparison of CT
scanning and myelography in the diagnosis of lumbar disc herniation // Clin.
Ortop. 1984. V. 190. P. 249-254.
15.
Herno A. Long-term results of
surgical treatment lumbar spinal
stenosis / A. Herno, O. Airaksinen, T. Saari //
Spine. - 1993. - Vol. 18. - P. 1471-
1474.
16.
Hejazi N. Combined transarticular
lateral and medial approach with
partial facetectomy for lumbar foraminal stenosis
/ N. Hejazi, A. Witzmann, K.
Hergan et al. // J. Neurosurg. - 2002. - Vol. 96, N 1. - P. 118-121.
17.
Jenis L.G., An H.S. Spine update: Lumbar foraminal stenosis. Spine Vol.
25: pp. 389 - 394. 2000
18.
Mroz T.E., Suen P.W., Payman K. et al. Spinal Stenosis: Pathophysiology,
Clinical Diagnosis, Differential Diagnosis. Spine/[ed. by] Herkowitz H.N.,
Garfin S.R., Eismont F.J. et al. Saunders Inc, Philadelphia 2006 Volume II, pp.
995 – 1009
19.
Spivak J.M. Degenerative lumbar spinal stenosis: Current concepts
review. J Bone Joint Surg Am Vol. 80: 1998 pp.1053 - 1066.
20.
Thomeer R. Surgical treatment of
lumbar stenosis in achondroplasia // J. Neurosurg. -
2002. - Vol. 96, N 3. - P. 292-297.