Грачев С.С.,
Евтушенко С.В.
УО
«Белорусский государственный медицинский университет»
ОСОБЕННОСТИ НЕИНВАЗИВНОЙ ВЕРИФИКАЦИЯ ПОКАЗАТЕЛЕЙ ЦЕНТРАЛЬНОЙ
ГЕМОДИНАМИКИ У ПАЦИЕНТОВ ОТДЕЛЕНИЯ РЕАНИМАЦИИ
Мониторинг
гемодинамики является одной из важнейших составных частей современного
мониторинга в отделении анестезиологии, реанимации и интенсивной терапии
(ОАРИТ) [1,2].
В
последнее десятилетие во многих странах наблюдается повышенный интерес к
инструментальным средствам неинвазивного мониторинга насосной функции сердца. Наибольший
интерес проявляется к неинвазивным методикам определения показателей центральной
гемодинамики (ЦГД - сердечный выброс (СВ), ударный объем, общее периферическое
сосудистое сопротивление (ОПСС), сердечный и ударный индексы). Для этого применяются
несколько методик. Например, ультразвуковая допплерография за счет измерения
линейной скорости кровотока в аорте позволяет определить ударный объем (УО), СВ
и постнагрузку. Наиболее распространена чреспищеводная допплерография с помощью
технологии Deltex [2,3,4,5]. Метод привлекает неинвазивностью и быстротой
получения параметров, однако его результаты приблизительны и зависят от
положения датчика в пищеводе. Помимо указанной, на принципе ультразвуковой
доплеровской технологии с непрерывным излучением основана работа переносного
монитора USCOM (Австралия) [3,4,5]. Прибор позволяет
определить основные гемодинамические параметры, такие как частота сердечных
сокращений, ударный объем, индекс ударного объема, собственно сердечный выброс,
сердечный индекс, системное сосудистое сопротивление, индекс системного
сосудистого сопротивления и др. Применение данной методики очень зависит от
опыта исследователя и положения ультразвукового датчика над крупными сосудами. По
литературным данным, проведенные исследования выявили различный процент ошибок
измерений по этой методике - от 15% в
выборке пациентов после трансплантации печени, до 52% у пациентов после
кардиохирургических вмешательств [3,6,7]. При этом клинически допустимым
считается уровень погрешности до 30% по сравнению с термодилюционными методами
определения ЦГД [3].
На наш взгляд, все описанные методики
неинвазивного определения показателй центральной гемодинамики неидеальны и
обладают рядом недостатоков. В то же время они позволяют не столько определить
абсолютные величины изучаемого показателя (ударного объема или сердечного
выброса), сколько проследить тенденцию изменения ведущих параметров ЦГД. Это
особенного важно при интенсивной терапии таких состояний как шок, кровопотеря,
острая и хроническая сердечная недостаточность, острый период инфаркта миокарда
[8,9]. При отсутствии возможности инвазивного определения описанных
показателей, альтернативой может стать лишь использование математических
расчетных методов [10].
Цель
исследования: улучшение возможности
определения и мониторинга показателей центральной гемодинамики у пациентов,
находящихся на лечении в ОИТР.
Задача
исследования: сравнительный анализ
методик определения показателей центральной гемодинамики расчетным методом и неинвазивным ультразвуковым методом.
Материал
и методы. В качестве неинвазивного
монитора использовался прибор USCOM
(Австралия) – монитор ультразвукового
определения сердечного выброса. Методика основана на доплерографиии с
установкой ультразвукового датчика над клапаном легочной артерии с определением показателй ЦГД в
прямом (супрастернальном, рис. 1) или отраженном (во втором межреберье слева,
рис. 2) потоке крови пациента [3,7,9]. На основании измеренной скорости
кровотока производится расчет показателей ЦГД.
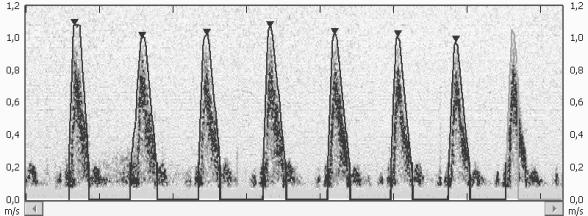
Рисунок 1. Графическое отображение ультразвукового
сигнала в прямом потоке крови.
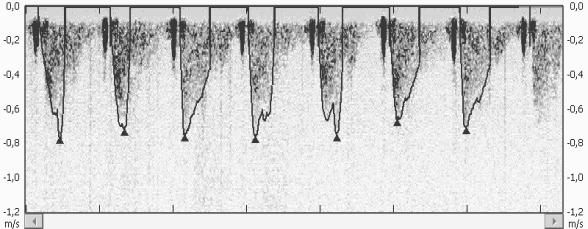
Рисунок 2. Графическое отображение ультразвукового
сигнала в отраженном потоке крови.
В исследование был включен 21 пациент (12
женщин, 9 мужчин в возрасте от 20 до 65 лет). В возрасте 20-40 лет – 8
пациентов (5 женщин, 3 мужчины), 40-50 лет – 7 пациентов (4 женщины, 3
мужчины), старше 50 лет – 6 пациентов (3 женщины, 3 мужчины). Пациенты
находились на лечении в отделении реанимации по разным показаниям: ранний
послеоперационный период после вмешательств на органах брюшной полости и
сосудистых реконструктивных вмешательств (11 пациентов до 40 лет), а также
острый коронарный синдром и острый инфаркт миокарда (10 пациентов старше 40
лет). С диагностической целью пациентам проводилось измерение показателей ЦГД
(УО, СВ, ОПСС, сердечный индекс (СИ), ударный индекс (УИ), индекс ОПСС)
аппаратом USCOM с последующим сравнением измеренных показателей с
полученными расчетными методами. Расчет показателей центральной гемодинамики проводился
по формулам: УОС
(мл) рассчитывался по формуле Старра [10], площадь
поверхности тела рассчитывалась по формуле Мостеллера, ОПСС рассчитывалось по
формуле Савицкого.
Статистическая обработка полученных
материалов выполнялась с использованием пакета прикладных программ “Statistica
6.0” для Windows с использованием
параметрических и непараметрических критериев.
Результаты
и обсуждение: В ходе проведенного
сравнительного исследования были установлены существенные различия между
расчетными и измеренными средними величинами ЦГД (таблица 1). Так средняя величина
ударного объема по данным УЗ-мониторинга
оказалась на 20,4 мл (30,6%) достоверно меньше, по сравнению с рассчитанной
по формуле Стара (p<0,05 по t-критерию Стьюдента при сравнении между методами). Сердечный выброс по данным
мониторинга составил в среднем (Ме, 25-й – 75-й процентили) 4,3 (2,9-5,6)
л/мин, против 6,3 (4,5-6,8) л/мин расчетным методом (т.е. оказался ниже на 32%,
однако указанные различия оказались статистически незначимыми). Аналогично,
ударный индекс в случае аппаратного мониторинга был статистически значимо
меньше на 13,1 мл/м2 (33%), по
сравнению с расчетным. Величина сердечного индекса составила 2,3±0,74 л/мин/м2 во время ультразвукового мониторинга, против 3,6±1,7 л/мин/м2,
рассчитанного по формуле (больше на 36%).
Таблица 1. Средние величины показателей ЦГД пациентов
методом УЗ-мониторинга и расчетным.
|
Показатель ЦГД |
УЗ мониторинг |
Расчетный метод |
|
УО, мл (M±SD) |
46,3 ±17,8* |
66,7 ±17,0 |
|
СВ, л/мин (Ме, 25-й; 75-й проц) |
4,3 (2,9 – 5,6) |
6,3 (4,5 – 6,8) |
|
УИ, мл/м2 (M±SD) |
26,4 ±9,4* |
39,5 ±17,9 |
|
СИ, л/мин/м2 (M±SD) |
2,3 ±0,74* |
3,6 ±1,7 |
|
ОПСС, дин*сек*см-5 (Ме, 25-й;
75-й проц) |
1936,5 ** (1514,0 – 2598,0) |
1121,30 (864,88 – 1860,69) |
|
ИОПСС, дин*сек*см-5/ м2 (Ме, 25-й;
75-й проц) |
3470,0 ** (4791,0 – 2275,0) |
609,87 (554,88 – 933,73) |
Примечание: * - p<0,05 по t-критерию
Стьюдента при сравнении между методами;
**
- p<0,05 по критерию Манна-Уитни при сравнении между
методами.
ОПСС увеличился с 1121,30 (864,88 –
1860,69) до 1936,5 (1514,0 – 2598,0) дин*сек*см-5, индекс ОПСС возрос с 609,87 (554,88 – 933,73) до 3470,0 (4791,0 – 2275,0) дин*сек*см-5/ м2 (p<0,05 по критерию Манна-Уитни при сравнении между
методами). С позиции физиологии данное увеличение логично, т.к. падение
ударного объема и сердечного выброса компенсируется резким возрастанием ОПСС и
его индекса. Однако представленные величины не соответствуют клинической
ситуации и стресс-норме физиологических констант.
Выводы:
1.
Проведенное исследование
показало наличие статистически значимых различий между расчетными и
неинвазивными методами определения показателей центральной гемодинамики.
Величины ударного объема, сердечного выброса, а также сердечного и ударного
индексов, измеренные аппаратным методом, были на 30-40% ниже по сравнению с рассчитанными
по формулам.
2.
Указанные различия
обычно выражены у лиц старше 50 лет, что связано с методикой ультразвукового
доплеровского исследования.
3.
Требуются дополнительные
исследования для окончательного решения об эффективности и целесообразности
использования ультразвукового измерения показателей центральной гемодинамики в
отделениях ИТР.
Литература:
1.
Кузьков
В.В., Киров М.Ю., Недашковский Э.В. Волюметрический мониторинг на основе
транспульмональной термодилюции в анестезиологии и интенсивной терапии.
Анестезиология и реаниматология 2003, №4. С. 67-73.
2.
Морган Д.Э.,
Михаил М.С. Клиническая анестезиология. Книга 1. С-Пб., 1998. С. 99-149.
3. Chong
SW, Peyton PJ. A meta-analysis of the accuracy and precision of the ultrasonic
cardiac output monitor (USCOM). Anaesthesia 2012; 67: 1266-71.
4. Critchley
LA, Critchley JA. A meta-analysis of studies using bias and precision
statistics to compare cardiac output measurement techniques. Journal of
Clinical Monitoring and Computing 1999; 15: 85-91.
5. Critchley LA, Lee
A, Ho AM. A critical review of the ability of continuous cardiac output
monitors to measure trends in cardiac output. Anesthesia and Analgesia 2010; 111:
1180-92.
6. Su BC,
Yu HP, Yang MW, et al. Reliability of a new ultrasonic cardiac output monitor
in recipients of living donor liver transplantation. Liver Transplantation
2008; 14: 1029-37.
7. Van den
Oever HL, Murphy EJ, Christie-Taylor GA. USCOM (Ultrasonic Cardiac Output
Monitors) lacks agreement with thermodilution cardiac output and
transoesophageal echocardiography valve measurements. Anaesthesia and Intensive Care 2007; 35: 903-10.
8. Chand
R, Mehta Y, Trehan N. Cardiac output estimation with a new Doppler device after
off-pump coronary artery bypass surgery. Journal of Cardiovascular and Vascular
Anesthesia 2006; 20: 315-9.
9. Dey I, Sprivulis
P. Emergency physicians can reliably assess emergency department patient
cardiac output using the USCOM continuous wave Doppler cardiac output monitor. Emergency Medicine Australasia 2005; 17: 193-9.
10.
Прогнозирование
гемодинамики при длительных анестезиях : пособие для врачей / И.Б. Заболотских
[и др.]; под общ. ред. И.Б. Заболотских. – Краснодар : Кубан. гос. мед. акад.,
2002. – 30 с.