Д.м.н. Агарков Н.М.
Юго-Западный
государственный университет, Россия
Выдрина Т.Н.
Курский государственный
медицинский университет, Россия
Д.м.н.
Иванов В.А.
Курский государственный
университет, Россия
ДИАГНОСТИКА ЯЗВЕННОЙ
БОЛЕЗНИ ЖЕЛУДКА
И ДВЕНАДЦАТИПЕРСТНОЙ
КИШКИ В
СОВРЕМЕННОЙ ПРАКТИКЕ ВРАЧА
ГАСТРОЭНТЕРОЛОГА
Язвенная болезнь желудка и двенадцатиперстной
кишки продолжает оставаться важнейшей проблемой современной гастроэнтерологии.
В этиологии этих заболеваний последние годы ведущей причиной язвообразования
является Нelicobacter pylori. Это подтверждают данные анализа динамики
распространенности язвенной болезни и ее клинических проявлений в Российской
Федерации и мире за последние 40 лет [10, 37], при этом осложнения язвенной
болезни в России составляют 10%. Анализ литературы [11, 1154–1157; 12,
1403–1406] показывает обнаружение Нelicobacter pylori с язвенной болезнью
двенадцатиперстной кишки у 95% а с язвенной болезнью желудка у 60% пациентов.
Несмотря на то что благодаря Маастрихским соглашениям (Флоренция), которыми
разработано и внедрено в практику множество различных схем эрадикационной
терапии Нelicobacter pylori, язвенная болезнь не покидает лидирующую группу
заболеваний пищеварительной системы [13, 59–64]. Язвенную болезнь в последнее
время стали часто называть болезнью цивилизации («болезнью адаптации»). Это
связанно с такими факторами, как: нерациональное питание, нейропсихическое
перенапряжение, злоупотребление алкоголем и курением, неконтролируемый прием
лекарственных препаратов, влияющих на слизистую желудка и двенадцатиперстную
кишку (нестероидные противовоспалительные препараты, антиагреганты,
анальгетики), высокая обсемененность Нelicobacter pylori
и др.
Нами было обследовано на базе Курской областной
клинической больницы 40 пациентов в гастроэнтерологическом отделении в возрасте
от 17 до 75 лет, из них женщин – 24, мужчин – 16. Проводилась визуальная
аурикулярная диагностика и клинические лабораторные исследования. Больных с язвенной болезнью было 18, из
них женщин – 8, мужчин – 10. Визуальная аурикулярная диагностика позволила
подтвердить диагноз язвенной болезни с различной локализацией у 66% больных. Мы
использовали топографию акупунктурных точек [9] на наружной поверхности ушной
раковины (рис 1.) с проекцией в них желудка и двенадцатиперстной кишки.
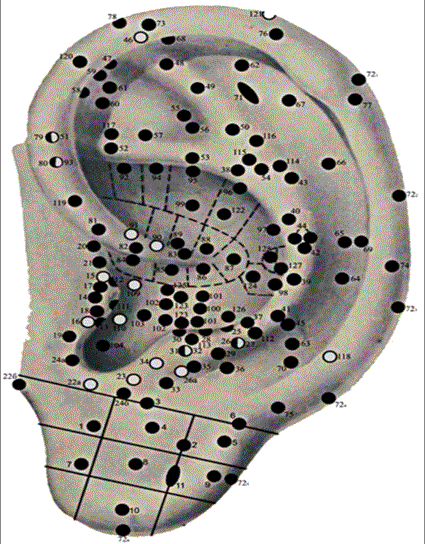
Рис. 1. Топография акупунктурных точек наружной поверхности
ушной раковины (по
Табеевой Д.М.)
Давалась визуальная оценка морфологическим
изменениям в структурах кожи данных зон. В аурикулярных акупунктурных точках –
86, 87, 88 проекции желудка и двенадцатиперстной кишки на ушной раковине
(участок прилежащий к зоне ножки завитка) выявляются черные камедоны (камедон –
расширенная сальная железа, заполненная бытовой пылью) так же отмечается ишемия
или ярко выраженная гиперемия, наблюдается извитость и полнокровие сосудов кожи
в этих зонах уха. Проекция двенадцатиперстной кишки находится на ушной раковине
в верхней части зоны прилежащей к ножке завитка. На поверхности кожи в
начальной стадии язвенной болезни выявляется выраженный одиночный кровеносный
сосуд или полнокровная сосудистая арборизация. При длительном течении
заболевания в зоне проекции двенадцатиперстной кишки появляются более грубые
морфологические изменения в виде рыхлой бугристой ткани, черные камедоны.
Черные камедоны были обнаружены преимущественно у пациентов с впервые
выявленной язвенной болезнью, что может служить предиктором этой патологии.
Камедоны, по нашим данным [2, 22 – 26; 3; 5, 254 – 257], являются наиболее
информативными диагностическими признаками язвенной болезни и составляют 87%,
хотя четкой зависимости их появления от течения заболевания в настоящее время
мы указать не можем.
Пять больных страдали язвенной болезнью желудка,
из которых только язвенная болезнь желудка была выявлена у одного мужчины, у 4
остальных пациентов она сочеталась с язвенной болезнью двенадцатиперстной
кишки. При этом, у одного мужчины в возрасте 63 лет на фоне приема нестероидных
противовоспалительных препаратов впервые выявлена локализация язв одновременно
в желудке и двенадцатиперстной кишке. По данным исследователей, причинами
осложненного течения гастродуоденальных язв являлись симптоматические язвы,
связанные с приемом нестероидных противовоспалительных препаратов и
антикоагулянтов. На их долю приходилось 87,7% больных, у 95,5% пациентов
регистрировалось желудочное кровотечение [8, 31].
Из 3-х больных одновременно с язвенной болезнью
желудка и язвенной болезнью двенадцатиперстной кишки двое находились в
стационаре по поводу обострения язвенной болезни желудка, в то время как один
из них поступил в стационар с панкреатитом, но ему все равно проводили
эрадикационную терапию, так как была выявлена Нelicobacter pylori. Известно,
что язвенной болезнью двенадцатиперстной кишки страдают преимущественно
мужчины, чем женщины. Из 12 больных с язвенной болезнью двенадцатиперстной
кишки (5 женщин и 7 мужчин) в 100% локализация язвы обнаружена в луковице
двенадцатиперстной кишки. Впервые выявлено данное заболевание у двоих мужчин в
возрасте 17 и 25 лет, которое сопровождалось сильными болями в эпигастральной
области, диспепсическими расстройствами, а у одного из них кровотечением. У
женщины в возрасте 57 лет заболевание протекало бессимптомно и проявилось остро
кровотечением. Подобный факт подтвержден и у других клиницистов [7]. По их
данным, у мужчин в возрасте до 40 лет заболевание проявляется болевым синдромом
(100% пациентов), тогда как у женщин, особенно в возрасте старше 40 лет, гастралгии
встречаются достаточно реже, так же для них характерна атипия клинических
проявлений, что подтверждает наше наблюдение. Скрининговое обследование 200
человек, не предъявлявших жалоб со стороны желудочно-кишечного тракта, и 63
больных язвенной болезнью двенадцатиперстной кишки показало, что пациенты, не
предъявлявшие жалоб, инфицированы Нelicobacter pylori на 74%. Авторы отметили,
что у лиц с язвенной болезнью двенадцатиперстной кишки выявлялись более
патогенные штаммы по сравнению со здоровыми добровольцами, что верифицировалось
посредством детекции генов методом полимеразной цепной реакции [1, 21].
С
болезнью оперируемого желудка в стационаре находилось 2 больных. У мужчины
диагностирована пептическая язва анастомоза, который был наложен после бессимптомной
язвенной болезни желудка, осложненной кровотечением. Из анамнеза больного
известно, что он является злостным курильщиком как до, так и после операции.
Женщина была прооперирована по поводу желудочного кровотечения протекавшей
бессимптомно язвенной болезни.
Из полученных нами данных видно, что язвенная
болезнь двенадцатиперстной кишки преобладает над поражением желудка. У мужчин
она манифестирует в молодом возрасте, нередко поражая одновременно
двенадцатиперстную кишку и желудок. Даже оперативное лечение не дает 100%
гарантии на то, что болезнь не вернется. Иногда больным бывает трудно
избавиться от своих вредных привычек (алкоголь, курение и др.), что несомненно
ухудшает состояние здоровья. По нашим данным [3; 5] и литературным сведениям
[4, 178–181; 6], язвенная болезнь желудка и двенадцатиперстной кишки является в
большей степени мультифакториальной патологией, так как для его развития
недостаточно только обсеменения Нelicobacter pylori.
Визуальная аурикулярная диагностика у
постоперационных больных показывает сохранение морфологических изменений кожи в
зонах проекции оперированных органов.
Полученные данные подтверждают, что в настоящее
время язвенная болезнь сохраняет актуальность, несмотря на раскрытие ведущей
роли Нelicobacter pylori и достигнутых успехов в
ее лечении.
Фиброгастродуоденальное
исследование, несмотря на свою высокую результативность в диагностике,
провоцирует нейропсихическое возбуждение у пациентов, что в свою очередь в
сумме с другими факторами риска (курение, алкоголь, нерациональное питание и
др.) может вызвать обострение язвенной болезни, тогда как метод визуальной
аурикулярной диагностики прост в своей методике, доступен и менее инвазивен.
Литература:
1. Барышникова Н.В.,
Успенский Ю.П., Смирнова А.С. и др.
Особенности распространенности инфекции и вирулентности штаммов
Helicobacterpylori в Санкт-Петербурге // Рос. журн. гастроэнтерол. гепатол.
колоропроктол. – 2011. – Т. 21, № 5 (прил. 38; Материалы Семнадцатой Российской
гастроэнтерологической недели).
2. Выдрина Т.Н. Сравнительный
анализ данных визуальной диагностики и результатов ФГДС у больных с язвенной
болезнью // Интегративные процессы в образовании и медицине–2014. Мат.
Международной научно-практ. конф. (25-26 февраля 2014). Ч. 1. – Курск, 2014.
3. Иванов В.А. Основы
аурикулярной рефлексологии (диагностика и коррекция). – Курск, 2012. – 110 с.
4. Иванов В.А., Афанасьева
С.В. Взаимосвязь аурикулярной экспресс-диагностики с жалобами студентов на
состояние внутренних органов // Социальная работа в учреждениях
здравоохранения: Материалы межрегиональной научно-практ. конф. – Курск, 2008.
5. Иванов В.А., Выдрина
Т.Н. Cравнительный анализ биоинформационных характеристик аурикулярных
акупунктурных точек в диагностике мультифакториальной патологии у студентов
вузов // Системный анализ и управления в биомедицинских системах. Т. 13. – № 1.
– 2014.
6. Иванов В.А., Яковлева
Е.А. Визуальная аурикулярная экспресс-диагностика заболеваний внутренних
органов // Системный анализ и управления в биомедицинских системах. Т. 6. – №
3. – 2007.
7. Исламова Е.А. Особенности
клиники, диагностики, лечения язвенной болезни желудка и двенадцатиперстной
кишки у пациентов различного возраста. Автореферат дисс. на соискание уч. степ.
докт. мед. наук. Волгоград, 2010. – 44 с.
8. Лебедева А.В., Зубкова
И.В., Комарова А.С., Семенова О.В. Особенности клинических проявлений НПВП –
гастропатий // Рос. журн. гастроэнтерол. гепатол. колоропроктол. – 2011. – Т.
21, № 5 (прил. 38; Материалы Семнадцатой Российской гастроэнтерологической
недели).
9. Табеева Д.М. Руководство
по иглорефлексотерапии. – М., 1980. – 560 с.
10.
Третьякова
О.В., Цуканов В.В. Меняются ли распространенность и клинические проявления
язвенной болезни в России? // Рос. журн. гастроэнтерол. гепатол. колоропроктол.
– 2011. – Т. 21, № 5 (прил. 38; Материалы Семнадцатой Российской
гастроэнтерологической недели).
11.
Borody T.G., George L.L., Brandl S.
et al. Helicobacter pylori – negative duodenal ulcer // Am. J. Gastroenterol. –
1991. – Vol. 86 (4).
12.
Borody T.G., George L.L., Brandl S.
et al. Helicobacter pylori – negative gastric ulcer // Am. J. Gastroenterol. –
1992. – Vol. 87 (10).
13.
Sykora J., Rowland M. Helicobacter
pylori in pediatrics // Helicobacter. – 2011. – Vol. 16 (1).