Касютина О.Л. – аспирант, Парфейников С.А. – д.фарм.
наук, профессор, Бережная Е.С. – к.фарм.н., Бондарева Т.М. – к. фарм. н.,
Габриелян Н.В. – к. фарм.н., Гарумова М.А. - соискатель
ГБОУ ВПО Пятигорская государственная фармацевтическая академия, г.
Пятигорск. Кафедра Управления и экономики фармации факультета последипломного
образования (УЭФ ФПО)
ИЗУЧЕНИЕ УРОВНЯ ПОТРЕБЛЕНИЯ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ
ВО ВРЕМЯ БЕРЕМЕННОСТИ
Проведенные за последние несколько лет исследования в
различных странах мира продемонстрировали увеличение потребления лекарственных
препаратов (ЛП) во время беременности. По данным ВОЗ, среди 14 778 беременных
из 22 стран мира 86,0% женщин принимали от 1 до 5 ЛП, причем в исследованиях не
учитываются ЛП, принимаемые женщинами самостоятельно, без назначения врача, а
также используемые во время или накануне родов, таким образом, уровень
потребления ЛП беременными значительно выше. В настоящее время известны
тератогенные и фетотоксические эффекты ЛП, которые вызывают следующие пороки:
Ø
хромосомные аномалии;
Ø
нарушение имплантации
плодного яйца;
Ø
резорбция или выкидыш на
стадии раннего эмбриогенеза;
Ø
структурные аномалии;
Ø
задержка внутриутробного
роста;
Ø
гибель плода;
Ø
функциональные нарушения
у новорожденного;
Ø
поведенческие аномалии;
Ø
задержка умственного
развития.
В данный момент не установлен системный подход к
оценке рисков и безопасности использования ЛП беременными. Кроме того, ежегодно
на фармацевтический рынок поступают сотни новых ЛП, и практически невозможно
собрать адекватную информацию даже о небольшой доле этих препаратов. Так, обзор
ЛП, одобренных FDA показал, что информация о тератогенном риске в 90,0% случаев
остается неизвестной, поэтому лишь немногие ЛП могут считаться безопасными для
приема во время беременности. Несмотря на то, что так много «ненужных» ЛП
используется во время беременности, существует тенденция переоценивать риск
применения ЛП во время беременности и отказываться от необходимой и полностью
оправданной терапии из–за страха
неблагоприятных эффектов у плода. В особенности это касается лечения
хронических заболеваний матери (эпилепсия, артериальная гипертензия, сахарный
диабет, бронхиальная астма), а также острых инфекций (преимущественно ОРЗ,
инфекций нижних дыхательных путей, мочеполовых органов), которые, в свою очередь,
представляют угрозу для развития плода. Однако применение ЛП, не обладающих
тератогенными свойствами, способно предотвратить тератогенные эффекты таких
заболеваний матери, как сахарный диабет, грипп и другие острые инфекции, тем
самым, доля предотвращенных врожденных аномалий превысит долю аномалий,
связанных с применением тератогенных лекарственных препаратов.
В данных исследованиях было использовано многоцентровое
ретроспективное исследование, которое проводилось на базе родильных домов и женских
консультаций (ЖК) гг. Кисловодска, Пятигорска и Ессентуки. В ходе исследования
был собран материал назначений ЛП акушерами-гинекологами, и разработаны анкеты
потребителей, где учитывались: демографические данные, акушерский анемнез,
экстрагенитальные заболевания, осложнение и угрозы беременности, а так же ЛП
назначаемые беременным, длительность лечения, способ и показания к применению ЛП.
В результате исследований были опрошены 367 беременных
женщин, в возрасте от 20 до 40 лет, как жительницы города – 69,4%, так и сельской местности – 30,6%; доминирующей явилась группа женщин, являющихся
служащими – 57,5%; женщины, работающие на частных предприятиях, бизнес-вумен
составили – 19,3%; студентки –12,2% и безработные –11,0% (рисунок 1).
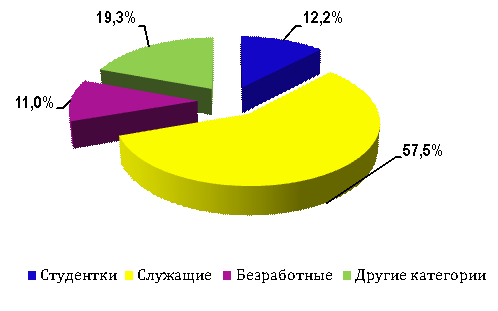
Рисунок 1 -
Социальное положение беременных женщин
Среди опрошенных женщин 43,3% имели высшее
образование, 46,7% среднее и среднее специальное и только 10,0% женщин имели
незаконченное среднее образование (рисунок 2). Достаточно высокий уровень
образования респонденток позволил предположить их компетентность в выборе ЛП и
в отношении к советам врача.
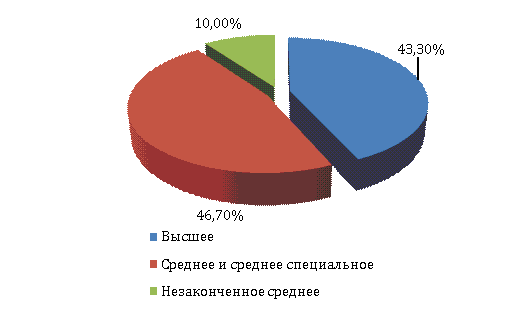
Рисунок 2 –
Уровень образования беременных женщин
Для того чтобы
определить возможность приобретения ЛП, в разном ценовом диапазоне, нами был
проанализирован доход на одного члена семьи (рисунок 3).
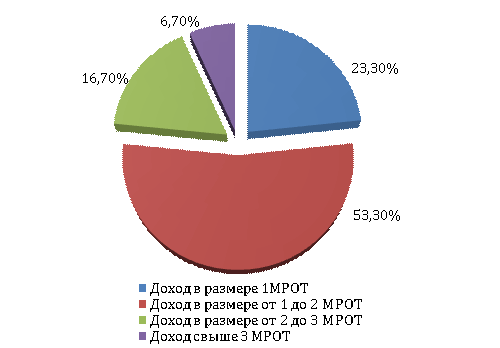
Рисунок 13 – Доход на одного члена семьи
В результате проведенных исследований
установлено, что большая часть респонденток относится к среднему классу, но
общее распределение по шкале доходов доказывает, что позволить себе выбор
дорогих импортных препаратов, которые стоят значительно дороже отечественных
они не могут.
Поэтому на следующем этапе наших
исследований были проанализированы суммы, которые беременные женщины могут
тратить на приобретение ЛП (рисунок 4).
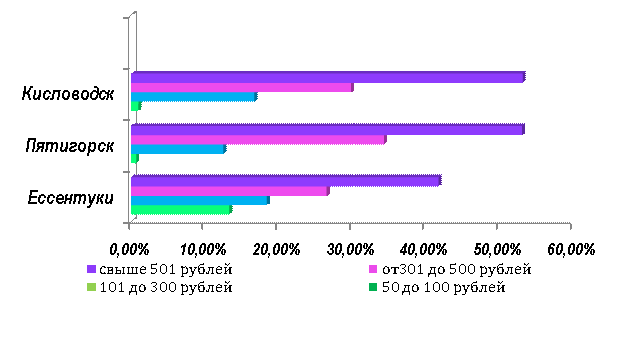 Рисунок 4 – Сумма, которую беременные затрачивают ежемесячно на приобретение
лекарственных препаратов
Рисунок 4 – Сумма, которую беременные затрачивают ежемесячно на приобретение
лекарственных препаратов
Как выяснилось
в ходе нашего исследования, большинство беременных (до 54,0%) ежемесячно затрачивают
на приобретение ЛП свыше 500 руб. При этом 83,0% женщин главным считают
безопасность приобретаемых ЛП, 74,0% – эффективность, для 68,0% беременных
немаловажным является цена на ЛП, и 63,0% женщин важным считают отсутствие
побочных эффектов, влияющих на течение беременности и развитие плода.
Дифференциация ЛП на отечественные и импортные показала, что 54,4% женщин
предпочитают приобретать импортные ЛП, 37,2% опрошенных – отечественные ЛП, а
для 8,4% женщин не имеет значение страна производитель. Определив отношение
беременных женщин к стране производителю при выборе ЛП, нами было
проанализировано выполнение женщинами врачебных предписаний (рисунок 6).
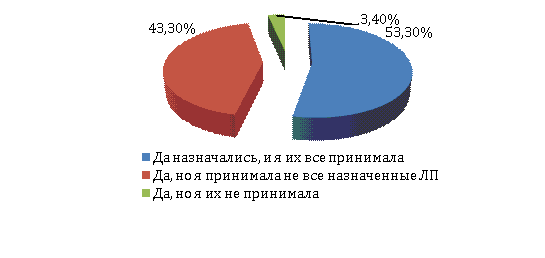
Рисунок
6 – Выполнение пациентками врачебных
предписаний
В результате
проведенных исследований установлено, что 53,3% женщин принимали все
назначаемые врачами ЛП, 43,3% принимали, но не все из назначенных ЛП. Такая
ситуация связана не только с недостаточной приверженностью лечению, но и с
личной инициативой беременных, желающих улучшить свое здоровье и здоровье
своего ребенка путем приема дополнительных
(или заменой выписанных) препаратов, а также выявленным у беременных
сопутствующих патологий. Соматический анамнез у 253 (68,9%) беременных
женщин был отягощен заболеваниями: ССС – 8,0% (наиболее часта вегето-сосудистая
дистония), эндокринной системы – 2,7% (патология щитовидной железы), патологией
мочевыводящих путей – 20,1%, желудочно-кишечного тракта – 4,7% (хронический
гастрит и панкреатит), заболеваниями органов дыхания - 5,1% (воспаление легких
и бронхит), ОРВИ – 2,9% и другими 25,4% (таблица 1). Выявлено, что
лекарственная терапия во время беременности проводилась у 100% пациенток.
Только 8 (1,5%) женщинам назначались исключительно витамины, минералы
(микроэлементы) и препараты железа. Большинству – 359 (98,5%) женщин назначался
один или более ЛП.
Таблица 1 -
Заболевания сопутствующие течению беременности
|
Заболевания |
г.
Кисловодск |
г.
Пятигорск |
г.
Ессентуки |
|
Сахарный диабет и другие эндокринные заболевания: |
|||
|
аутоиммунный тиреотоксикоз |
|
|
1% |
|
щитовидная железа |
|
6,3% |
|
|
Заболевания желудочно-кишечного тракта (ЖКТ) |
|||
|
хронический гастрит |
13,8% |
24% |
11,2% |
|
панкреатит |
17%, |
|
|
|
гемморой |
1,1% |
|
|
|
язва желудка |
|
|
2% |
|
Заболевания органов дыхания |
|||
|
бронхиальная астма |
1,1% |
|
|
|
ангина |
|
4,2%, |
|
|
бронхит |
|
2,1% |
1 |
|
удаление миндалин |
|
1% |
|
|
воспаление легких |
|
|
4,1% |
|
Заболевания половых органов, почек, мочевыводящих
путей |
|||
|
Пиелонефрит |
20,2% |
27,1% |
14,3%, |
|
внутриутробные инфекции |
1,1% |
|
|
|
молочница |
|
|
9,2% |
|
эрозия шейки матки |
|
|
1% |
|
Сердечнососудистые заболевания |
|||
|
ССЗ |
|
2,1% |
|
|
Инфекционные заболевания |
|||
|
краснуха |
|
1% |
|
|
корь |
|
1% |
|
|
внутриутробные инфекции |
1,1% |
|
|
|
Заболевания органов зрения и слуха |
|||
|
близорукость |
|
1% |
1% |
|
астигматизм |
|
|
1% |
|
Аллергические заболевания, реакции |
|||
|
сезонная аллергия |
6,4% |
|
|
|
ЛП |
2,1% |
|
2% |
Достаточно высокую комплаентность
пациенток подтверждает и то, что большинство из них считали для себя полезными
рекомендации врача в отношении назначаемых ЛП, в соответствии с выявленной
патологией (рисунок 7). В результате проведенных исследований установлено, что
66,7% беременных женщин пригодились рекомендации, которые давал им врач во
время беременности.
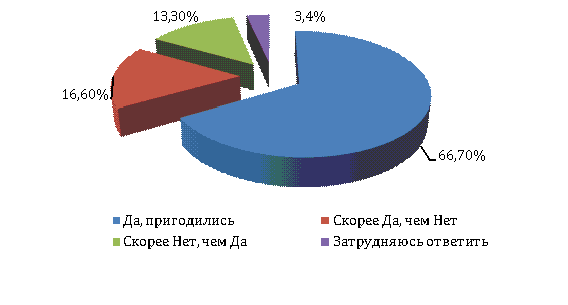
Рисунок 7 –
Мнение респонденток о пользе советов врача
На вопрос о предпочтении лекарственной
формы назначаемых ЛП беременным женщинам, мнения респонденток распределились
следующим образом (рисунок 8):
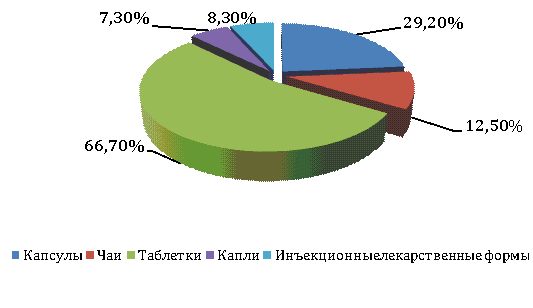
Рисунок 8 – Результаты предпочтений лекарственных
форм, употребляемых беременными женщинами
По результатам выявленных предпочтений,
самой удобной ЛФ являются таблетки – 66,7%. В виде капсул ЛП предпочитают 29,2%
опрошенных респондентов, чай употребляют 12,5% беременных женщин, наименьшим
спросом пользуются капли 7,3% и инъекционные лекарственные формы 8,3%. Следовало
уточнить параметры отклонений от назначений врача и, следовательно, степень
зафиксированного риска для матери и ребенка при необоснованном приеме ЛП.
Беременным женщинам был задан вопрос о возможном приеме ЛП по собственной
инициативе (рисунок 9).
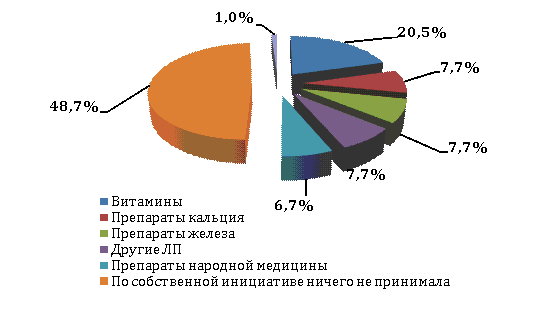
Рисунок 9 – Прием ЛП беременными по собственной
инициативе
Установлено, что 48,7% опрошенных женщин
по собственной инициативе ничего не принимали и полностью следовали указаниям
врача. Самостоятельно беременные женщины могут принимать витамины – 20,5%,
препараты кальция и железа по 7,7% соответственно. Однако бесконтрольное
применение витаминно-минеральных комплексов не может заменить рациональную
фармакотерапию и является одним из рисков медикализации беременности. Поэтому
нами была предпринята попытка выявления источников информации о «полезности»
самостоятельно принимаемых ЛП, которыми пользовались беременные, чтобы
определить конкурирующих с врачом агентов влияния на их поведение. Одного
желания женщин принести пользу будущему ребенку недостаточно для нарушения
режима приема ЛП, необходимы факторы социальной среды, в которой живет женщина,
чтобы спровоцировать ее на отклонение от рекомендованного врачом поведения при
беременности. Такими факторами и выступают источники информации о ЛП (рисунок 10).
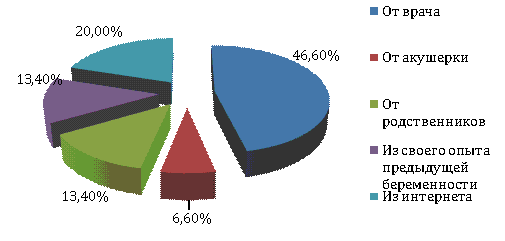
Рисунок 10 – Источники информации о принимаемых
беременными женщинами лекарственных препаратов
Большинство беременных женщин – 46,6%,
получают информацию о принимаемых ими ЛП от врача акушера-гинеколога, 20,0%
беременных получают информацию из интернета, пользуются советами родственников
и собственным опытом предыдущей беременности одинаково по 13,4% опрошенных
женщин. Можно предположить, что опыт предыдущей беременности, на который
ссылаются многие женщины, также основан на рекомендациях врача.
Большой удельный вес в фармакотерапии
беременных женщин занимают витаминные препараты 84,4%, а также антибиотики
71,9%. По результатам исследований врачебных назначений установлено, что
препараты железа назначаются беременным женщинам в 56,3% случаев,
противогрибковые препараты, назначаемые при инфекциях половых путей,
применяются у 37,5% беременных. Учитывая данные о достаточно высокой
комплаентности беременных к ЛП, назначаемых врачом, нами была проанализирована
возможность самостоятельной отмены препарата при возникновении различных
побочных эффектов (рисунок 11).
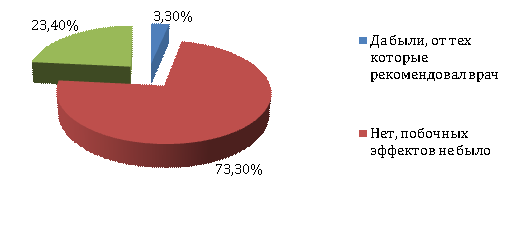
Рисунок 11 –
Побочные эффекты от принимаемых ЛП
В результате проведенных исследований
установлено, что у 73,3% беременных женщин не было никаких побочных эффектов от
приема ЛП, а 23,4% женщин отметили, что были побочные эффекты от ЛП, которые
применялись для лечения сопутствующих заболеваний. Таким образом, на наш
взгляд, можно сделать вывод о недостатке информации о ЛП и особенностях их
применения при беременности, и возможных побочных эффектах. Проанализировав структуру врачебных назначений, нами
было проведено исследование по выявлению источников информации о назначаемых ЛП
для врачей акушеров-гинекологов (рисунок 12).

Рисунок 12 –
Источники информации о лекарственных препаратах для врачей акушеров-гинекологов
(% соотношение)
Несмотря на то, что 84,0% врачей получают
информацию о ЛП на научно-практических конференциях, 70,0% на курсах повышения
квалификация, а 54,0% информацию от медицинских представителей имеет место
нерациональное назначение ЛП, полипрагмазия, а также назначение ЛП, оказывающих
отрицательное влияние на развитие плода.