Давиденко І.С., Давиденко О.М. РІЗНОВИДИ ТРОМБОЕМБОЛІЇ ЛЕГЕНЕВОЇ АРТЕРІЇ
ТА ОЦІНКА НАСЛІДКІВ ЗАЛЕЖНО ВІД РІЗНОВИДА (ЛЕКЦІЯ ДЛЯ ЛІКАРІВ ТА СТУДЕНТІВ)
*228795*
Давиденко І.С., Давиденко О.М.
РІЗНОВИДИ ТРОМБОЕМБОЛІЇ
ЛЕГЕНЕВОЇ АРТЕРІЇ ТА ОЦІНКА НАСЛІДКІВ ЗАЛЕЖНО ВІД РІЗНОВИДА (ЛЕКЦІЯ ДЛЯ ЛІКАРІВ
ТА СТУДЕНТІВ)
Вищий державний навчальний заклад України «Буковинський
державний медичний університет», м.
Чернівці, Україна
Коли піднімають
проблему тромбоемболії легеневої артерії (ТЕЛА), як правило, мають на увазі тромбоемболію
її головного стовбура, яка має яскраві клінічні прояви та високий рівень
летальності. Однак, проблема ТЕЛА є значно ширшою, ніж ураження головного
стовбура, що й представлено в даній лекції.
Тромбоемболи при
ТЕЛА можуть мати різне походження. Джерела тромбоемболів при ТЕЛА варто
класифікувати наступним чином:
1. Сама
легенева артерія (найчастіше при тромбозі, який виникає на основі атеросклерозу
легеневої артерії чи при її запаленні);
2. Поверхня
порожнин правого серця (у першу чергу вушко правого передсердя), при
ендокардитах – септичних (інфекційних) та автоімунних (ревматизм, системний червоний
вовчак тощо);
3. Системи
верхньої та нижньої порожнистих вен (насамперед – глибокі вени нижніх кінцівок)
при тромбофлебітах, флеботромбозах, особливо при післяопераційних станах
4. Парадоксальні
емболії при неприродних отворах, як то незарощення овального отвору або
Боталової протоки, дефект міжшлуночкової перетинки (джерела – поверхня порожнин
лівого серця, легеневі вени тощо)
Тромбоемболи при
ТЕЛА за морфологічною характеристикою є переважно так званими червоними
тромбами (зі значним вмістом еритроцитів), хоча іноді зустрічаються так звані
змішані (поєднані), або зрідка – й білі тромби. Морфологічні особливості будови
тромбів мають клінічне значення в тому разі, якщо вони потрапляють у дрібні
гілки легеневих артерій.
Значно більше
клінічне значення мають розміри тромбів та місце їх локалізації (зупинки) у
кровоносному руслі системи легеневої артерії, що, звісно, пов'язано між собою –
місце зупинки тромбоембола залежить від його розмірів.
Локалізацію
тромбоемболів з клінічної точки зору слід поділити на три основних групи з
відповідними клінічними наслідками та дві рідкісні комбінації:
1. Стовбур
та головні гілки.
2. Лобарні
та сегментарні гілки.
3. Дрібні
гілки.
4. Комбінація: лобарні та сегментарні гілки +
дрібні гілки.
5. Комбінація: лобарні та сегментарні гілки та
(або) дрібні гілки + відстрочена (фінальна) емболія в стовбур та головні гілки.
Схематично це
можна зобразити наступним чином (рис.1).
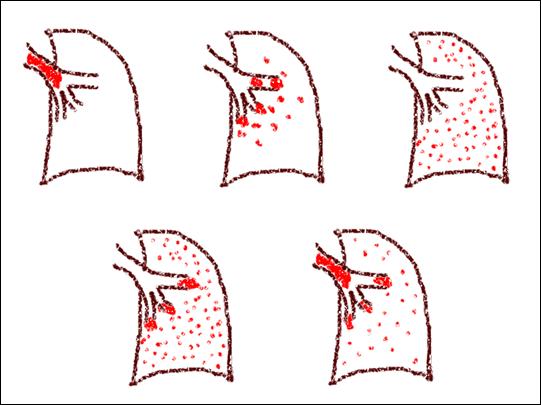

Рис.1. Основні три (перший ряд) та
комбінаторні (другий ряд) різновиди локалізації емболів при тромбоемболіях
легеневої артерії (авторський рисунок, 2017 рік)
При ТЕЛА з
ураженням стовбура та головних гілок розвивається оклюзія цих утворень, що
призводить, як правило, до раптової смерті протягом кількох хвилин з
характерними добре відомими клінічними ознаками.
Щодо механізму
смерті при ТЕЛА стовбура та головних гілок одностайної думки немає.
Розглядаються такі варіанти як: 1) пульмоно-кардіальний рефлекс (рефлекторна
зупинка серця внаслідок нервової імпульсації з нервових сплетень біфуркації
легеневої артерії), іноді такий рефлекс невірно називають пульмоно-коронарним,
підрозуміваючи спазм коронарних артерій серця; 2) зупинка серця внаслідок
спустошення камер лівої частини серця (в експерименті на тваринах показано, що,
якщо позбавити порожнини серця крові, воно скорочується ще 4-6 разів і
зупиняється); 3) гостра недостатність правого шлуночка серця внаслідок неспроможності
подолати опір стрімко зростаючого тиску при закупорці легеневої артерії.
При ТЕЛА з
локалізацією емболів у лобарних та сегментарних гілках легеневої артерії є
ризик розвитку клиноподібного червоного інфаркту легень. Приклад такого
інфаркту показаний на рисунку 2.
Слід відзначити,
що інфаркт легень, з причини доволі ефективного подвійного кровопостачання
легеневої паренхіми, розвивається або при венозному застої в легенях
(наприклад, при недостатності лівого відділу серця), або у разі додаткового
порушення кровообігу в басейні бронхіальних артерій (іншого джерела
кровопостачання легеневої паренхіми).
ТЕЛА з
локалізацією емболів у лобарних та сегментарних гілках легеневої артерії, як
правило, не має летальних наслідків. Самі інфаркти найбільш вірогідно з часом
організуються – перетворяться на рубець (при цьому в рубцях накопичується
гемосидерин або гематоїдин – темно-коричневе забарвлення), або, у гіршому
випадку, можливе нагноєння інфарктів з утворенням легеневих абсцесів, розвиток
яких може завершитися утворенням легеневих кіст. Ще одним із можливих наслідків
інфаркту легень може стати реактивний плеврит з накопиченням ексудату в
плевральній порожнині.


Рис.2. Тромбоемболія легеневої
артерії з локалізацією емболу в сегментарній гілці легеневої артерії – червоний
клиноподібний інфаркт легені (вказано стрілкою) на фоні венозного застою (бура
індурація легень). Препарат кафедри патологічної анатомії вищого державного навчального закладу
України «Буковинський державний медичний університет»
ТЕЛА з
локалізацією емболів у дрібних гілках може мати клінічне значення у випадку
множинного тромбоемболізму. Вважається, що у разі оклюзії понад 60%
кровоносного русла легень (враховуються в т.ч. і повторні емболії), наступає
летальна гостра правошлуночкова недостатність. Інфаркти легень при цьому не
розвиваються. Звісно, що цифра 60% є умовною, реальна величина буде залежати
від багатьох умов. Але вона дає можливість зорієнтуватися при танатологічному
аналізі (аналізі причин смерті). Слід особливо відзначити, що діагностика ТЕЛА
з локалізацією емболів у дрібних гілках обов’язково повинна ґрунтуватися на
мікроскопічному (гістологічному) дослідженні легеневої тканини із застосуванням
гістохімічних методів забарвлення на фібрин.
Танатологічна
оцінка ТЕЛА з локалізацією емболів у дрібних гілках є найбільш складною.
Складність її полягає не тільки в необхідності застосування гістологічних та
гістохімічних досліджень з оцінкою відсотку уражень (потребує взяття великої
кількості взірців матеріалу з різних ділянок органу), але і з тим, що
тромбоемболія великою кількістю дрібних тромбів нерідко розвивається на фоні
синдрому дисемінованого зсідання крові (ДВЗ). Варто нагадати, що синдром ДВЗ
має чотири стадії розвитку:
1. Стадія
гіперкоагуляції.
2. Стадія
коагулопатії споживання.
3. Стадія
фібринолізу (продукти деградації фібрину).
4. Стадія
відновлювальних явищ.
Перші дві стадії не викликають непереборних діагностичних
труднощів, бо тромби легко виявляються за допомогою гістологічного дослідження.
А ось третя стадія (фібринолізу) характеризується повним або частковим лізисом тромбів
і тромбоемболів, що може спричинити недооцінку масштабів тромбоемболічного
процесу. У таких випадках слід звернути увагу на зажиттєвий або посмертний аналіз
крові на продукти деградації фібрину – наявність їх у крові буде свідчити про
фібриноліз.
Наведені дані
дозволяють зробити висновок, що проблема ТЕЛА насправді є доволі широкою й потребує
подальшого вивчення, особливо щодо тромбоемболії лобарних, сегментарних та
дрібних гілок легеневої артерії.
Література.
1. Патоморфологія:
національний підручник / В.Д.Марковський, В.О.Туманський, І.В.Сорокіна та ін. –
К.: ВСВ «Медицина», 2015. – 936 с.
2. Давиденко І.С., Сілко В.П., Завадський C.О., Давиденко О.М. Тромбоемболія легеневої артерії – окремі
клініко-морфологічні аспекти (лекція для лікарів та студентів) //
Materiały X międzynarodowej naukowi-praktycznej konferencji «Dynamika naukowych badan - 2014» 07-15 lipca 2014 roku,
Volume 7, Medycyna. - Przemyśl:
Nauka i studia. – 2014. - С. 28-32.