ПОСТПУНКЦИОННАЯ
ГОЛОВНАЯ БОЛЬ У РОДИЛЬНИЦ
Виноградов С.В., Садовничий В.В., Виноградова Т.А.
УЗ «ГКБ СМП», УО «ГрГМУ», г.Гродно, Республика Беларусь
Актуальность: Методы регионарной анестезии в акушерстве в настоящее время широко
применяются во всем мире. Помимо большей безопасности спинальной анестезии по
сравнению с общей, ее применение при кесаревом сечении позволяет матери
участвовать в родах, снижает операционный стресс, примерно на 50% уменьшается
кровопотеря во время операции [1]. В нашей клинике
накоплен значительный опыт по проведению кесарева сечения под спинальной
анестезией (СА). Как и любой другой
метод анестезии, спинальная анестезия имеет свои преимущества и недостатки.
Одной из проблем, возникающих в
послеоперационном периоде у женщин, анестезированных данным методом, является
постпункционная головная боль (ППГБ).
Цель. Целью работы являлся анализ частоты возникновения ППГБ
в зависимости от типа и диаметра применяемых игл.
Материалы и методы. В исследовании
участвовало 310 пациенток без экстрагенитальной патологии в возрасте от 17 до
38 лет. Премедикация включала атропин внутривенно в дозе 0,5 мг за несколько
минут до пункции. Люмбальные пункции проводились в положении сидя или лежа на
боку на уровне L2-3. В группе №1 использовались иглы 22, 25, 27G с
обычной заточкой, в группе №2 иглы типа «pencil-point»
25 и 27G. СА проводилась с использованием препарата бупивакаин
спинал 0,5% - 3-3,5 мл. После укладывания женщин на спину, для предотвращения
синдрома аорто-кавальной компрессии, операционному столу придавался наклон 20°. Преинфузия проводилась
изотоническим раствором NaCl в объеме 14 мл/кг.
Проводился мониторинг ЭКГ, АД, ЧСС и SpO2.
Результаты и
обсуждение. В результате проведенного исследования установлено, что из 310
пациенток родоразрешенных путем операции кесарева сечения под спинальной
анестезией ППГБ наблюдалась у 24
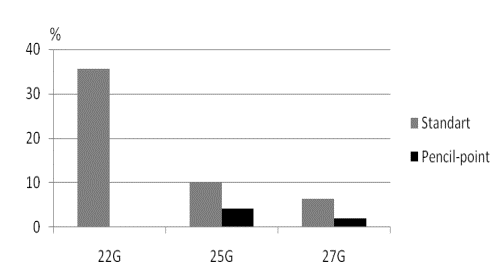
(7,74%) родильниц. Отмечена более высокая частота возникновения ППГБ в группе
№1, где применялись иглы типа «standart». Из 14 пациенток группы №1, спинальная
анестезия которым, вследствие различных причин, проводилась иглами 22G, ППГБ
наблюдалась в 5 (35,71%) случаях. Учитывая высокую частоту возникновения и
значительную интенсивность головных болей, авторами было принято решение
прекратить применение данных игл при анестезии беременных.
При использовании игл меньших
диаметров, частота возникновения ППГБ значительно снижается и составляет в
группе №1 для игл 25G и 27G - 9 (10,23%) и 4 (6,45%) соответственно. Еще
большее снижение ППГБ отмечено в группе №2, где при использовании игл типа «pencil-point» 25G и 27G
было отмечено 4 (4,26%) и 1 (1,92%) случай соответственно.
Отмечено также, что именно тип
кончика иглы, а не диаметр играет решающее значение в развитии ППГБ. Об этом
свидетельствует меньшая частота возникновения данного патологического симптома
в группе пациенток, пунктированных иглами типа «pencil-point» 25G, по
сравнению с группой, где применялись
иглы 27G типа «standart».
Представления о механизмах
ППГБ достаточно противоречивы. Чаще всего ее возникновение объясняют снижением
субарахноидального давления за счет подтекания СМЖ через пункционный дефект
твердой мозговой оболочки. Если истечение ликвора происходит со скоростью,
превышающей его продукцию (0,3 мл/мин), возникает вероятность смещения
("провисания") интракраниальных структур с натяжением мозговых
оболочек и богатых ноцицепторами кровеносных сосудов, особенно значимого при
переходе пациента в вертикальное положение [2]. Исходя из возможных механизмов возникновения ППГБ, авторам казалось
логичным предположение, что увеличив преинфузию и тем самым повысив продукцию
ликвора, можно предупредить развитие данного осложнения спинальной
анестезии. Однако, в проведенном ранее
исследовании это предположение не подтвердилось.
Выводы.
1.
При использовании спинальных игл диаметром более 25G,
вероятность развития ППГБ значительно возрастает.
2.
Применение
режущих игл 27G или атравматичных 25G позволяет снизить до минимума
выраженность постпункционных головных болей.
Литература:
1.
Common problems in Obstetric Anesthesia. Edited by Datta S. 2nd
edition. 1995. Mosby.
2.
Benzon H., Nemickas R., Molloy R. Lumbar and thoracic epidural blood
injections for the treatment of spontaneous intracranial hypotension. Anesthesiology. 1996, V.85: 920-922.
Авторы
Виноградов
С.В.
Садовничий
В.В.
Виноградова
Т.А.