Демидова Н.Ю.
ФГУЗ КБ № 50 ФМБА
России, г. Саров
Распространенность малых аномалий
развития сердца среди новорожденных города Саров
Согласно определению Ю. М. Белозерова
(1993) и С. Ф. Гнусаева (1995) «малыми аномалиями развития сердца» (МАРС)
считаются анатомические изменения архитектоники сердца и магистральных сосудов,
не приводящие к грубым нарушениям функций сердечно-сосудистой системы [1,2]. МАРС – занимают одно из
ведущих мест в детской кардиологической патологии и характеризуются
значительной распространенностью, полиморфизмом клинической картины и
неопределенностью тактики врачей-педиатров и детских кардиоревматологов в
отношении данной группы пациентов [3]. До сих пор нет единого мнения о
клиническом значении МАРС, многие из которых имеют нестабильный характер,
связанный с ростом ребенка. Так, возможно обратное развитие увеличенного
евстахиева клапана, пролабирующих гребенчатых мышц в правом предсердии,
пролапса митрального клапана (ПМК), закрытие открытого овального окна,
нормализация длины хорд митрального клапана и диаметра магистральных сосудов [4].
Превышение установленного порогового уровня сердечной стигматизации у здоровых
детей (более 3 МАРС), по мнению С. Ф. Гнусаева (1995), свидетельствует о
возможном неблагополучии как в отношении факторов, влияющих на формирование
здоровья, так и показателей, характеризующих его [5]. В настоящее время не
разработаны рекомендации по выявлению МАРС, проведению реабилитационных
мероприятий и диспансеризации данной группы детей. Комплексное изучение морфологических
и функциональных показателей здоровья позволило бы решить вопросы разработки и
внедрения современных организационных технологий медицинской помощи пациентам с
МАРС [4].
Одним из наиболее запутанных вопросов
детской кардиологии является отношение клиницистов к наличию открытого
овального отверстия [6]. В большинстве случаев течение асимптомно, независимо
от размеров овального отверстия при наличии лево-правого сброса легочной
гипертензии нет. Следует отметить, что в англоязычной литературе используются
две дефиниции открытого овального отверстия, отражающие разные смысловые
компоненты феномена. Первый термин «foramen ovale» - означает наличие отверстия
в овальной ямке прикрытого не полностью приросшей заслонкой первичной
перегородки МПП и наличия интератриального шунтирования. В пренатальный период
развития это право-левый шунт и постнатальный – лево-правый или обратный в
особых ситуациях. Второй термин «PFO» или «patent foramen ovale» - означает
обнаружение проходимого катетером при зондировании межатриального сообщения,
при этом нет обнаруживаемого обычными способами лево-правого сброса [6].
Овальное отверстие – у родившегося это не отверстие и не небольшая дырочка, это
скорее полураскрытая форточка, которую ветер относительно небольшого
«сквозняка» - разницы в межпредсердном давлении первые месяцы жизни закрыть не
в состоянии. В дальнейшем эта щель прикрывается более высоким давлением в левом
предсердии и у 75% происходит адгезия заслонки. У 15% процентов – происходит
лишь прикрытие данной «форточки» без адгезии. В этом случае при ультразвуковом
исследовании мы не находим шунта, а при зондировании катетер легко открывает
заслонку. Соответственно у оставшихся 10% происходит небольшая деформация,
утолщение заслонки, образуемой частью первичной перегородки, при этом она
неплотно прилегает к вторичной перегородке и при цветовом допплровском
картировании или контрастной эхокардиографии определяется лево-правый шунт,
направленный под острым углом к межпредсердной перегородке [6]. В нормальных условиях овальное окно
обычно закрывается в период от 2 до 12 месяцев после рождения ребёнка. Однако
такой благоприятный вариант постнатального развития сердечно-сосудистой системы
имеет место далеко не у всех людей.
Другой часто встречающейся
малой аномалией развития сердца являются аномально расположенные хорды и
трабекулы. В современной литературе нет единой терминологии в отношении данных
структур. Впервые они были описаны Turner W. d 1893 г.[8] по результатам аутопсий как внутрижелудочковые образования,
представляющие собой соединительно-тканные или соединительно-мышечные тяжи, не
связанные со створками атриовентрикулярных клапанов. Одни авторы называют
данные структуры ложными хордами, добавочными хордами или псевдохордами. Другие
авторы предлагают разделять их на аномально-расположенные хорды (нити,
отходящие от папиллярных мышц, но не связанные со створками клапана) и
аномально расположенные трабекулы (тяжи, соединяющие свободные стенки
желудочка) [9]. Но на практике чаще используется термин дополнительная хорда ЛЖ,
ложная хорда для обозначения нитчатой или сухожильной структуры,
находящейся в полости левого желудочка, которая может быть натянута между
стенками сердца, стенкой и головкой папиллярной мышцы [10]. Дополнительные хорды в полости левого желудочка могут быть
единичными и множественными. В настоящее время, в связи с улучшением
качества аппаратуры и появлением новых возможностей, это состояние все чаще и
чаще диагностируется. А для обозначения мышечной
структуры, располагающейся в полости левого желудочка используется термин –
дополнительная мышечная трабекула [10]. Поперечная локализация хорд и трабекул левого
желудочка трактуется, как наиболее аритмогенная, так как может являться
дополнительным путем проведения импульса, и, следовательно, может провоцировать
синдром преждевременного возбуждения желудочков в виде двух вариантов: синдрома
WPW и синдрома укороченного интервала P-Q. Диагональное или продольное
расположение не приводит к нарушению функциональной характеристики левого
желудочка, однако часто сопровождается систолическим шумом в сердце,
имитирующим врожденный порок сердца.
Целью исследования было изучение распространенности
МАРС среди детей в возрасте 1-2 месяцев г. Саров, обследованных в рамках
Нацпроекта «Здоровье».
Материал и методы
исследования
В рамках реализации Национального проекта «Здоровье»
актуально раннее выявление сердечно-сосудистой патологии у детей первых месяцев
жизни. В ФГУЗ КБ№50 ФМБА России г. Саров, в соответствии с нацпроектом, всем
детям в возрасте 1-2 месяцев проводится ЭХОКГ исследование, ультразвуковое
исследование органов брюшной полости и почек, тазобедренных суставов.
Обследовано 218 детей в возрасте от 1 до 2
месяцев (средний возраст 49±2,5 дня). Всем пациентам автором статьи выполнено
эхокардиографическое исследование, ультразвуковое исследование органов брюшной
полости и тазобедренных суставов по стандартному протоколу в период с октября
2009 года по ноябрь 2010 года. Использовалась ультразвуковая система Sonoice 8000, применялся электронный секторный датчик с фазированной решеткой 2-4
Мгц, конвексный датчик 3-7 Мгц и линейный датчик 5-9 Мгц. Полученные результаты
обработаны стандартными статистическими методами. Различия считали достоверными
при р≤0,05.
Диагностичискими критериями открытого
овального окна считалось выявление прерывания эхосигнала в области мембраны
овальной ямки в В-режиме и наличие шунта слева направо в области клапана
мембраны овальной ямки при цветном картировании. При этом отсутствовали гемодинамические
нарушения, характерные для дефекта межпредсердной перегородки (объемная
перегрузка правых отделов, парадоксальное движение межжелудочковой
перегородки). При допплеровском исследовании выявлены нормальные показатели
кровотока в правом желудочке и легочной артерии. Для обозначения нитчатых
структур в полости ЛЖ использовался термин дополнительная хорда (ДХ ЛЖ), в
соответствии с рекомендациями М.К.
Рыбаковой, В.В. Митькова.
Результаты исследования
Обследовано 218 детей в возрасте от 1 до 2
месяцев (49 дней ± 2,5 дня). У 5-ти детей обнаружен врожденный порок сердца
(ВПС): у 1 ребенка - сочетание ДМПП со стенозом ЛА, в 1 случае – сочетание
стеноза АК и стеноза клапана ЛА, в 2-х - незначительный стеноз АК, у 1 ребенка
– мышечный ДМЖП малых размеров (болезнь Толочинова-Роже). Из 218 обследованных
детей у 81 ребенка имелось открытое овальное отверстие. В 22-х случаях ООО
выявлено как изолированная малая аномалия развития сердца, в 59-ти случаях -
ООО сочеталось с дополнительными хордами и другими МАРС. У 100 детей обнаружены только
дополнительные хорды в ЛЖ (рисунок 1), у одного - выявлена аневризма МПП (рисунок 2) в сочетании
с дополнительной хордой. По одному случаю встретилось - сочетание аневризмы МПП
и ООО, увеличенного Евстахиевого клапана в сочетании с ООО. В одном случае
выявлен пролапс передней створки МК без нарушения замыкательной функции
клапана. У 28 детей не выявлено малых аномалий развития и пороков сердца. 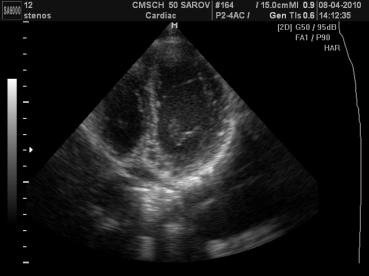 Рисунок 1. Дополнительная хорда ЛЖ
Рисунок 1. Дополнительная хорда ЛЖ
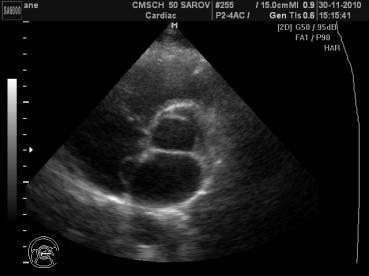
Рисунок 2. Аневризма МПП
Таким образом, у 184 детей (84,44%)
выявлены МАРС. Частота встречаемости различных малых аномалий развития сердца и
врожденных пороков сердца в изучаемой группе детей представлена в таблице 1.
Таблица 1. Частота выявленных изменений у обследованных
детей
|
всего |
норма |
ВПС |
ПМК |
ООО |
ООО+ДХЛЖ и др. МАРС |
ДХ ЛЖ |
Аневризма МПП |
Увеличенный евстахиев клапан |
|
218 |
28 12,8% |
5 2,3% |
1 0,45% |
22 10,1% |
59 27,1% |
100 45,9% |
2 0,9% |
1 0,45% |
Таким образом, у детей 1-2 месяцев наиболее часто встречалось открытое
овальное окно – в 37,15 % случаев и дополнительные хорды в ЛЖ. Редко
встречались такие малые аномалии сердца, как аневризма МПП в 0,9% случаев,
пролапс МК в 0,45% случаев, увеличенный Евстахиев клапан – 0,45% случаев.
Обсуждение
По
результатам проведенного исследования малые аномалии развития сердца среди
детей раннего грудного возраста в городе Саров встретились в 84,44% случаев: дополнительные
хорды в 72,9% случаев, открытое овальное окно (изолированное и в сочетании с
дополнительными хордами) – в 37,15% случаев, врожденные пороки сердца в 2,3%
случаев.
Анализ
результатов ЭхоКГ-исследования Бодриковой С.В. [3] школьников и подростков г.
Нижний Новгород выявил, что у каждого 5-го ребенка этой возрастной группы патологии
не установлено. Заболевания миокарда, врожденные и приобретенные пороки сердца
выявлены у 3,9% детей (2,6% - 4,2%). По данным эхокардиографии Бодриковой С.В.
[3] доля детей с дополнительными трабекулами ЛЖ составила 43,8%, с аномальным
креплением хорд - 29,6%, с двустворчатым АК – 0,7%, с прочими МАРС – 2,9%. По
данным других авторов [11] распространенность МАРС в г. Северодвинске составила:
атипично расположенные хорды левого желудочка (АРХ ЛЖ) - 543 ( 77%), аневризма
межпредсердной перегородки - 8 (1,1%), двухстворчатый клапан аорты - 8 (1,1%),
пролапс аортального клапана (ПАК) - 6 (0,8%). Синдром
ПМК у новорожденных встречается казуистически редко [12]. Врожденные пороки
сердца, по данным различных авторов (Бокерия Л.А., 1999; Слобин П.И. и соавт.
2000), обнаруживаются у 0,7 – 1,7% новорожденных. По мнению О.А. Мутафьян в
последние годы отмечается увеличение этого показателя, обусловленное, вероятно,
применением более совершенных методов функциональной диагностики и возросшим
интересом к проблеме ВПС врачей [13]. Представленные выше показатели согласуется
с результатами проведенного автором статьи исследования.
Однако, при изучении научной литературы, получены
неоднородные данные по распространенности открытого овального окна, что можно
объяснить различиями возраста обследуемых групп. По данным результатов
ЭхоКГ-исследования Бодриковой С.В. среди школьников и подростков г. Нижний
Новгород у 4,9% детей обнаружено ООО, а по данным других авторов овальное окно остаётся открытым у 20-40% (в среднем -
у 25-30%) лиц зрелого возраста [7,13]. T. Thompson и W. Evans (1930),
исследовав 1100 сердец, показали, что овальное окно остается открытым у 35%
людей. Половину из последней группы составляли дети младше 6 месяцев [7]. М.К.
Рыбакова и В.В. Митьков [10] считают, что существует гипердиагностика открытого овального окна в нашей
стране.
В изученной литературе не встретилось данных о
распространенности ООО в раннем грудном возрасте. По результатам проведенного исследования
среди детей 1-2 месяцев ООО обнаружено в 37,15 % случаев, с течением времени у
большей части детей оно закроется.
Дети с МАРС нуждаются в диспансерном наблюдении
кардиолога и педиатра, однако частота врачебных осмотров (ЭКГ, ЭхоКГ), лечебные
мероприятия назначаются индивидуально в зависимости от клинических проявлений,
уровня стигматизации, наличия сопутствующих заболеваний [11].
Выводы
1.
Распространенность МАРС
(84,44 %) и ВПС (2,3%) среди детей 1-2 месяцев жизни города Саров сопоставима с
результатами других популяционных исследований.
2.
ООО среди детей раннего
грудного возраста (1-2 месяца жизни) встретилось в 37,15 % случаев,
дополнительные хорды в 72,9% случаев.
Литература
1. Гнусаев С.Ф., Ю. М. Белозеров Ю.М., Земцовский Э.В.
Соединительнотканные дисплазии сердца – С-Пб. -«Политекс».-1998.
2. Гнусаев С.Ф., Виноградов А.Ф. Клиническое значение
малых аномалий сердца //Российский педиатрический журнал. – 2009. – №3.– С.20-25.
3. Бодрикова С.В. Морфо-функциональные показатели здоровья
учащихся старших классов с малыми аномалиями развития сердца. Автореф.
дис. канд. мед наук – Н.Новгород 2009. 49 с.
4. Коровина Н.А., Тарасова А.А., Творогова Т.М., Гаврюшова Л.П., Дзис М.С. Клиническое
значение малых аномалий развития сердца у детей // Страничка педиатра. –
2005.– №04.
5. Гнусаев С.Ф. Значение малых аномалий развития сердца у
здоровых детей и при сердечно-сосудистой патологии по данным
клинико-эхографических исследований. Автореф. дис. докт мед наук – М. 1996. 48
с.
6. Соколов А.А.,
Марцинкевич Г.И.. Ультразвуковая
диагностика Открытого овального отверстия, возрастные аспекты. НИИ кардиологии
Томского научного центра СО РАМН.
7. Онищенко Е.Ф. Открытое овальное окно
и инсульт в клинической практике
–ЭЛБИ-СПб. 2005. С.40.
8.
Turner W. A humen heart with moderator band in
left ventricle //J. Anat. Physiol. 1983. V.27. P.19-22.
9. Детская ультразвуковая диагностика – М. Видар. 2006. –
С.140. / Под ред. Пыкова М.И., Ватолина К.В.
10. Рыбакова
М.К., Митьков В.В. Эхокадиография в таблицах и схемах – Настольный справочник.
Москва: издательский дом Видар-М. 2010.–288с.
11. Меньшикова Л.И., Сурова
О.В., Макарова В.И. Дисплазии соединительной ткани сердца в генезе
кардиоваскулярной патологии у детей (г.Северодвинск) // Вестник аритмологии –
2000.– № 19.–С. 54-56.
12. Пролапс митрального клапана //http://mewo.ru/tumb/10/168/
13. Мутафьян О.А. Врожденные пороки сердца у детей –
Санкт-Петербург, Невский диалект. 2002. С. 77.