Д.м.н., проф. Плеханов
А.Н., Даниленко С.Ю.
Бурятский
государственный университет, Россия
ЭНДОВАСКУЛЯРНОЕ ЛЕЧЕНИЕ ЯЗВЕННЫХ
ПОРАЖЕНИЙ ПРИ СИНДРОМЕ ДИАБЕТИЧЕСКОЙ СТОПЫ
Проблема синдрома диабетической стопы (СДС) рассматривается уже не один
десяток лет. В последние годы большое внимание уделяется сахарному диабету (СД)
как социальной, экономической проблеме приводящей к ранней инвалидизации людей
трудоспособного возраста, обусловленной развитием сосудистых осложнений [1,5].
Риск развития синдрома диабетической стопы повышается с возрастом и
длительностью течения заболевания. СДС – основная причина госпитализации и
смертности больных с СД, у 25% из которых в течение жизни возникают
гнойно-некротические поражения стоп. Ампутация нижних конечностей у больных СД
проводится в 15-17 раз чаще, чем у населения в целом. В 85% случаев всем
ампутациям, производимым у больных СД, предшествуют язвенные дефекты [5]. В
целом диабетические язвы стоп развиваются у 15% больных с СД в течении жизни.
СД влечет за собой высокую смертность, занимающую третье место после
сердечно-сосудистых и онкологических заболеваний [2,4].
Скорость и вероятность наступления полного
заживления язвенного дефекта тем меньше, чем хуже артериальный кровоток
(нейро-ишемические и ишемические язвенные дефекты). Ранее существовало мнение о
нецелесообразности выполнения реконструктивных сосудистых операций у пациентов
с СД из-за преобладания роли микроангиопатии в развитии язвенного дефекта [5].
Однако последние исследования доказали, что эффективность хирургического
лечения многократно превышает таковую при консервативной терапии. Из-за
преимущественного поражения дистальных артерий небольшого калибра наложение
шунта не всегда представляется возможным. В последние годы методом выбора
восстановления кровотока стало стентирование или баллоноангиопластика. На
сегодняшний день, благодаря совершенствованию методов протезирования, появилась
возможность стентирования не только бедренных и подколенных артерий. Диаметр
аппарата позволяет восстанавливать проходимость артерий голени и даже стопы.
Таким образом, в случае выявления у пациента клинически значимого стеноза
артерий нижних конечностей, необходима обязательная консультация сосудистого
хирурга [3].
Ангиобаллонопластика в настоящее время имеет
свои недостатки в виде непродолжительности эффекта, но в большинстве случаев
спасает пациента от ампутации.
Цель
работы:
оценить эффективность эндоваскулярного метода в лечении пациентов с синдромом диабетической стопы.
Материалы
и методы исследования: приведен первый опыт 28 интервенционных вмешательств при
СДС у больных с ишемией нижних конечностей, у 13 пациентов. При этом нами были
проанализированы результаты ангиографий нижних конечностей у 28 пациентов с
синдромом диабетической стопы. Исходя из клинической картины, ангиографических
данных отобраны пациенты для проведения эндоваскулярных вмешательств. Все
оперированные пациенты распределены по группам. Протяженность поражения артериальных сегментов составила от 1 до
20 см. Технический успех выполнения вмешательства наблюдался в 100% случаях.
Изолированные вмешательства на одной из магистральных артерий голени
выполнялись в 30,7% случаев. Пациенты ранее находились на амбулаторном лечении
в поликлиниках по месту жительства. На момент обследования всем пациентам было
показано стационарное лечение по поводу гнойно-некротических осложнений
сахарного диабета. Сроки госпитализации составили в среднем 18,4 дня.
Проведен анализ сахара в крови у пациентов с
синдромом диабетической стопы. Средний уровень сахара в крови составил 7,1%.
Анализ обработанных данных показывает, что в
группу оперированных пациентов вошли мужчин 32,1%, женщин 67,9%, в возрасте от
30 до 81 года (рис. 1).
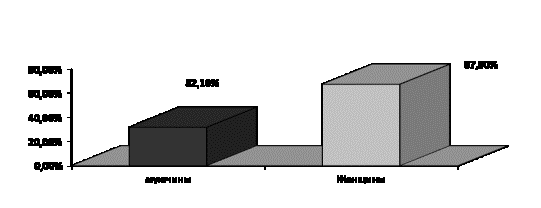
Рис.1 Распределение больных по полу
Средний возраст пациентов подвергшихся
исследованию составил 67,7 лет. Из рисунка следует, что в группе оперированных
больных преобладали женщины. По данным
анализа ангиографий выявлена локализация поражения поверхностной бедренной
артерии в 15 случаях, что составило (24,1%), в подколенной артерии 7 случаев
(11,2%), передней большеберцовой артерии 15 случаев (24,1%), задней
большеберцовой артерии 13 случаев (20,9%), малоберцовой артерии 12 случаев
(19,3%) (рис.2).
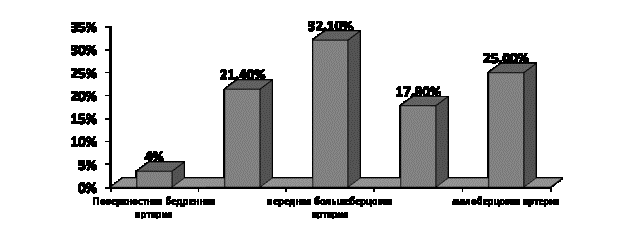
Рис.2 Частота поражения артерий нижних
конечностей
Из рисунка следует, что наиболее частое
поражение отмечалось в передней большеберцовой артерии.
Проведенный анализ локализации язв стоп показал,
что большинство язв в общем количестве исследованных пациентов локализовались
по наружной поверхности стопы 38,4%. У большинства пациентов страдала левая
нижняя конечность 62,5%.
Результаты: Всем пациентам
выполнялась ангиообаллонопластика артерий нижних конечностей. На фоне
проводимого лечения у 84,7% пациентов наблюдалось полное заживление
диабетической язвы, у двух пациентов (15,3%)
потребовалось дополнительное оперативное вмешательство (1 пациенту была
выполнена ампутация II,III пальцев, другому-
поясничная симпатэктомия). В результате проведенного лечения улучшалась
клиническая симптоматика (уменьшалась зябкость стоп, боли в ногах парастезии).
Средние сроки заживления диабетических язв составляли 18,4±4,7 дня. При этом
отмечалось очищение трофической язвы, появления активных розовых грануляций и
эпителизация раневой поверхности.
Выводы: Ранняя и точная диагностика
играет немаловажную роль в лечении пациентов с гнойно-некротическими
осложнениями сахарного диабета. Единственным методом точной диагностики для
выбора тактики дальнейшего лечения является контрастная ангиография.
Ангиобаллонопластика артерий нижних конечностей
является эффективным способом лечения гнойно-некротических осложнений при
синдроме диабетической стопы. У больных с диабетической ангиопатией
ангиобаллонопластика является подчас единственным способом коррекции
нарушенного кровотока.
Своевременное обращение пациентов с синдромом
диабетической стопы в кабинеты диабетической стопы может существенно снизить
риск ампутации нижних конечностей. Дальнейшее наблюдение оперированных
пациентов позволит изучить отдаленные результаты данного метода.
ЛИТЕРАТУРА
1. Анцыферов М. Б., Галстян
Г. Р., Миленькая Т.М. и др. // Осложнения сахарного диабета (клиника,
диагностика, лечение, профилактика) / Под ред. И.И. Дедова — М., 1995. — С.
2,24.
2. «Диагностика и лечение диабетической стопы». Гусейнов А.3. (ред.), Вередченко
В.А., Истомин Д.А., Чиглашвили Д.С., Митичкин А.Е., Щепилов Д.В. Москва,
«Триада-Х», 2009, 72 с.
3. Павлова М.Г. Синдром диабетической стопы / Т.В. Гусов,
Н.В. Лаврищева// Трудный пациент.-2006. №1.
4. Международное соглашение
по диабетической стопе. — М.: Изд-во «Берег», 2000. — 96 с.
5. Осложнения сахарного
диабета (клиника, диагностика, лечение, профилактика) / Под ред. И.И. Дедова. —
М., 1995. — С. 42.