Феклисова
Л.В. , Хадисова М.К., Целипанова Е.Е.
ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф.
Владимирского», г. Москва, Россия
КЛИНИКО-МИКРОБИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ РЕСПИРАТОРНОГО
СИНДРОМА У ДЕТЕЙ С МИКОПЛАЗМЕННОЙ ИНФЕКЦИЕЙ
Представлены сравнительные результаты
клинико-микробиологического обследования 175 детей в возрасте от 1 года до 7
лет, больных микоплазменной и немикоплазменной инфекцией. Определено участие M. pneumoniae в этиологии заболевания у 30,9% пациентов. Поражением
верхних дыхательных путей микоплазмоз завершился у 35,2% пациентов. Независимо
от нозоформы респираторный синдром характеризовался своеобразным катаральным
воспалением верхних дыхательных путей с достоверно продолжительным сохранением
симптоматики. Нарушения микробиоценоза слизистой ротоглотки у больных
респираторным микоплазмозом
свидетельствовали об угнетении факторов неспецифической защиты
организма.
Ключевые слова:
микоплазмоз, дети, респираторный синдром, микробиота ротоглотки.
В инфекционной патологии у детей
наибольший удельный вес имеют острые респираторные заболевания. В 60-70%
случаев их возникновение связывают с
различными вирусами [1,3,4]. Наличие множества возбудителей усложняет
лабораторные подтверждение инфекции. Трудности увеличиваются при необходимости
выяснения этиологической связи не только с распространенными респираторными
вирусами, но и другими микроорганизмами [2,5,6,7].
Материалы
и методы исследования.
Проводились клинико-лабораторные
исследования в течение двух лет (2011-2013гг.) у 175 больных в возрасте от 1 года
до 7 лет, госпитализированных в респираторное отделение детской городской
клинической больницы (г. Москва) с диагнозами: острое респираторное
заболевание, острый стенозирующий ларинготрахеит, обструктивный синдром,
пневмония.
Материалами для лабораторного анализа
служили мазки с задней стенки глотки, миндалин и сыворотка крови. Пробы
исследовались в динамике: при поступлении (2-3 день болезни), через 1 месяц и
при положительных результатах еще через 3 месяца. Все исследования проведены в
лицензированных лабораториях с применением стандартных диагностических систем
для выявления микоплазм (M. pneumoniae),
возбудителей оппортунистических инфекций, вызванных вирусами ВЭБ, ЦМВ, ВПГ 1,2,
ВГЧ-6, пневмоцист и хламидий. Биологические пробы исследованы в реакциях:
полимеразной цепной реакции (ПЦР), реакции агрегат-геммагглютинации (РАГА),
иммуноферментного анализа (ИФА), реакции прямой иммунофлюоресценции (РПГА).
Подтверждением оппортунистической инфекции служила совокупность 2 - 4–х
положительных результатов.
В остром периоде заболевания проводилось
качественно-количественное исследование микробиоты слизистой оболочки
ротоглотки.
Результаты и обсуждение.
У 133
(76%) из 175 обследованных больных обнаружены маркеры оппортунистических
инфекций: микоплазмоза, пневмоцистоза, хламидиоза и герпетических инфекций,
вызванных ВПГ-1,2, ВЭБ, ЦМВ, ВГЧ-6. Частота обнаружения маркеров
оппортунистических инфекций превышала частоту установления диагноза, особенно
при пневмоцистозе, ЭБВИ, ЦМВИ и ВГЧ-6. Наибольший удельный вес имели подтвержденные микоплазменная и пневмоцистная инфекции
(рис.1).
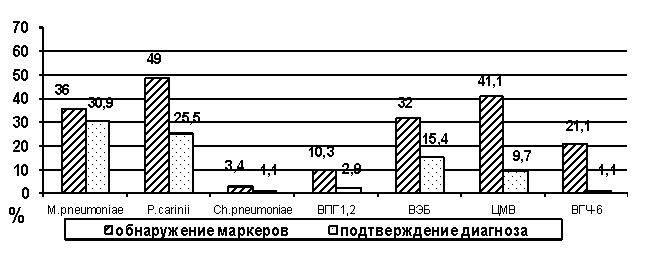 Рисунок 1. Частота (%)
обнаружения маркеров и подтверждения диагноза микоплазмоза, пневмоцистоза,
хламидиоза и герпетических инфекций, вызванных ВПГ-1,2, ВЭБ, ЦМВ, ВГЧ-6 у
больных ОРЗ
Рисунок 1. Частота (%)
обнаружения маркеров и подтверждения диагноза микоплазмоза, пневмоцистоза,
хламидиоза и герпетических инфекций, вызванных ВПГ-1,2, ВЭБ, ЦМВ, ВГЧ-6 у
больных ОРЗ
Основное
внимание уделено клинико-лабораторной характеристике микоплазменной инфекции
(54 больных), протекавшей как катарально-респираторный синдром, обструктивный
бронхит и пневмония. При всех нозоформах проводилось сравнение с группой (84) пациентов, у которых доказано отсутствие M. pneumoniae при равных условиях
наблюдений и обследований, с условным обозначением «немикоплазменная»
инфекция.
Поражение только верхних отделов респираторного
тракта (катарально-респираторный синдром – КРС) при микоплазменной
инфекции, составило 35,2%. У данных
больных гиперемия слизистых оболочек ротоглотки была умеренной в 68,4% случаев
против 31% - в группе с отрицательными результатами на микоплазмоз (р<0,05), ограниченной небными дужками (63,2% против 31%, р<0,05) и продолжительностью 3,26±0,08 против 2,64±0,03 дней соответственно, (р<0,01). Частота
ринита при микоплазмозе не отличалась от немикоплазменной группы (63,2% против
71,4%, р>0,05), но достоверные отличия имелись в его продолжительности
(3,42±0,14 дней против 2,57±0,04 дней р<0,01) и преобладании слизистых
выделений (52,6% против 31%, р<0,05), в отличие от пациентов с
немикоплазмозом с превалированием заложенности носа (64,3% против 15,8%,
р<0,01) и водянистых выделений (52,4% против 15,8%, р<0,01).
При сравнении у групп
больных микоплазмозом (13) и без него (36) симптомов, свойственных ОСЛТ (грубый
лающий кашель, осиплость голоса, инспираторная одышка), по частоте
встречаемости отдельных признаков достоверных отличий не получено. Различия определялись в продолжительности сохранения грубого
лающего и влажного кашля у больных
микоплазмозом (1,87±0,10 против 1,10±0,08 дней, р<0,05 и 3,06±0,10 против
2,64±0,09 дней, р<0,01, соответственно).
По частоте встречаемости проявлений
интоксикации (вялость, снижение аппетита и бледность кожных покровов) больные
микоплазменной инфекцией не отличались от группы детей, имевших отрицательные
результаты на микоплазмоз (68,4% против 57,1%, р>0,05).
Различия определялись в большей
продолжительности этих признаков у больных микоплазмозом: вялость – 1,80±0,08 дней против 1,28±0,03
дней (р<0,01),
снижение аппетита -1,83±0,08 дней против 1,32±0,03
дней (р<0,05),
бледность кожных покровов – 1,80±0,08
дней против 1,35±0,04 дней (р<0,05). Хотя по частоте встречаемости температурной реакции
сравниваемые группы не отличались (63,2% и 78,6%, р>0,05), у больных микоплазмозом повышение температуры тела
определялось в среднем до 37,8±0,170С, а в группе без
микоплазмоза – до 38,3±0,100С (р<0,05), с продолжительной температурной реакцией в первой
группе – 1,93±0,09 дней против 1,32±0,03
дней (р<0,05) – в группе
сравнения (рис.2).
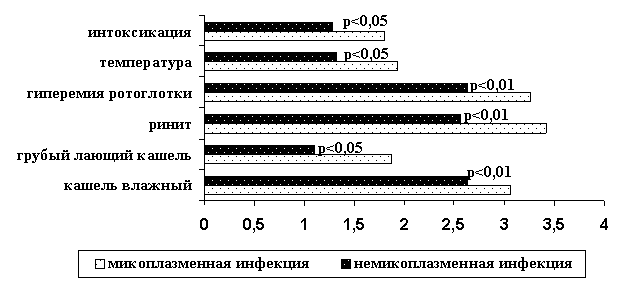 Рисунок
2. Продолжительность клинических проявлений (в днях) у больных с положительными
и отрицательными результатами на микоплазмоз
Рисунок
2. Продолжительность клинических проявлений (в днях) у больных с положительными
и отрицательными результатами на микоплазмоз
При микоплазменной инфекции почти в
половине случаев (24 - 44,4%) диагностировали обструктивный бронхит.
Частота встречаемости и выраженность симптомов интоксикации, в том числе и лихорадочной
реакции, при микоплазменном обструктивном бронхите не отличалась от
немикоплазменного, но их продолжительность была более длительной (2,18±0,06 дней против 1,50±0,04
дней, р<0,01). Катаральные симптомы у пациентов с обструктивным
бронхитом соответствовали выше
описанным, свойственным микоплазменной инфекции, но также были более
продолжительные.
Длительность кашля
у больных микоплазмозом в стационаре составила 6,42±0,15 дней (против 5,30±0,04
дней, р<0,01).
Больные микоплазменным бронхитом в 54,2% случаев имели
одышку экспираторного характера, что достоверно реже, чем в группе без
микоплазмоза - 75,9% (р<0,05). При аускультации легких отмечалось жесткое дыхание, в
87,5% случаев выслушивались сухие хрипы и в 50,2% - влажные; в группе с отрицательными
результатами на микоплазменную инфекцию - у всех пациентов сухие хрипы и
достоверно чаще - влажные (82,8%, р<0,05), но их
продолжительность была короче (р<0,01).
У
каждого пятого пациента (20,4%) с микоплазменной инфекцией диагностирована пневмония.
У этих больных отмечены существенно
поздние сроки поступления больных в стационар (7,73±1,04 день болезни против
3,67±0,35 день - у пациентов с пневмониями другой этиологии, р<0,01).
Одинаково частым был подъем
температуры тела, в среднем до 38,3±0,080С и 38,1±0,070С, но у пациентов микоплазменной пневмонией ее
повышение начиналось в более поздние сроки: с пятого – шестого дня от начала
заболевания против второго - третьего у пациентов с немикоплазмозом. Частота
регистрации симптомов интоксикации (вялость, снижение аппетита и бледность
кожных покровов) была также равной, достигая 90,9%, но сохранялись они
продолжительнее у больных микоплазмозом - 2,90±0,27 дней против 1,45±0,09 дней,
р<0,01).
Как уже отмечалось,
катаральные респираторные признаки верхних дыхательных путей имели больные при
всех клинических нозоформах микоплазмоза, в том числе и пневмонии, при этом
наблюдалось сходство, как в особенностях проявлений, так и в большей их
продолжительности.
В начальном
периоде у больных микоплазменной пневмонией в 63,6% случаев появлялся
сухой кашель, переходивший во влажный в среднем на 2,57±0,44 день от начала
заболевания, у 18,2% кашель имел навязчивый характер. Общая продолжительность
кашля у больных микоплазменной инфекцией составила 9,93±0,12 дней против 7,64±0,19
(р<0,01) в группе без микоплазмоза.
Клинической
особенностью микоплазменной пневмонии было отсутствие одышки (в группе с
немикоплазмозом она встречалась в 27,3% случаев) и укорочения перкуторного
звука над зоной поражения при перкуссии. В группе с пневмонией другой этиологии
в 81,8% случаев на стороне поражения определялось ослабленное дыхание и притупление перкуторного звука. Влажные и
сухие хрипы прослушивались у больных обеих групп, но влажные хрипы сохранялись продолжительнее при
микоплазмозе - 7,0±0,23 дней
против 5,89±0,20 дня (р<0,01) (таб. 1).
Таблица 1. Характеристика респираторных симптомов у пациентов
микоплазменной и немикоплазменной пневмонией
|
Признак |
Частота встречаемости и продолжительность симптомов (дни) |
|||
|
Микоплазменная пневмония (п=11) |
Немикоплазменная пневмония (n=11) |
|||
|
Абс (%) |
М±m |
Абс (%) |
М±m |
|
|
Гиперемия ротоглотки, в том числе - умеренная - яркая -ограниченная -распространенная |
11 (100) 10 (90,9)** 1 (9,1) 10 (90,9)** 1 (9,1)** |
7,0±0,28** |
11 (100) 4 (36,4)** 7 (63,6)** 4 (36,4)** 7 (63,6)** |
4,64±0,24** |
|
Ринит, в т.ч. -заложенность носа -слизистые выделения -водянистые выделения |
9 (81,8) 1 (9,1)** 9 (81,9)** 0 |
7,22±0,37** |
9 (81,8) 8 (72,7)** 2 (18,2)** 5 (45,5) |
4,33±0,25** |
|
Кашель, в т ч - сухой - навязчивый - влажный Кашель всего |
7 (63,6) 2 (18,2) 11 (100) 11 (100) |
2,57±0,44 7,37±0,25** 9,93±0,12** |
5 (45,4) 0 11 (100) 11 (100) |
2,20±0,28 5,45±0,20** 7,64±0,19** |
|
Одышка - экспираторная - смешанная |
0 0 0 |
|
3 (27,3) 2 (9,1) 1 (9,1) |
2,0±0 3,0±0 |
|
Хрипы в легких - сухие - влажные |
7 (63,6) 10 (90,9) |
4,68±0,20 7,0±0,23** |
8 (72,7) 9 (81,8) |
4,40±0,20 5,89±0,20** |
Примечание: достоверное различие между сравниваемыми группами * - p<0,05, ** - p<0,01.
При
рентгенологическом исследовании органов грудной клетки у больных микоплазменной
пневмонией обнаружены мелкоочаговые, сегментарные и полисегментарные очаги
инфильтрации, локализовавшиеся в средних и нижних долях легкого, а в трети
случаев (36,4%) – в верхней доле (эта локализация отсутствовала у пациентов без
микоплазмоза). У больных с микоплазменной пневмонией отмечалось сохранение до 2 - 4 недель усиленного сосудистого рисунка.
Достоверно
дольше оказалась продолжительность пребывания в стационаре
больных микоплазмозом (11,27±0,50 дней против – 8,70±0,31 дней, р<0,01).
Особенностью микоплазменной инфекции являлась частая
регистрация нереспираторных проявлений. Так, чаще выявляли умеренное увеличение
переднешейных лимфатических узлов при КРС (63,2%
против 31%, р<0,05) и обструктивном бронхите (66,7% против 34,5%, р<0,05), а при пневмонии в
72,7% случаев печень выступала на 1 -
2,5 см из-под края реберной дуги (против 27,3%, р<0,05).
Анализ показателей гемограммы больных микоплазменной и
немикоплазменной инфекцией при КРС и
обструктивном бронхите не выявил достоверных различий. В отличие от этого, у
больных микоплазменной пневмонией в гемограмме в трети случаев диагностирована
анемия (Hb-110-90 г/л) и чаще отсутствовали воспалительные изменения в
гемограмме. Так, наличие лейкоцитоза более 9×109/л у больных с
микоплазмозом определялось в 18,2% случаев против 54,5% (р<0,05). Среднее
число лейкоцитов составило (М±m×109/л) - 8,72±0,43 против
11,4±0,58 (р<0,01), отсутствовал палочкоядерный сдвиг.
В остром периоде
болезни дисбиотические изменения микробиоты ротоглотки у больных
микоплазмозом обнаруживались чаще, чем при немикоплазменной инфекции (89,5%
против 68,8%, р<0,05). Ассоциации облигатных представителей из
альфа-гемолитического стрептококка и нейссерий, формирующих биопленку,
обнаружены лишь у 15,4% больных. Отмечалось достоверное снижение количества
альфа – гемолитического стрептококка (р<0,01) и нейссерий (р<0,01), что
способствовало более частому росту транзиторных микроорганизмов, не
свойственных этому биотопу (48,1%
против 28,6% соответственно, р<0,05) (таб. 2).
Таблица
2. Показатели микробиоты слизистой ротоглотки у больных микоплазменной
инфекцией и пациентов с отрицательными
результатами на микоплазмоз
|
Бактерии |
Частота высева и среднее содержание бактерий (lg
КОЕ/мл) |
|||
|
Микоплазменная
инфекция (n=52) |
Немикоплазменная
инфекция (n=77) |
|||
|
Абс (%) |
M±m |
Абс (%) |
M±m |
|
|
Streptococcus
viridians Neisseria spp. |
38 (68,5) 13 (25)* |
4,21±0,15** 3,70±0,17** |
55 (71,4) 32 (41,6)* |
6,22±0,05** 5,68±0,25** |
|
Ассоциации
постоянных микробов |
8 (15,4)* |
|
24 (31,2)* |
|
|
Транзиторные
микробы, в т.ч. в монокультуре |
25 (48,1)* 6 (11,5) |
|
22 (28,6)* 8 (10,4) |
|
Примечание: достоверное различие между сравниваемыми группами *- p<0,05,
**- p<0,01.
Выводы
В структуре острых
респираторных заболеваний у стационарных больных в возрасте от 1 года до 7 лет,
доля микоплазменной инфекции (M.
pneumoniae) составила 30,9%, протекая как ОРЗ, обструктивный бронхит или
пневмония, с поражением нижних дыхательных путей у 64,8%.
Респираторный
синдром наблюдался в момент госпитализации у всех больных микоплазменной
инфекцией; независимо от нозоформы характеризовался своеобразным катаральным
воспалением верхних дыхательных путей - умеренно выраженной ограниченной
гиперемией ротоглотки и ринитом со скудным слизистым отделяемым. Пневмония
характеризовалась постепенным развитием симптомов, отсутствием выраженной
интоксикации и дыхательной недостаточности, навязчивым кашлем. Все проявления респираторного синдрома при
микоплазменной инфекции независимо от нозоформы сохранялись дольше, чем у
пациентов с отрицательными результатами на микоплазменную инфекцию.
Нарушения
микробиоценоза слизистой ротоглотки у больных респираторным микоплазмозом свидетельствуют
об угнетении нормальной микробиоты и снижении неспецифической резистентности.
Литература
1.
Самсыгина Г.А. Инфекции
респираторного тракта у детей раннего возраста /Г.А. Самсыгина // М. - 2006. –
С. 279.
2.
Савенкова М.С.
Хламидийная и микоплазменная инфекция в практике педиатра / М.С. Савенкова
//Педиатрия. - 2005. - №1. - С. 23 -
29.
3.
Этиология острых
респираторных инфекций у детей раннего возраста: что нового? / И.Н. Захарова,
В.В. Малиновская, Е.И. Исаева и др. // Сборник аннотированных докладов IV
Всероссийской научно-практической конференции «Инфекционные аспекты
соматической патологии у детей».– 2011. - С.38-42.
4.
Кладова О.В.
Микроэкологический статус у детей с инфекциями верхних дыхательных путей /О.В.
Кладова, Ф.С. Харламова, А.Ф. Мороз // Материалы II конгресса
педиатров-инфекционистов России «Актуальные
вопросы инфекционной патологии у детей». – М., 2003. – С. 84 - 85.
5.
Denny F.W. Mycoplasma pneumoniae disease: Clinical spectrum,
pathophysiology, epidemiology and control /F.W. Denny, W.A.Clyde, W.P. Glezen // J. Infect. Dis.–2001.–V. 123–Р.- 74.
6.
Razin R. Molecular Biology and Pathogenisity of Mycoplasmas // Eds Sh. Razin,
R. Harrmann. –New York.
-2002.
7. Role of Mycoplasma pneumoniae and Chlamydia pneumoniae
in children with community-acquired lower respiratory tract infections /
N. Principi, S. Esposito, F. Basi, L. Allegra
// Clin infect. – 2001. –V. 32. – Р. 1281 - 1289.