Некоторые параметры гемостаза и
эндотелиальной дисфункции у пациентов
с диабетическим макулярным отеком на фоне
сахарного диабета 2 типа
Шелковникова. Т.В, Тахчиди Х.П., Кацадзе Ю.Л., Шишлянникова Н.Ю.
Кемерово, ГБУЗ Кемеровская областная
клиническая офтальмологическая больница
Москва, ГОУ ВПО Российский национальный
научно-исследовательский
университет им. Пирогова
Санкт- Петербург, ФГУ Российский НИИ гематологии и трансфузиологии
Кемерово,
ГБОУ ВПО Кемеровская
государственная
медицинская академия Минздрава России
Цель. Изучение некоторых параметров гемостаза, эндотелиальной дисфункции, наследственных маркеров тромбофилии, клинико-морфометрических параметров макулярного отека у пациентов с диабетической ретинопатии (ДР) на фоне сахарного диабета 2 типа (СД 2).
Материалы и методы. 50 пациентов (100 глаз) с ДР СД-2. Из них с непролиферативной диабетической ретинопатией (НПДР) - 12 пациентов (24 глаза); с препролиферативной (ППДР) – 13 пациентов (26 глаз); с пролиферативной формой (ПДР) - 25 пациентов (50 глаз). Использованы офтальмологические методы исследования; лабораторные методы: стандартные скрининговые методы, специальные методы исследования системы гемостаза.
Результаты и выводы. Активация некоторых компонентов системы гемостаза у пациентов с диабетическим макулярным отеком(ДМО) свидетельствует о тромбогенной ситуации в микроциркуляторном русле. Рост показателей: vWf, VIIIф, протеина С, РФМК, коррелирует с возрастанием частоты случаев ДМО (R1, R2: 0,93; R3 – 0,84; R4 – 0,96), клинической картиной ДР и прогрессированием патологического процесса. Высокий кистозный диабетический макулярный отек выявлен в 54% случаев у пациентов с ППДР и ПДР. Сочетание полиморфизма генов гемостаза у пациентов с СД 2 дает синергический эффект на риск высокого кистозного макулярного отека, через усиление эндотелиальной дисфукции и активацию коагуляционного и тромбоцитарного звеньев гемостаза и угнетение фибринолиза в микроциркуляторном русле сетчатки. Полученные результаты могут быть использованы в лабораторно-клиническом контроле гемостаза пациентов с ДР для проведения своевременной диагностики и адекватной консервативной патогенетической терапии.
Ключевые слова:
диабетический макулярный отек, эндотелиальная дисфункция, наследственная
тромбофилия , гемостаз, диабетическая ретинопатия.
Some parameters hemostasis and endothelial dysfunction in patients
with diabetic macular edema and diabetes mellitus type 2
Shelkovnikova. T.W., Takhchidi Kh.P.,
Katsadze Y.L., Shishlyannikova N.Y.
Kemerovo, Kemerovo Oblast Clinical
GBUZ Eye Hospital
Moscow, Russian State Educational
Institution National Research
University of Pirogova
St. Petersburg, Federal Russian
Institute of Hematology and Transfusion,
Kemerovo, Kemerovo State Medical
Academy, Russian Ministry of Health
Purpose: study of some parameters of
hemostasis, endothelial dysfunction, hereditary thrombophilia markers, clinical
and morphological parameters of macular edema in patients with diabetic
retinopathy (DR) and diabetes mellitus type 2 (DM 2).
Materials and methods: 50 patients (100 eyes) with DR-2
diabetes. Of these, the nonproliferative diabetic retinopathy (NPDR) - 12
patients (24 eyes); with preproliferative (PPDR) - 13 patients (26 eyes); with
proliferative (PDR) - 25 patients (50 eyes). Used ophthalmic research methods;
Laboratory methods: standard screening methods, special methods of
investigation of the hemostatic system.
Results and conclusions: аctivation of some components of the
hemostatic system in patients with diabetic macular edema (DME) indicates
thrombogenic situation in the microvasculature. Growth parameters: vWf, VIIIf,
protein C SFMC correlates with an increase in the incidence of DME (R1, R2:
0,93; R3 - 0,84; R4 - 0,96), DR and clinical progression of the pathological
process. High cystic diabetic macular edema was detected in 54% of patients
with PPDR and PDR. The combination of genes polymorphism hemostasis in patients
with type 2 gives a synergistic effect on the risk of high cystic macular edema
through increased endothelial activation and dysfunction coagulation and
platelet hemostasis and fibrinolysis inhibition in the retinal
microvasculature. The results obtained can be used in laboratory and clinical
monitoring of hemostasis in patients with DR for the timely diagnosis and
adequate conservative pathogenetic therapy.
Keywords: diabetic macular edema,
endothelial dysfunction, hereditary thrombophilia, hemostasis, diabetic
retinopathy.
Введение.
Среди причин слепоты диабетическая ретинопатия (ДР) занимает одно из первых мест. У пациентов с сахарным диабетом 2 типа (СД 2) ДР приводит к слабовидению у 10% и слепоте – у 2% пациентов [1]. Важной патогенетической составляющей прогрессирования ДР является дисбаланс в системе гемостаза и эндотелиальная дисфункция. Особый вклад в патогенез осложнений СД вносят специфические микрососудистые поражения, приводящие к нарушению зрения. Морфофункциональные изменения сосудистой стенки при СД обусловлены каскадом множественных нарушений процессов клеточного и тканевого обмена, вызванных длительной гликемией. Накопление продуктов метаболического пути обмена глюкозы, сорбитола и фруктозы приводит к внутриклеточному повышению осмотического давления, отеку эндотелия, нарушению глико- и фосфолипидного состава клеточных мембран. Эндотелий капилляров сетчатки, в отличие от капилляров увеального тракта, не имеет пор и его проницаемость значительно меньше. Стенки капилляров сетчатки являются структурами гематоретинального барьера, обеспечивающими селективную (избирательную) проницаемость различных веществ при транскапиллярном обмене между кровью и сетчаткой. Клетки эндотелия участвуют в регулировании компонентов свертывания крови, таких как тромбин и фибрин; и ангиогенезе, формировании новых кровеносных сосудов. Дисфункция эндотелия – это неадекватное снижение или увеличение образования в нем различных биологических веществ [2].
Роль эндотелиальной дисфункции в прогрессировании диабетического макулярного отёка (ДМО) у пациентов с СД 2, страдающих наследственной тромбофилией, изучена недостаточно [7].
В качестве маркеров дисфункции эндотелия рассматривают: фактор
Виллебранда (vWf) –
адгезивный гликопротеин, синтезируемый эндотелием кровеносных сосудов. Этот фактор синтезируется, главным образом, эндотелиальными
клетками и повышение его уровня отражает активацию или повреждение клеток
эндотелия[3].
В плазме крови vWf образует комплекс с фактором VIII, в результате чего последний активируется и получает
защиту от неспецифического протеолиза, в результате чего обретает большее время
полужизни. Другая важная функция vWf – содействие адгезии тромбоцитов. Растворимые фибрин-мономерные
комплексы (РФМК), образующиеся в процессе деградации молекул растворимого фибрина
под действием плазмина. Это один
из ранних маркеров тромбинемии и гиперкоагуляционного синдрома. Протеин С
– физиологический антикоагулянт. Активированный протеин С (АПС)
инактивирует Vа и VIII факторы свертывания крови в присутствии
своего кофактора – протеина S, тем самым препятствуя переходу протромбина в тромбин. Кроме того
АПС стимулирует выделение тканевого активатора
плазминогена эндотелиальными клетками и тем самым
стимулирует фибринолиз [4,5,6].
Поскольку СД 2 является наследственным заболеванием, то изучение наследственных маркеров тромбофилии приобретает большую актуальность [7].
Цель. Изучение некоторых параметров гемостаза, эндотелиальной дисфункции, наследственных маркеров тромбофилии, клинико-морфометрических параметров макулярного отека у пациентов с ДР на фоне СД 2, в сочетании с наследственной тромбофилией.
Материалы и методы. 50 пациентов (100 глаз) с ДР СД-2. Из них с непролиферативной диабетической ретинопатией (НПДР) - 12 пациентов (24 глаза); с препролиферативной (ППДР) – 13 пациентов (26 глаз); с пролиферативной формой (ПДР) - 25 пациентов (50 глаз).
Возраст пациентов составлял - 45-62 лет. Мужчины – 20 чел., женщины – 30 чел. Уровень гликемии в крови - 8,7 ± 2,4(ммоль/л). Стаж СД 2 от 1 года до 10 лет. Осложнения СД 2 - гипертоническая болезнь и ИБС – 45 чел., макроангиопатия нижних конечностей – 25 чел., диабетическая нефропатия – 7 чел., инсульт – 2 чел.
Лабораторные исследования проведены в лаборатории гемостаза областной клинической больницы № 1 г. Кемерова. Материалом для исследования являлась венозная кровь.
Специфические методы исследования на тромбофилии проводились методами автоматизированной коагулометрии с использованием наборов реактивов «Dade Behring» и «Siemens»: определение активности vWf , антитромбина III, АПС, фактора VIII в плазме; определение резистентности фактора V к активному протеину С (РАПС); количественное определение растворимых фибринмономерных комплексов (РФМК), фирма «Технология-стандарт»; и агрегатограмма с индукторами агрегации АДФ, ристомицином, коллагеном, адреналином.
Выявление
волчаночного антигена (ВА) проводилось
с использованием «разбавленного» тромбопластина, каолина, змеиных ядов
гадюки Рассела, лебетокса, эхитокса, а также подтверждающие тесты с плазмой
донора и корригирующими фосфолипидами.
У пациентов в плазме крови
проведена ПЦР диагностика тробофилических генных мутаций: Лейденская мутация гена V фактора свертывания
крови (резистентность к активированному протеину С), мутация гена протромбина
G20210A, мутация гена фибриногена FGB G-455А, мутация гена тромбоцитарного рецептора
фибриногена GPIIIа 1а/1b,
мутация гена гликопротеида 1Ф (интегрин альфа-2) (GP1A) C807T, мутация
в гене метилентетрагидрофолатредуктазы(С 677T MTHFR; MTHFR 1298); метионинсинтазредук-тазы (МТRR А66G); метионинсинтазы (МТR A2756G), полиморфизм в гене активатора
плазминогена I типа (PAI--675 4G|5G), полиморфизм в гене XII фактора свертывания (FXII C46T), полиморфизм в гене А субъединицы XIII фактора свертывания(FXIII G163T, Val34Leu).
В обследовании больных применяли
стандартные офтальмологические (визометрия, тонометрия, периметрия, прямая
офтальмоскопия) и специальные методы исследования: (осмотр глазного дна с
линзой Гольдмана, с асферичной линзой «+ 78», ФАГ глазного дна на Фундус-камере
«Topkon», Япония; оптическая когерентная томография сетчатки
(ОКТ) на аппарате RTVu–100 фирмы
Optovue (США); компьютерная периметрия.
Результаты и обсуждения.
У пациентов с ДР, по сравнению с контрольной группой, наблюдается активация компонентов системы гемостаза, свидетелей тромбогенной ситуации в микроциркуляторном русле сосудов сетчатки. Увеличение уровеня vWf у пациентов с НПДР на 22,7%, у пациентов с ППДР - на 30,4%, у пациентов с ПДР на 41,4%. Активность протеина С - возрастает у пациентов с НПДР на 16,8%, с ППДР - на 28,2%, с ПДР на 31,3%. Наибольшие изменения касаются активности фактора VIII и РФМК. Фактор VIII возрастает у пациентов с НПДР на 33,8%, с ППДР - на 44,4%, с ПДР - на 64 %, а РФМК у пациентов с НПДР возрастает на 42,6% по сравнению с контрольной группой, у ППДР на 164%, с ПДР на 180,5% (Рис.1).
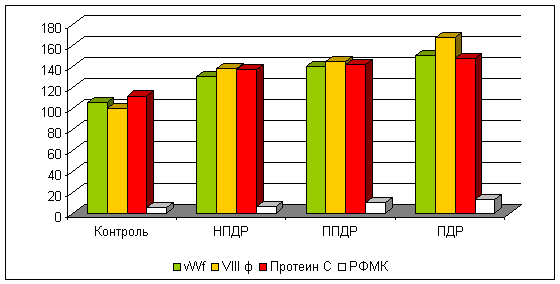
Рис. 1. Некоторые показатели гемостаза у пациентов с ДМО с сахарным диабетом 2 типа до лечения.
vWf – активность фактора Виллебранда, %; VIII ф – активность фактора VIII, %; Протеин – активность протеина С, %; РФМК – мг %.
*–
достоверное различие с нормой p ≤0.05
**
– достоверное различие между группами
больных НДПР и ППДР p
≤0.05
***– достоверное различие между группами больных
ППДР и ПДР p ≤0.05
Увеличение значений маркеров тромбогенной активности (vWf , фактора VIII, АПС, РФМК) по стадиям ДР свидетельствует о её прогрессировании, характеризует окклюзию капилляров сетчатки, что приводит к возникновения обширных зон нарушения кровоснабжения и повышенную проницаемость мелких сосудов сетчатки.
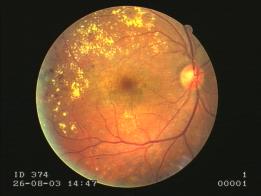
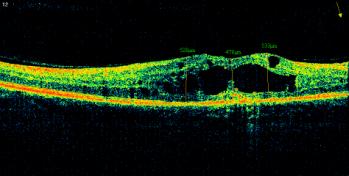
Рис. 2. ОКТ макулы и глазное дно
правого глаза пациента П. 52 лет, диагноз: ППДР, диффузный кистозный
макулярный отек.
Рост показателей vWf, VIIIф и протеина С коррелирует с возрастанием частоты случаев диабетического макулярного отека как у пациентов с НПДР, ППДР так и ПДР ( R1 -0,93 коэффициент корреляции vWf с толщиной сетчатки макулы у пациентов с клиническими формами ДР; R2 -0,93 коэффициент корреляции уровня активности фактора VIII с толщиной сетчатки макулы у пациентов с клиническими формами ДР; R3 - 0,84 коэффициент корреляции активности протеина С с толщиной сетчатки макулы у пациентов с клиническими формами ДР; R4 -0,96 коэффициент корреляции РФМК с толщиной сетчатки макулы у пациентов с клиническими формами ДР) .
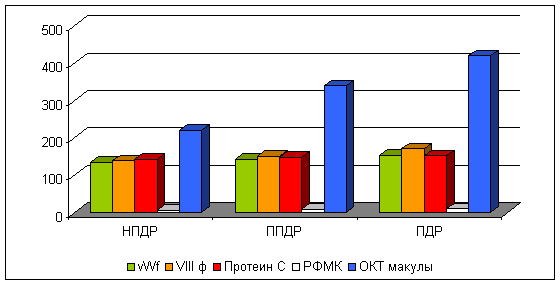
Рис. 3. Зависимость ДМО от параметров гемостаза.
vWf – активность фактора Виллебранда, %; VIII ф – активность фактора VIII, %; Протеин – активность протеина С, %; РФМК – мг %; ОКТ макулы – толщина сетчатки , мкм.
Рост показателей эндотелиальной дисфункции (vWf , фактора VIII, АПС, РФМК) коррелирует с возрастанием частоты случаев диабетического макулярного отека и толщиной сетчатки в макуле у пациентов с ДР. Пропотевание ретинальных капилляров приводит к ретинальному отеку: диффузному вследствие просачивания плазмы и локальному в результате образования микроаневризм. Первый заканчивается «мягким экссудатом» и кистевидными дегенерациями, а второй – «твердым экссудатом».

Рис. 4. Виды ДМО у пациентов с сахарным диабетом 2 типа.
У пациентов с непролиферативной ДР на фоне СД 2 имел место фокальный макулярный отек в 17% случаев. На фоне препролиферативной ДР наблюдается умеренный фокальный макулярный отек в 4 % случаев, плоский диффузный макулярный отек(18%), и диффузный высокий макулярный отек (4%). При пролиферативная ДР имеется высокий диффузный макулярный отек ( 43% ) и в 7% случаев смешанная форма диабетического макулярного отека (с ишемическим компонентом, с макулярной тракцией).
Высокий кистозный диабетический макулярный отек выявлен в 54% случаев у пациентов с ППДР и ПДР. Сочетание нескольких факторов генной мутации: Лейденская мутация гена V, фактора свертывания крови с MTHFR 1298 – 10% случаев, полиморфизм в гене метилентетрагидрофталатредуктазы (С 677T MTHFR; MTHFR 1298) – 25% случаях, метионинсинтазы (МТR A2756G), метионинсинтазредуктазы (МТRR А66G), мутация гена гликопротеида 1Ф (интегрин альфа-2) (GP1A) C807T, мутация гена протромбина G20210A), полиморфизм в гене активатора плазминогена I типа (PAI--675 4G|5G), полиморфизм в гене XII фактора свертывания (FXII C46T), полиморфизм в гене А субъединицы XIII фактора свертывания(FXIII G163T) - 5% случаях дает синергический эффект, проявляющийся клинически в виде высокого макулярного кистозного отека с витреоретинальной тракцией у пациентов с рецидивирующими венозными ретинальными окклюзиями с ППДР на фоне СД 2.
Выводы: 1. Исследования показали, что рост показателей vWf, VIIIф, протеина С, РФМК (R1, R2: 0,93; R3 – 0,84; R4 – 0,96) коррелирует с возрастанием частоты случаев диабетического макулярного отека, клинической картиной ДР и прогрессированием патологического процесса.
2. Полиморфизм генов гемостаза у пациентов с СД 2 дает синергический эффект риска высокого кистозного макулярного отека, через усиление эндотелиальной дисфукции и активацию коагуляционного и тромбоцитарного звеньев гемостаза и угнетение фибринолиза в микроциркуляторном русле сетчатки.
3. Полученные результаты могут быть использованы в лабораторно-клиническом контроле гемостаза
пациентов с ДР для проведения своевременной диагностики и адекватной
консервативной патогенетической терапии.
Список литературы
1. Аметов А.С., Соловьева О.Л. Нарушения в системе гемостаза при сахарном диабете и пути их коррекции при назначении комбинированной терапии Диабетоном МВ и метформином.// Сахарный диабет.- 2007.- №3.- С. 33-39.
2.
Дедов И.И. , Шестакова М.В., Миленькая Т.М.. Сахарный диабет: ретинопатия,
нефропатия.-М.,2001,-176с.
3. Иванова
Н.В., Ярошева Н.А. Дисбаланс в системе гемостаза и эндотелиальная дисфункция у
больных с диабетической ретинопатией // Офтальмологический журнал. - 2008.- №
3. - С.33-37.
4. Кретова Е.Ю. Нарушения системы гемостаза в различные возрастные периоды у больных сахарным диабетом: Дисс. канд.мед. наук.- Томск, 2008.-146с.
5. Пантелеев М.А. Практическая коагулология.- М.: Практическая медицина, 2012.- 192с.; ил.
6. Петрищев
Н.Н., Власов Т.Д. Физиология и патофизиология эндотелия// В кн.: Дисфункция
эндотелия. Причины, механизмы, фармакологическая коррекция.-СПб.:Изд-во СПбГМУ,
2003.- С.4-38.
7. Северина
А.С., Шестакова М.В. Нарушение системы гемостаза у больных сахарным диабетом//
Сахарный диабет.-2004.-№1.-С.52-67.
Сведения об авторах:
1. Шелковникова Татьяна Васильевна, старший преподаватель кафедры глазных болезней, к.м.н., врач лазерного отделения. (t.shelkovnikova@gmail.com, тел. +7-923-618-19-72)
ГБОУ ВПО Кемеровская государственная медицинская академия Минздрава России, г. Кемерово
3. Кацадзе Юнона Леонидовна, д.м.н., профессор, ведущий научный сотрудник лаборатории свертывания крови ФГУ Российского НИИ гематологии и трансфузиологии, Санкт- Петербург.
4. Тахчиди Христо Периклович , д.м.н., профессор, проректор по лечебной работе, ГОУ ВПО Российский национальный научно-исследовательский университет им. Н.И. Пирогова Минздрава России, г. Москва
5. Шишлянникова Нина Юрьевна, к.х.н, доцент кафедры биологической, общей, биоорганической химии и клинической лабораторной диагностики ГБОУ ВПО КемГМА Минздрава РФ, г. Кемерово.