к.м.н., Оморов Т. М.
ПОРАЖЕНИЯ ГОЛОВНОГО МОЗГА ЭХИНОКОККОЗОМ
Центрально-азиатский
регион признан эндемичным по эхинококкозу. Возросло число диагностированных
случаев этого заболевания, увеличивается количество редких форм эхинококкоза —
поражения ЦНС и, в частности, головного мозга, считающегося достаточно редкой
локализацией зародышевых кист гельминта, у которого человек является
промежуточным хозяином и тупиковой ветвью.
На основании
анализа данных 109 пациентов находившихся на обследовании и лечении были
определены диагностические признаки, изучены клиническая картина и результаты
хирургического лечения эхинококкоза головного мозга.
Echinococcus
granulosus (однокамерный эхинококк) является гельминтом, способным поражать
любой орган или ткань человеческого организма. Печень и легкие, наиболее
часто(32-66%) подвергаются воздействию паразита. Головной мозг считается
достаточно редкой локализацией паразита и вовлекается в патологический процесс
в 0,5—2,5% всех случаев этого заболевания [4] и 0,2% - сочетанным поражением
печени, легких и головного мозга [1,2,3,5,6,7,10,11,12].
Человек является
промежуточным хозяином и биологическим тупиком для данного вида гельминта.
После попадания в органы зародыши паразита образуют кисты, которые медленно и
прогрессивно увеличиваются в размере.
Как известно,
прогноз эхинококкоза у человека зависит от ранней диагностики и проведения
своевременных хирургических и химиотерапевтических методов лечения. Если
проблемы диагностики эхинококкоза внутренних органов во многом решены, то
диагностика эхинококкозов головного мозга еще представляет большие трудности.
Часто у таких больных диагностировались заболевания мозга другой этиологической
природы( опухоли, кисты, абсцессы и др.) [4,9]. Поздняя диагностика
эхинококкозов головного мозга приводит к декомпенсированной стадии, что,
соответственно, определяет неблагоприятный прогноз заболевания. Радикальным
лечением эхинококкоза ЦНС считается хирургическое удаление паразитарных кист.
За
15 лет нами обследованны и прооперированны 105 больных с эхинококком головного
мозга, что составило 0,9% от всех
больных с объемными процессами головного мозга (опухоль головного мозга, киста
другой этиологии, абсцесс головного мозга
и др.). Предоперационный диагноз ставят на основании проведения
сомато-клинического, клинике-неврологического, офтальмологического,
отоневрологического и нейрофизиологического осмотров с применением
инструментальных методов исследования. Ведущим методом диагностики являлось
проведение компьютерной томографии (38) головного мозга и ядерно-магнитная
резонансная томография(27).
Лечение
эхинококкоза головного мозга заключалось в хирургическом удалении
внутримозговых кист методом пункции и аспирации внутрипузырной жидкости с
последующим удалением оболочек эхинококковой кисты.
Первые симптомы болезни
обнаруживались задолго до полного клинического проявления. На основании
клинического течения заболевания (медленно нарастающих общемозгового и локального неврологических синдромов, эпилептических припадков диффузного и местного характера) был установлен диагноз объемного процесса головного мозга опухолевой
природы 54 больным, у 13 - абсцесс головного мозга, у 4 больных было
сочетанное поражение эхинококком других органов (печени и легких), что позволило
обнаруженные внутричерепные объемны процессы оценить как эхинококкоз.
У 38 больных первично
эхинококкоз головного мозга
диагностирован по особенностям
динамики клинического течения
заболевания с применением компьютерной и ядерно-магнитной резонансной
томограммы. (рис 1.)
У всех
наблюдаемых больных в неврологическом статусе отмечались экзофтальм, парез
отводящих нервов, ригидность мышц затылка, горизонтальный нистагм с ротаторным
компанентом, координатроные нарушения. У 12 больных первым симптомом заболевания
в течение 5-10 лет были клонические эпилептические припадки с последующим
присоединением локальных припадков. После развития локальных двигательных
припадков выявлялась, а в дальнейшем и усугублялась, очаговая пирамидная
симптоматика.
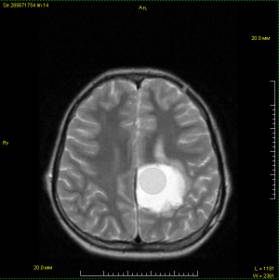
Рис.
1. На ЯМРТ визуализируется однокамерная эхинококковая киста темено-височной
области головного мозга
У 47 больных
первым симптомом заболевания была головная боль, которая носила
ремиттирующе-прогрессирующий характер. У 17 больных головные боли возникли лишь
в последние месяцы заболевания, через много лет после появления первого
симптома заболевания (эпилептического припадка). У 9 больных головная боль была
провоцирована психо-эмоциональным фактором в более позднем периоде заболевания.
Эозинофилия крови отмечена у 53 из 65
больных. На длительность развития
гипертензивного синдрома указывали данные ренгенологического исследования
черепа, увеличение размеров черепа, зияние швов, уплощение линии основания
черепа, родничковые пальцевидные вдавления, расширение диплоических вен и
венозных выпускников, остеопороз спинки турецкого седла.
Рентгенологические гипертензионные
изменения зависели от размеров эхинококковых пузырей и продолжительности
заболевания. Интенсивность головных болей не соответствовала выраженности
гипертензионных изменений черепа.
Застойные явления на глазном дне
обнаружены у 63 больных, причем у 11 в связи с длительностью заболевания застой
на глазном дне перешел во вторичную атрофию зрительных нервов. Развитие застоя
на глазном дне можно связать с массивным боковым сдавлением головного мозга и
блокадой ликворопродящей системы при внутрикулярной и паравентрикулярной
локализации эхинококковых пузырей объемом 200-250 см3. Размеры
эхинококковых пузырей у наших больных колебались от 1,3 до 12 см.
Спинномозговая жидкость у 38 больных
была нормальной и у 4 слегка изменена (умеренный лимфоцитарный плеоцитоз).
По данным исследований головного мозга
с применением компьютерной томографии и ядерно-магнитной резонансной томографии
эхинококковые кисты чаще локализовались в белом веществе головного мозга, преимущественно
в теменно-височно-затылочных долях[8]. Эхинококковые кисты головного мозга у 53
больных имели одиночную, у 8 – множественную локализаци. и у 4 были сочетанные
поражения внутренних органов. При одиночной локализации пузырей они
распологались в белом веществе правого полушария лобной, теменной и височной
долей и в полости бокового желудочка. При множественной локализации они
распологались по 2-5 пузырей в белом веществе конвекситальной и базальной
поверхности различных долей головного мозга. Тяжесть клинического течения
заболевания объяснялась не величиной, а множественностью и различной
локализацией эхинококковых пузырей. Нами проведены сопоставления спонтанной ХЛ
с величиной содержания белка в ликворе у 17 больных. Установлено, что
сверхслабое свечение ликвора не зависит от количества белка, что
свидетельствует о том, что указанное свечение как при эхинококкозе мозга, так и
в контрольной группе, по-видимому, обусловлено фракционным составом белка.
Под действием ультрафиолета в
биологических жидкостях образуются свободные радикалы, которые способны
вступать во взаимодейтсвие с недоокисленными жирными кислотами. При этом
интенсивность фотоиндуцированной ХЛ зависит от процессов на клеточном уровне и
от дозы облучения биологической жидкости.
Проведена серия опытов с целью нахождения предельных значений
интенсивности свечения при эхинококке мозга и в контроле. Сопоставление
полученных данных показало, что интенсивность фотоиндуцированной ликворы наиболее
выражена при эхинококкозе мозга в контрольной группе. Это является одним из
дополнительных критериев оценки метаболических изменений при эхинококкозе
мозга. Можно думать, что интенсивность фотоиндуцированной ХЛ при эхинококкозе
мозга отражает особенности метаболического свободнорадикального окисления.
Заключение. На основании наших наблюдений и литературных данных
в клинике и диагностике эхинококка головного мозга важное значение имеет:
·
Наличие
в анамнезе заболевания беспричинных эпизодов гипертермии;
·
Появление
кратковременного серозного менингита и эпилептических припадков;
·
Медленно
прогрессирующее течение с одним или множественными очагами поражения головного
мозга;
·
Несоответствие
между грубыми рентгенологически-гипертензиоными изменениями в костях черепа и
небольшой длительностью клинического проявления заболевания с выраженным
субъективным общемозговым синдромом;
·
Данные
КТ и ЯМРТ в определении количества, локализации, объема, консистенции
эхинококковой кисты и состоянии окружающих структур головного мозга;
·
Хемилюминисценция
цереброспинальной жидкости при эхинококкозе головного мозга является важным
критерием в комплексной диагностике.
ЛИТЕРАТУРА
1.
Абада М., Галли И.,
Живаневский А.
О диагностике однокамерного эхинококка
головного мозга // Вопр. нейрохи-рур. _ 1976. - № 6. - С. 51-53.
2.
Акматов Б.А. Эхинококкоз. - Бишкек,
1994. - С.6-131.
3. Акшулаков С.К., Хачатрян В.А., Махамбетов Е.Т. Эхинококкоз головного мозга. - Алматы. - 2000. - С. 23.
4. Ахунбаев И.К. Эхинококкоз. - БСЭ., 1964. - Т.35. - С.885-895.
5. Кариев М.Х., Азарова Т.Г., Маламут И.П. и др. Актуальные вопросы ангионеврологии. – Тошкент – 1990. – С. 84-85.
6. Корнянский Г.П., Васин Н.Я., Эпштейн Н.В. Паразитарные заболевания центральной нервной системы. - М., 1968. - С.79-139.
7. Оганесян С. С. О клинике и хирургическом лечении однокамерного эхинококкоза головного мозга // Журн. эксперимент, и клин, медицины. – 1978. Т. 18. - №4. – С. 55-62.
8. Петровский Б.В., Милонов О.Б., Десничин П. Хирургия эхинококкоза. - М., 1985
9. Росин В.С. Диагностика однокамерного эхинококка головного мозга //Сов. Медицина, 1991. - №2. - С.84-86.
10.Ersahin Y., Mutluer S., Cuzelbag E. Intracranial hydatid cysts in
children // Neurosurgery, 1993. - Vol. 332. - P.219-224.
11.Lunarddi P. et al. Celebral hydatidosis in childhood // Neurosurgery,
1990. - Vol. 36. - P.312-314.
12.Jimenes-Mejias M.E. et al. Hidatidosis cerebral //Med clin (Barc) - 1991. - N97. -
P.125-132.