К.м.н. Низовибатько О.Б.
Тамбовский государственный университет им. Г.Р.Державина.
Тактика ведения больных после хирургического лечения по поводу
врожденной брахидактилии кисти.
Под
наблюдением находились больные дети в возрасте от 4 до 8 лет, которым
проводилось наложение костно-дистракционного аппарата (КДА) на проксимальную
фалангу 2-3 пальцев кисти в условиях отделения хирургии и микрохирургии кисти
НИИ ДОИ им.Турнера. Платиновая металлоконструкция - КДА был изготовлен в
специализированной мастерской НИИ ДОИ им.Турнера по индивидуальному проекту
хирурга-ортопеда Заварухина В.И. под руководством директора НИИ ДОИ им.Турнера Баиндурашвили
А.Г. в 2008 г. (фото 1).
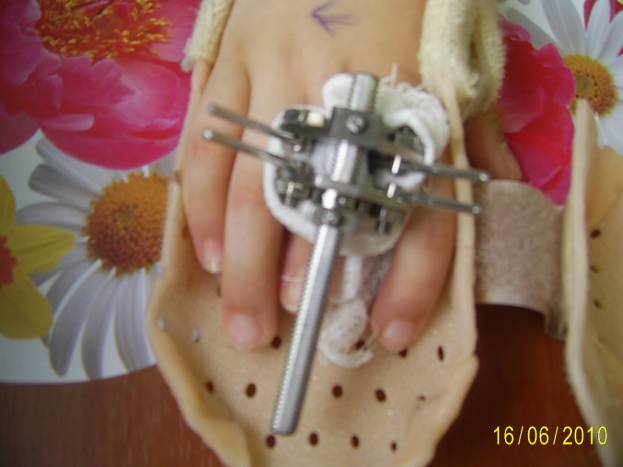
Фото 1.
Костно-дистракционный аппарат проксимальной фаланги 3 пальца.
У
всех больных отмечались различные степени укорочения проксимальной и средней
фаланг преимущественно 3 и 2 пальцев кисти, чаще данный дефект носил
симметричный характер. Одномоментно проводилось хирургическое вмешательство на
одной верхней конечности проведении анестезиологического пособия в виде
введения миорелаксантов на фоне глубокой седатации.
Ранний послеоперационный период у всех детей протекал относительно
благоприятно. На протяжении 7 дней проводились ежедневные перевязки – состояние
послеоперационной раны расценивалось как удовлетворительное.
На
второй неделе послеоперационного периода было начато механическое раскручивание
КДА 4 раза в сутки с интервалом 5 часов на 0,5 см. в сутки в сочетании с
физиотерапевтической терапией и витаминотерапией.
В
связи с тем, что длительность принудительного костного вытяжения исчисляется
21-28 днями с последующей стабилизацией костного регенерата в течение 3-4
недель, с целью длительной иммобилизации, с 8-го дня послеоперационного периода
производилась замена гипсово-бинтовой лангеты на материал для внешней
иммобилизации Turbocast (фото 2).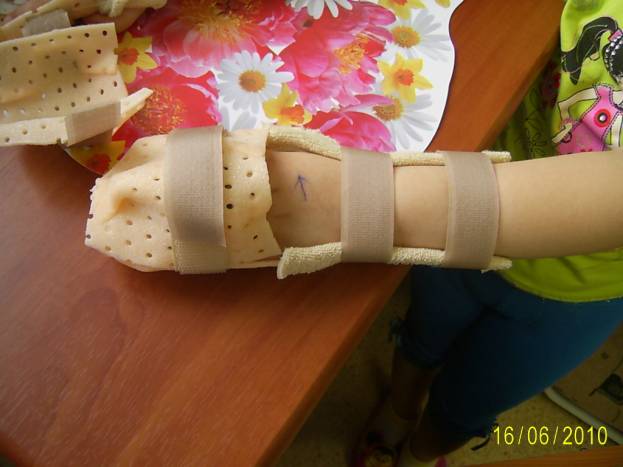
Фото 2. Материал для
внешней иммобилизации Turbocast.
Преимуществом Turbocast является быстрый и
простой доступ к КДА, к послеоперационной ране, значительное «проветривание»
иммобилизирующей части конечности, легкость конструкции.
На 10 сутки послеоперационного периода
были удалены послеоперационные швы с последующим присоединением
физиотерапевтических мероприятий. В качестве физиотерапевтического лечения были
использованы лазеротерапия тыльной поверхности пястья и применение «Витафона»
на область предплечья (проекция срединного нерва) оперированной верхней
конечности и поясничную область с целью улучшения кровообращения и стимуляции
кальциевого обмена.
Параллельно с физиотерапевтическим
лечением был назначен пероральный прием препаратов кальция («Кальцинова», «
Мультитабс-кальций» и др.).
Ориентировочно через 21-28 дней
осуществления раскручивания КДА было получено увеличение проксимальной фаланги
на 10-15мм. соответственно с началом формирования костного регенерата в области
дефекта. Далее проводилась стабилизация костного регенерата в течение 3-4
недель на фоне продолжения кальциево-стимулирующей терапии.
После деконструкции КДА на первый план
лечения выступила физиотерапевтическая терапия, направленная на ликвидацию
последствий длительной иммобилизации конечности: мышечная, суставная
контрактура пальцев, рубцовый синдром.
К сожалению, в 5,64% случаев послеоперационная
сгибательная мышечно-суставная контрактура приводит к деформации пальца
(симптом «лебединой шеи») и, главное, к нарушению функции дистальных отделов
кисти. Физиотерапевтические
мероприятия к восстановлению функции оперируемого пальца не привели.
Через 12 месяцев после первой операции
проводилась повторное хирургическое вмешательство, потребовавшее рассечение
ладонной поверхности суставной капсулы с рассечением сухожилия мышцы
поверхностного сгибателя III пальца. Уже на
операционном столе анатомо-физиологические свойства межфалангового сустава
полностью восстановились – палец разогнулся до угла 180̊. В
послеоперационном периоде с 3-4 суток, при наличии послеоперационных швов, была
начата щадящая лечебная гимнастика и массаж. После снятия послеоперационных
швов, на 10 сутки было начато физиотерапевтическое лечение – электрофорез с
раствором лидазы.
В настоящее время с целью лечения
рубцового синдрома используют множество лекарственных препаратов,
использованных местно, с электрофорезом, фонофорезом.
В последний год преимуществом пользуется
противорубцовый препарат «Ферменкол» гель (фото 3), обладающий высокой
коллагенолитической активностью, обеспечивая глубокий гидролиз пептидных связей
коллагена вплоть до отдельных аминокислот. «Ферменкол» гель проявляет избирательную
активность по отношению к характерным для келоидных и гипертрофических рубцов
разветвленным молекулам патологического коллагена с узловой и вихревой укладкой
и менее активен в отношении фибрилл нативного коллагена, присущего здоровой
соединительной ткани. Редукция рубца происходит вследствие разрушения
избыточного коллагена.
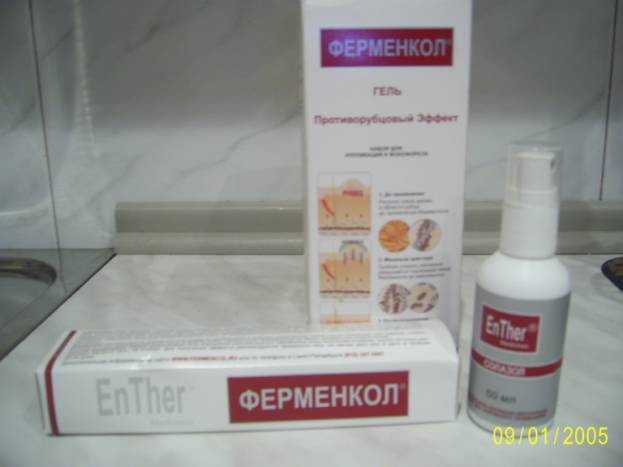
Фото 3. Противорубцовый
препарат «Ферменкол».
«Ферменкол» гель обладает общей
протеолитической активностью и способностью гидролизовать полисахариды, что
оказывает комплексное воздействие на все компоненты рубца.
Преимущественно «Ферменкол» гель в
бинарной упаковке с лосьоном «Солазол» для подготовки кожи используется при
фонофорезе. Фонофорез позволяет доставить коллагенолитические ферменты в
глубоко расположенные участки рубцово-измененной кожи. Поскольку воздействие
ультразвука может привести к стимуляции роста рубца, фонофорез с гелем
«Ферменкол» рекомендуется применять не ранее
3-его месяца послеоперационного периода. Режим введения: плотность
потока энергии не более 400 мВт/см2 при локализации рубца на
конечностях. Продолжительность процедуры 3-5 минут. Длительность курса – 10-12
процедур с интервалом 10-14 дней. Периодичность процедур: ежедневно в одно и то
же время суток.
Также разрабатываются индивидуальные
варианты послеоперационной реабилитации детей, включающие в себя повторные
курсы массажа, ЛФК, теплолечение.
Послеоперационная реабилитация детей с
корректированной врожденной брахидактилией включает в себя как физические, так
и психологические аспекты. Психологическую реабилитацию ребенка ни кто не может
обеспечить лучше, чем здоровые отношения в семье, в дошкольных и школьных
учреждениях.