СРАВНИТЕЛЬНЫЙ АНАЛИЗ ПРИМЕНЕНИЯ
РАЗЛИЧНЫХ ВИДОВ ЭПИДУРАЛЬНОЙ АНЕСТЕЗИИ НА ТЕЧЕНИЕ РОДОВ И РАННЕГО НЕОНАТАЛЬНОГО
ПЕРИОДА НОВОРОЖДЕННЫХ
Гущина
Т.Ю., Минаев Н.Н., Полякова Н.К., Вуколова В.А.
Института постдипломного и дополнительного медицинского
образования ВГМА им. Н.Н. Бурденко
Кафедра акушерства и гинекологии (зав. каф. д.м.н., профессор Минаев Н.Н.)
Выбор способа обезболивания родов остается актуальным
в современной медицине. Проведено исследование влияния различных методик
эпидуральной анестезии (с использованием местного анестетика или его комбинации
с опиоидом) на характер родовой
деятельности и течение раннего неонатального периода детей, рожденных от
матерей получавших обезболивание в родах. Сделан вывод, что не одна из методик
не является универсальной, и выбор ее должен строго основываться на акушерском,
соматическом статусе роженицы, а также состоянии плода при беременности и в
родах.
В настоящее время в акушерстве
особое внимание уделяется повышению эффективности профилактических мероприятий,
направленных на снижение перинатальной заболеваемости и смертности
(Г.М.Савельева, 1998г). Значительное снижение показателей перинатальных потерь
за последние десятилетия связано с внедрением в акушерскую практику новых
методов диагностики, лечения и профилактики [1]:
·
широкое применение
ультразвукового исследования (УЗИ);
·
использование
мониторного наблюдения за состоянием плода;
·
расширение показаний для
кесарева сечения в интересах плода;
·
усовершенствование
методов реанимационной и интенсивной помощи новорожденным;
·
внедрение современных
перинатальных технологий и др.
Роды являются единственным физиологическим процессом,
который сопровождается значительными болевыми ощущениями (Melzack M,1991).
Нет
доказательств преимущества родов с имеющимся болевым фактором, над
таковыми с обезболиванием. Выраженные болевые ощущения ведут к развитию
стрессовой реакции, что способствует повышению сердечного выброса, повышению
артериального и венозного давления, потребления кислорода. Высокий уровень
катехоламинов приводит к нарушению маточно-плацентарного кровотока [4],
несвоевременному излитию околоплодных вод, развитию аномалий родовой
деятельности, затяжному течению родового акта, увеличению частоты оперативных
родоразрешений [2].
В последнее время, при наметившейся
тенденции к отходу от “агрессивного” акушерства приоритет принадлежит
рациональному ведению родов на фоне адекватного обезболивания, что позволяет
предотвратить многие осложнения как для роженицы, так и для плода [2]. Применение
регионарных методов обезболивания,в частности продленной эпидуральной
анестезии, обеспечивает качественное устранение болевого фактора, помогает
достигнуть стойкой релаксации мышц тазового дна, снижает риск возникновения
аномалий сократительной деятельности матки, что приводит с уменьшению
травматизма в родах [3].
Требования к анестезиологическому пособию в акушерстве
имеют свои особенности, которые заключаются в выборе оптимальной методики
обезболивания с учетом воздействия не только на гомеостаз роженицы, но и на
течение родового акта, сопутствующие акушерскую и экстрагенитальную патологии и
функциональное состояние плода.
На современном этапе для обезболивания родов широкое
распространение получила длительная ЭА. Однако, до настоящего времени
продолжаются исследования в направлении совершенствования метода ЭА,
оказывающего минимальное влияние на течение родового акта и состояние плода. Интерес
к этому виду обезболивания объясняется появлением новых малотоксичных и
длительно действующих анестетиков, а также внедрением метода комбинации опиоидов
с местными анестетиками для интраспинального введения. В условиях ограниченного финансирования
медицинских учреждений показатели экономической эффективности являются важным
фактором при выборе той или иной методики обезболивания. Проведение ЭА сочетанием
опиоидов с местными анестетиками, приводит к оптимальному распределению и
существенной экономии средств бюджета.
Очевидный синергизм этих групп препаратов позволяет
уменьшить дозы и обеспечить полноценную аналгезию с минимальными побочными
эффектами у матери и плода. Указанные выше преимущества метода дают возможность
широкого его применения в акушерской
практике, однако, остается неизученным влияние его на перинатальные
исходы.
Цель исследования состояла в оптимизации методов
ведения родов на фоне различных методик
ЭА с учетом функционального состояния плода.
М а т е р и а л
и м е т о д ы и с с л е д о в а н и я
Проведено обследование тридцати новорожденных. Первую
группу (n=15) составили дети, рожденные от матерей, получавших
ЭА с применением местного анестетика (0,2% наропин). Вторую группу (n=15) – дети, матери, которых были обезболены с помощью
ЭА с применением комбинации местного
анестетика с опиоидом (0,2% наропин + фентанил 2мкг/мл). В родах проводился
мониторинг сердцебиения плода и сократительной деятельности матки с помощью
кардиотокографии. Определялась продолжительность первого и второго периода
родов. Всем детям после рождения проводилась оценка по шкале Апгар, а также
неврологического статуса и биохимических показателей пуповинной крови на первые
и пятые сутки.
Срок гестации в исследуемых группах был одинаков
(39-40 недель).
Медицинскими
показаниями к ЭА были:
·
Выраженные родовые боли;
·
Гестоз II половины беременности;
·
Аномалии родовой
деятельности.
Условиями:
·
регулярная родовая деятельность;
·
открытие шейки матки на
3-4 см.
Акушерский и соматический статусы матерей в обеих
группах были сопоставимы (Табл.1)
Таблица
1. Сравнительные данные соматического и акушерского статуса женщин
|
Показатель |
I гр. (n=15) |
II гр. (n=15) |
|
Средний
возраст |
24,5 |
25,2 |
|
Общая
соматическая патология |
|
|
|
·
Эндокринопатии |
2 |
3 |
|
·
Заболевания почек и
мочевыводящих путей |
4 |
7 |
|
·
ВСД |
6 |
7 |
|
Осложнения
беременности |
|
|
|
·
Гестоз II половины легкой степени тяжести |
6 |
4 |
|
·
Гестоз II половины средней степени тяжести |
1 |
5 |
|
·
НМПК |
10 |
7 |
|
·
Хроническая гипоксия
плода |
8 |
9 |
Вес и рост новорожденных в обеих группах находился в
диапазонах от 3120г. до 4180г., от 51см до 56 см соответственно.
Оценка детей по шкале Апгар в первой группе была
несколько ниже, чем во второй (Рис.1).
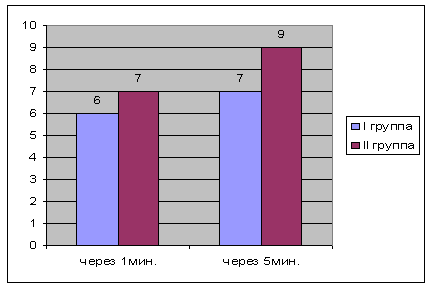
Рисунок 1. Оценка по шкале Апгар.
Достоверных различий в неврологическом статусе в
раннем неонатальном периоде в группах не было. Во второй группе чаще
диагностировалась конъюгационная гипербилирубинемия. Однако к моменту выписки
все девиантные состояния угасали в обеих группах. Все новорожденные выписаны
домой на 5-6 сутки.
Обезболивающий эффект в первой группе оценивался
пациентками как «очень хороший», во второй – «отличный».
Не зарегистрировано случаев артериальной гипотонии у
рожениц, обезболивание родов которых проводилось с интраспинальным введением
комбинации наропина с фентанилом.
Продолжительность родов, в частности первого периода,
в обеих группах составила в среднем: у
первородящих 11,9 часов, у повторнородящих 7,5 часов. Потужной период
существенно не удлинялся и был равен в среднем у первородящих 30,5 мин., у
повторнородящих 20,1 мин. Однако, в первой группе было отмечено более частое
применение родостимуляции, в связи с ослаблением схваток. Менее выраженный
моторный блок и высокая степень аналгезии обеспечили более эффективный потужной
период во второй группе рожениц.
Р е з у л ь т а т ы
и с с л е д о в а н и я и о б с у ж д е н и е
Сравнительный анализ течения родов и раннего
неонатального периода у новорожденных от матерей, получавших в родах различные
виды ЭА показал:
·
ЭА, проводимая с
использованием комбинации местного анестетика с фентанилом дает лучший
обезболивающий эффект, практически не
вызывает моторной блокады (т.е. у роженицы сохраняется способность тужиться),
не приводит к выраженной артериальной гипотонии;
·
Не выявлено значимых
различий влияния обеих методик на характер родовой деятельности и
продолжительность родов;
·
Во второй группе
новорожденных оценка по шкале Апгар выше, но сопоставима с первой группой;
·
Конъюгационная
гипербиллирубинемия встречается реже в первой группе.
Однако, представленные результаты не дают четкого
представления об оптимальном методе обезболивания родов, поэтому эта тема
требует дальнейшего изучения.
С п и с о к л
и т е р а т у р ы
1.АКУШЕРСТВО Национальное
руководство.Москва “ГЭОТАР-Медиа”.2007г.
2.Е.А.Ланцев, В.В.Абрамченко.
Анестезия, интенсивная терапия и реанимация в акушерстве: руководство для
врачей.М.:МЕД-пресс-информ,2010.
3.Общероссийская общественная
организация “Федерация анестезиологов и реаниматологов”. Практические
рекомендации “Регионарная аналгезия родов”. Санкт-Петербург, 2008г.
4.Журнал ” Системный анализ и
управление в биомедицинских системах” С.Л.Хачатурян, Л.И.Ипполитова.
Т.8.№1.2009г. стр.91-93.